PHC-ANM-નેશનલ હેલ્થ પ્રોગ્રામ-SYNP
🧬 RNTCP / NTEP – ક્ષયરોગ (TB) માટે રાષ્ટ્રીય કાર્યક્રમ
📘 1. કાર્યક્રમનું નામ અને ઉત્પત્તિ:
| ટૂંકું નામ | પૂર્ણ નામ |
|---|---|
| RNTCP | Revised National Tuberculosis Control Programme (1997–2020) |
| NTEP | National Tuberculosis Elimination Programme (2020 onward) |
🔄 RNTCP ને 2020થી NTEP નામથી ઓળખવામાં આવે છે – જેના અંતર્ગત દેશમાંથી TB 2025 સુધી સંપૂર્ણ દૂર કરવાનો લક્ષ્ય છે.
🎯 2. મુખ્ય ઉદ્દેશો (Objectives):
1️⃣ TBના તમામ કેસ શોધી યોગ્ય સારવાર આપવી
2️⃣ MDR-TB (મલ્ટી ડ્રગ રેસિસ્ટન્ટ TB) પર નિયંત્રણ
3️⃣ TBનું સમુદાય આધારીત નિદાન
4️⃣ TBની આરોગ્ય સેવાઓનું સમજૂતીપૂર્ણ એકીકરણ
5️⃣ TB મુકત ભારત 2025 સુધી
🔬 3. TBના મુખ્ય પ્રકારો:
| પ્રકાર | અર્થ |
|---|---|
| પલ્મોનરી TB | ફેફસાંમાં TB |
| એક્સ્ટ્રા-પલ્મોનરી TB | ફેફસાં સિવાયના અવયવોમાં TB (હાડકાં, ત્વચા, લીવર) |
| MDR-TB | TB જે સામાન્ય દવાઓ સામે અસર ન કરે |
| XDR-TB | વધુ જટિલ, બીજા લાઇન દવાઓ સામે રેસિસ્ટન્ટ TB |
🩺 4. નિદાન પદ્ધતિઓ (Diagnostic Methods):
| ટેસ્ટ | સમજાવટ |
|---|---|
| CBNAAT (GeneXpert) | 2 કલાકમાં TBનું DNA શોધે અને રેફામ્પીસિન રેસિસ્ટન્સ પણ બતાવે |
| AFB smear microscopy | છાંયા-માઈક્રોસ્કોપથી TB બેસિલાઈ જોવામાં આવે |
| TruNAT | નવો indigenous molecular test |
| Chest X-ray | સહાયક રીતે TBની તપાસ માટે |
💊 5. TBની દવા અને સારવાર યોજના:
| પ્રકાર | લંબાઈ | દવા |
|---|---|---|
| નવો કેસ | 6 મહિના | Rifampicin, Isoniazid, Ethambutol, Pyrazinamide |
| MDR-TB | 9 થી 20 મહિના | Second-line drugs (BDQ, Lfx, Lzd) |
| DOTS | Directly Observed Treatment, Short course – દવા સામે દેખરેખમાં લેવામાં આવે છે |
📦 6. NTEP અંતર્ગત સેવાઓ:
- 📌 નિઃશુલ્ક દવા અને તપાસ
- 📌 DOTS કેન્દ્ર (ANM, Health Worker દ્વારા દેખરેખ)
- 📌 Nikshay Portal – TB કેસનું ઓનલાઈન રજીસ્ટ્રેશન
- 📌 Nikshay Poshan Yojana – TB દર્દીઓને ₹500/મહિને પોષણ સહાય
🔍 7. TBના લક્ષણો (Symptoms):
- 2 અઠવાડિયા કરતા વધુ સમય સુધી થતો ઉધરસ
- વજન ઘટવું
- રાત્રે ધોળિયો
- ભૂખ ન લાગવી
- તાવ અને છાતીમાં દુખાવું
🟨 Golden One-Liners (Revision માટે):
- 🦠 TB માટે CBNAAT = DNA આધારિત ઝડપી ટેસ્ટ
- 💊 DOTS = TB માટેના દવાના દેખરેખ હેઠળના ડોઝ
- 📱 Nikshay = TB દર્દીઓ માટેનો ઓનલાઈન પોર્ટલ
- 🧬 MDR-TB = Multidrug resistant TB
- 🎯 TB મુકત ભારત લક્ષ્ય = 2025
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: RNTCP નું નામ હવે શું રાખવામાં આવ્યું છે?
A. NACP
B. NTEP
C. NTCP
D. NRHM
ઉત્તર: B: NTEP
પ્ર.2: TB માટેની ઝડપી molecular test કઈ છે?
A. ELISA
B. CBNAAT
C. Widal
D. RPR
ઉત્તર: B: CBNAAT
પ્ર.3: DOTS કાર્યક્રમનો અર્થ શું છે?
A. Long-Term TB Control
B. Directly Observed Treatment, Short Course
C. Drug Organization for TB Scheme
D. Direct Oral TB Solution
ઉત્તર: B: Directly Observed Treatment, Short Course
પ્ર.4: Nikshay Poshan Yojana હેઠળ દર્દીને કેટલી સહાય મળે છે?
A. ₹200
B. ₹300
C. ₹500
D. ₹1000
ઉત્તર: C: ₹500
🧬 NACP – National AIDS Control Programme (રાષ્ટ્રીય એઇડ્સ નિયંત્રણ કાર્યક્રમ)
લક્ષ્ય રોગ: HIV/AIDS
📘 1. પરિચય (Introduction):
| પેરામીટર | વિગતો |
|---|---|
| કાર્યક્રમનું નામ | National AIDS Control Programme (NACP) |
| શરૂ થયો | 1992 (Ministry of Health & Family Welfare દ્વારા) |
| સંચાલક સંસ્થા | NACO – National AIDS Control Organization |
| વર્તમાન તબક્કો | NACP – Phase V (2021–2026) |
| મુખ્ય લક્ષ્યાંક | 2030 સુધી AIDS મુક્ત ભારત (End AIDS by 2030) |
🎯 2. મુખ્ય હેતુઓ (Objectives of NACP):
1️⃣ HIV ચેપનો નવો પ્રસાર ઘટાડવો
2️⃣ PLHIV (People Living with HIV) માટે સારવાર અને સહાય ઉપલબ્ધ કરાવવી
3️⃣ HIV/AIDS વિશે જાગૃતિ અને ભેદભાવ ઘટાડવો
4️⃣ ART થેરાપી અને HIV Testing ની universal પહોંચ સુનિશ્ચિત કરવી
🧪 3. HIV સંક્રમણનાં માર્ગો (Modes of Transmission):
- 🩸 સંક્રમિત લોહી products
- 💉 Shared needles/syringes
- 🤰 માતા થી બાળ સુધી (vertical transmission)
- 💏 અશુદ્ધ લૈંગિક સંબંધ
🧾 4. NACP હેઠળ મુખ્ય સેવાઓ (Services under NACP):
| સેવા | કાર્ય |
|---|---|
| ICTC – Integrated Counselling & Testing Centre | HIV ટેસ્ટિંગ + પરામર્શ |
| ART Centre | Antiretroviral Therapy (મફત દવા) |
| LAC – Link ART Centre | દવા follow-up માટે સબ સેન્ટર |
| STI/RTI Clinics | અન્ય લૈંગિક રોગોની સારવાર |
| Targeted Interventions (TI) | High-risk groups માટે વિશિષ્ટ સેવાઓ |
| Blood Safety Programme | લોહી ચકાસણી અને સલામતી |
💊 5. HIV માટે સારવાર (ART – Antiretroviral Therapy):
- 🧪 First Line ART: Tenofovir + Lamivudine + Efavirenz
- 🎯 હેતુ: HIV Viral Load ઘટાડવી અને રોગપ્રતિકારકતા વધારવી
- 📋 Free ART + Monthly Counseling
- 💉 Co-trimoxazole Prophylaxis સાથે TB થી રક્ષણ
📌 6. PLHIV માટે સહાય કાર્યક્રમો:
- ✅ Free ART and CD4 Testing
- ✅ Nutritional & Psychological support
- ✅ Community-based Rehabilitation
- ✅ Vihaan Project – PLHIV માટે દેખરેખ અને સહયોગ
📊 7. NACP – તબક્કાવાર વિકાસ (Phases):
| તબક્કો | સમયગાળો | લક્ષ્યાંકો |
|---|---|---|
| NACP I | 1992–1999 | Surveillance & awareness |
| NACP II | 1999–2006 | Blood safety, condom promotion |
| NACP III | 2007–2012 | ART rollout, IEC, targeted interventions |
| NACP IV | 2012–2021 | Halt & reverse epidemic |
| NACP V | 2021–2026 | End AIDS by 2030 (SDG Goal) |
🟨 Golden One-Liners (Revision માટે):
- 🧬 NACP = National AIDS Control Programme, 1992 થી શરૂ
- 🧪 ART = Antiretroviral Therapy, મફત અપાય છે
- 🏥 ICTC = HIV Testing + Counselling માટેનો કેન્દ્ર
- 🩸 HIV મોટેભાગે Unsafe sex અને संक्रमित લોહીથી ફેલાય છે
- 🎯 Target = AIDS મુક્ત ભારત 2030 સુધી
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: NACP કાર્યક્રમ કઈ સંસ્થા દ્વારા ચલાવવામાં આવે છે?
A. WHO
B. UNICEF
C. NACO
D. NHM
ઉત્તર: C: NACO
પ્ર.2: HIV માટે પ્રથમ લાઇન ART દવા શું છે?
A. TDF + 3TC + EFV
B. INH + RIF + PZA
C. AZT + 3TC + NVP
D. None
ઉત્તર: A: TDF + 3TC + EFV
પ્ર.3: ICTC કેન્દ્ર શું સેવા આપે છે?
A. TB Test
B. Delivery Care
C. HIV Test અને કાઉન્સેલિંગ
D. DOTS સારવાર
ઉત્તર: C: HIV Test અને કાઉન્સેલિંગ
પ્ર.4: PLHIV નો અર્થ શું થાય છે?
A. Persons Living with Hepatitis
B. People Living with HIV
C. People Living with Hypertension
D. Program Linked Health Volunteers
ઉત્તર: B: People Living with HIV
💊 ART Prophylaxis Schedule
(એન્ટી રેટ્રો વાયરલ થેરાપી માટેનો પ્રોફાયલેસિસ કાર્યક્રમ)
📘 ART નો અર્થ શું?
ART (Antiretroviral Therapy) એ એવી સારવાર છે જેમાં HIV-ગ્રસ્ત દર્દીઓને વાયરસનું વધતું પ્રમાણ અટકાવવા માટે ઘણા દવાઓના સંયોજનથી થેરાપી આપવામાં આવે છે.
🔹 Prophylaxis = રોગ થાય એ પહેલાં તેની અટકથામ માટેનું પગલું
🔹 1. HIV દર્દીઓ માટે Prophylaxis શેડ્યૂલ
| પ્રોફાયલેસિસ | કોને માટે? | દવા | સમયગાળો |
|---|---|---|---|
| Cotrimoxazole Prophylaxis | PLHIV (CD4 < 350/mm³) | Cotrimoxazole 960 mg OD | તાત્કાલિક શરૂ, લાંબા ગાળે |
| Isoniazid Preventive Therapy (IPT) | TB ના ચેપથી બચાવ | Isoniazid 300 mg + Pyridoxine | 6 મહિના સુધી |
| Fluconazole Prophylaxis | Cryptococcal meningitis history ધરાવનાર | Fluconazole 100–200 mg | CD4 < 100/mm³ |
| ART (Fixed dose combination) | HIV positive confirmed | TDF + 3TC + DTG (first line) | Life-long |
🧒 2. PPTCT (Prevention of Parent to Child Transmission)
| સ્તર | પ્રોફાયલેસિસ | દવા |
|---|---|---|
| માતા (Pregnant HIV+ Woman) | ART શરૂ કરવી | TDF + 3TC + DTG (life-long) |
| નવજાત શિશુ (Exposed Infant) | Nevirapine Syrup | જન્મથી ≥ 6 Weeks સુધી |
| (હાઈ રિસ્ક માટે 12 weeks સુધી) |
📌 3. Post-Exposure Prophylaxis (PEP) – આરોગ્ય કર્મીઓ માટે
| સ્થિતિ | દવા | સમયગાળો |
|---|---|---|
| HIV + Blood Exposure | TDF + 3TC + DTG | 72 કલાકની અંદર શરૂ કરવી, 28 દિવસ સુધી લેવી |
🩺 4. ART Therapy – First Line Regimen (Adults):
| રેગિમેન | દવાઓ |
|---|---|
| TLD Regimen | Tenofovir + Lamivudine + Dolutegravir |
| Alternative (TLE) | Tenofovir + Lamivudine + Efavirenz (if DTG not suitable) |
🔄 5. Monitoring Schedule (અનુસરણ શેડ્યૂલ):
- ✅ ART શરૂ થયા પછી 2 અઠવાડિયે ફોલોઅપ
- ✅ ત્યારબાદ દર મહિને
- ✅ CD4 Count: દર 6 મહિને
- ✅ Viral Load: ART પછી 6 મહિને, પછી દર વર્ષે
🟨 Golden One-Liners (Revision માટે):
- 💊 ART = HIV માટે જીવભર ચાલતી સારવાર છે
- 🧒 PPTCT અંતર્ગત Nevirapine syrup બાળકને 6 થી 12 અઠવાડિયા સુધી આપવામાં આવે છે
- 💉 PEP માત્ર 72 કલાકની અંદર જ અસરકારક છે
- 🛡️ Cotrimoxazole = CD4 < 350/mm³ હોવા પર શરૂ કરવી
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: HIV + દર્દી માટે પ્રથમ લાઇન ART રેગિમેન કયું છે?
A. TLE
B. AZT + 3TC + NVP
C. TDF + 3TC + DTG
D. INH + RIF + PZA
ઉત્તર: C: TDF + 3TC + DTG
પ્ર.2: Nevirapine syrup બાળકને કયાં સમયે અપાય છે?
A. જન્મના 6 મહિના પછી
B. જન્મથી ≥ 6 અઠવાડિયા
C. 1 વર્ષ પછી
D. માત્ર જ્યારે માતા ART ના લેતી હોય
ઉત્તર: B: જન્મથી ≥ 6 અઠવાડિયા
પ્ર.3: HIV માટે Post-Exposure Prophylaxis કેટલા દિવસની હોય છે?
A. 7 દિવસ
B. 14 દિવસ
C. 28 દિવસ
D. 3 મહિના
ઉત્તર: C: 28 દિવસ
પ્ર.4: HIV દર્દીને Cotrimoxazole ક્યારે આપવી જોઈએ?
A. CD4 > 500/mm³
B. CD4 < 350/mm³
C. Viral Load ઓછું હોય ત્યારે
D. ARV શરૂ કર્યા પછી
ઉત્તર: B: CD4 < 350/mm³
💊 MDT Blister Pack – રંગ કોડ (Colour Coding)
NLEP અંતર્ગત કુષ્ઠરોગના દર્દીઓને અલગ-અલગ વય જૂથ અને રોગની તીવ્રતા મુજબ મફતમાં MDT blister packs આપવામાં આવે છે. દરેક પેકનો રંગ એની ઓળખ દર્શાવે છે.
🎨 MDT Colour Code Table:
| રંગ કોડ | વય જૂથ / દર્દી પ્રકાર | સારવાર સમય | દવા |
|---|---|---|---|
| 🔵 BLUE | Adult MB (Multibacillary) >14 વર્ષ | 12 મહિના | Rifampicin + Clofazimine + Dapsone |
| 🔴 RED | Adult PB (Paucibacillary) >14 વર્ષ | 6 મહિના | Rifampicin + Dapsone |
| 🟣 GREEN | Child MB (10–14 વર્ષ) | 12 મહિના | Adjusted-dose triple drug |
| 🟠 ORANGE | Child PB (10–14 વર્ષ) | 6 મહિના | Rifampicin + Dapsone |
📦 Blister Pack Features:
- દરેક પેકમાં માસિક ડોઝના દવા કૌશલ્ય સાથે blister foil છે
- દવાઓ WHO મંજુર સ્વરૂપે આપવામાં આવે છે
- દરેક પેક પર રોગપ્રકાર, ડોઝ, દિવસ, અને patient age group દર્શાવેલ હોય છે
- Monthly follow-up માટે પેક દીઠ 28 દિવસની દવા આપવામાં આવે છે
📘 દવાઓનું સંયોજન (Drug Composition):
▶️ MB કેસ (BLUE / GREEN):
- Rifampicin – મહિનામાં 1 વખત
- Clofazimine – રોજ
- Dapsone – રોજ
▶️ PB કેસ (RED / ORANGE):
- Rifampicin – મહિનામાં 1 વખત
- Dapsone – રોજ
🟨 Golden One-Liners:
- 🔵 BLUE = MB Adult (>14 yrs)
- 🔴 RED = PB Adult (>14 yrs)
- 🟣 GREEN = MB Child (10–14 yrs)
- 🟠 ORANGE = PB Child (10–14 yrs)
- 💊 MB = 3 દવા | PB = 2 દવા
- 📅 MB માટે 12 મહિના, PB માટે 6 મહિના
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: MB માટેનો Adult MDT blister pack કયા રંગનો છે?
A. Red
B. Blue
C. Orange
D. Yellow
ઉત્તર: B: Blue
પ્ર.2: Child PB માટેનો blister pack કયો રંગ ધરાવે છે?
A. Green
B. Red
C. Orange
D. Blue
ઉત્તર: C: Orange
પ્ર.3: MB કેસ માટે કેટલા માસ માટે MDT આપવામાં આવે છે?
A. 3 મહિના
B. 6 મહિના
C. 9 મહિના
D. 12 મહિના
ઉત્તર: D: 12 મહિના
પ્ર.4: PB કેસ માટે કઈ દવાઓ આપવામાં આવે છે?
A. Rifampicin + Clofazimine + Dapsone
B. Rifampicin + Dapsone
C. Rifampicin માત્ર
D. Dapsone માત્ર
ઉત્તર: B: Rifampicin + Dapsone
🦟 NVBDCP – રાષ્ટ્રીય વેક્ટરજન્ય રોગ નિયંત્રણ કાર્યક્રમ
➡️ લક્ષ્ય રોગો: મેલેરિયા, ડેન્ગ્યુ, ચિકનગુનિયા, કલાઝાર, ફાઈલેરિયા, જાપાની એનસેફેલાઈટિસ (JE)
📘 1. પરિચય (Introduction):
| વિષય | વિગત |
|---|---|
| કાર્યક્રમનું નામ | NVBDCP – National Vector Borne Disease Control Programme |
| શરૂ થયું | 2003 (Rural Health Mission હેઠળ) |
| નિયંત્રણ સંસ્થા | Directorate of National Vector Borne Disease Control Programme |
| લક્ષ્ય | ભારતમાંથી વેક્ટરજન્ય રોગોનું નિયંત્રણ અને અવસાદ (elimination) |
🎯 2. લક્ષ્ય રોગો (Targeted Diseases):
| રોગ | સંક્રમણ કરનાર વેક્ટર |
|---|---|
| મેલેરિયા (Malaria) | Female Anopheles mosquito |
| ડેન્ગ્યુ (Dengue) | Aedes aegypti mosquito |
| ચિકનગુનિયા (Chikungunya) | Aedes mosquito |
| કલાઝાર (Kala-azar/Visceral Leishmaniasis) | Sandfly |
| ફાઈલેરિયા (Lymphatic Filariasis) | Culex mosquito |
| Japanese Encephalitis (JE) | Culex mosquito (pig – amplifier host) |
🧾 3. NVBDCP હેઠળની મુખ્ય પ્રવૃત્તિઓ:
- 🦟 વેક્ટર નિયંત્રણ (Vector Control): Indoor Residual Spray, Larvicides
- 💉 નિદાન અને સારવાર: Mikroscopy, RDT kits, ELISA, PCR
- 🧪 Mass Drug Administration (MDA): ફાઈલેરિયા માટે
- 📢 IEC – Jan Jagruti: લોકજાગૃતિ માટે કેમ્પ, મિડીયા
- 🧾 Epidemic preparedness and outbreak response
- 📊 Disease surveillance & mapping (IDSP સાથે)
💊 4. રોગ પ્રમાણે સંક્ષિપ્ત નિયંત્રણ ધોરણો:
▶️ Malaria:
- ACT (Artemisinin Combination Therapy)
- LLIN – Long-lasting Insecticide Nets
- IRS – Indoor Residual Spray
- Bivalent RDT Test – P. falciparum/P. vivax માટે
▶️ Dengue & Chikungunya:
- ELISA based NS1 Antigen test
- Symptomatic treatment only (no antiviral)
- Aedes mosquito breeding site annihilation (dry day campaigns)
▶️ Kala-azar:
- Miltefosine or Amphotericin B
- Elimination goal: <1 case per 10,000 at sub-district level
- Sandfly spray – twice/year
▶️ Filaria:
- Mass Drug Administration (MDA) once a year:
👉 DEC (Diethylcarbamazine) + Albendazole - Triple Drug Therapy (IDA): Ivermectin + DEC + Albendazole
- Lymphedema management and surgery
▶️ Japanese Encephalitis (JE):
- JE vaccine under UIP
- Vector control + pig rearing regulation
- Acute Encephalitis Syndrome surveillance
📦 5. NVBDCP હેઠળ ઉપલબ્ધ મફત સેવાઓ:
- ✅ Mikroscopy and RDT test
- ✅ Free Treatment at PHC level
- ✅ Bed nets distribution (LLIN)
- ✅ Community awareness (Posters, IEC, Drama)
- ✅ ASHA અને Health Worker દ્વારા દર મહિને ઘર મુલાકાત
🟨 Golden One-Liners (Revision માટે):
- 🦟 NVBDCP = વેક્ટરજન્ય રોગો માટે રાષ્ટ્રીય નિયંત્રણ કાર્યક્રમ
- 💊 DEC + Albendazole = ફાઈલેરિયા માટે MDA
- 🧬 JE = Culex મચ્છર + ડુક્કર amplifier host
- 🛏️ LLIN = મચ્છરદાની સારવાર દ્વારા રક્ષણ
- 🩺 Malaria માટે ACT અને RDT (Bivalent)
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: NVBDCP દ્વારા કયા રોગોનો સમાવેશ થાય છે?
A. TB, HIV, Leprosy
B. Malaria, Dengue, Filaria, Kala-azar
C. Asthma, Diabetes
D. Cancer, Obesity
ઉત્તર: B: Malaria, Dengue, Filaria, Kala-azar
પ્ર.2: Japanese Encephalitis નો વેક્ટર કયો છે?
A. Aedes
B. Anopheles
C. Sandfly
D. Culex
ઉત્તર: D: Culex
પ્ર.3: Filaria માટે MDA અંતર્ગત કઈ દવાઓ આપવામાં આવે છે?
A. DEC + Isoniazid
B. Albendazole + Rifampicin
C. DEC + Albendazole
D. Dapsone + Clofazimine
ઉત્તર: C: DEC + Albendazole
પ્ર.4: Malaria માટે તરત નિદાન માટે કયો ટેસ્ટ થાય છે?
A. Widal
B. RDT (Rapid Diagnostic Test)
C. ELISA
D. Mantoux
ઉત્તર: B: RDT (Rapid Diagnostic Test)
🏥 NCDC – National Centre for Disease Control
(રાષ્ટ્રીય રોગ નિયંત્રણ કેન્દ્ર)
📘 1. પરિચય (Introduction):
| પેરામીટર | વિગત |
|---|---|
| સંપૂર્ણ નામ | National Centre for Disease Control |
| પૂર્વ નામ | National Institute of Communicable Diseases (NICD) |
| સ્થાપના | 1909 (as Central Malaria Bureau), પુનર્નામકરણ 2009માં NCDC તરીકે |
| મુખ્ય મથક | દિલ્લી (Delhi) |
| સંચાલન | Directorate General of Health Services, MoHFW, Govt. of India |
🎯 2. મુખ્ય હેતુઓ (Objectives):
1️⃣ રોગોનાં દેખાવ અને ફેલાવ પર દેખરેખ રાખવી (Surveillance)
2️⃣ રોગચાળાની શોધ અને પ્રતિસાદ (Outbreak Investigation & Response)
3️⃣ આરોગ્ય કર્મીઓ માટે તાલીમ કાર્યક્રમો
4️⃣ રોગોના નિયંત્રણ માટે રાષ્ટ્રીય નીતિઓ બનાવવી
5️⃣ Vector-Borne, Zoonotic, Respiratory, NCD, Laboratory Surveillance ચલાવવી
🦠 3. મુખ્ય કાર્ય ક્ષેત્રો (Key Areas of Work):
| ક્ષેત્ર | કામ |
|---|---|
| ફેલાતા રોગો (Communicable Diseases) | TB, Dengue, JE, Malaria, COVID-19, Plague, Cholera |
| અફલાતૂન રોગો (Zoonotic Diseases) | Rabies, Anthrax, Brucellosis |
| જરૂરી રોગચાળાની તપાસ | Field outbreak investigation teams |
| IDSP | Integrated Disease Surveillance Programme નું કાર્યાન્વયન |
| COVID Cell | RRT Teams, Genome Sequencing, Hospital Readiness |
| Laboratory Network | VRDL (Viral Research & Diagnostic Labs) ને ટેકનિકલ માર્ગદર્શન |
🧬 4. IDSP – Integrated Disease Surveillance Programme:
- NCDC દ્વારા સંચાલિત કાર્યક્રમ
- 2004થી ચાલુ
- દરરોજ/હफ्तાવાર રોગોની માહિતી એકઠી કરે છે
- S, P, L (Syndromic, Probable, Lab Confirmed) Surveillance
- Rapid Response Teams (RRTs) NCDC હેઠળ કામ કરે છે
📚 5. NCDC દ્વારા નિર્મિત તાલીમ અને પબ્લિક હેલ્થ કાર્યક્રમો:
| કાર્યક્રમ | હેતુ |
|---|---|
| Field Epidemiology Training Programme (FETP) | ફીલ્ડ લેવલ રોગજ્ઞા નિષ્ણાતો તૈયાર કરવા |
| Epidemic Intelligence Service (EIS) India | US CDC આધારિત ટ્રેનીંગ મોડેલ |
| Bio-safety & Outbreak Response Training | રોગચાળાની સ્થિતિમાં ઝડપી પ્રતિસાદ માટે |
🏥 6. NCDCની અન્ય ખાસ યુનિટ્સ:
- Zoonosis Division
- Vector Control Unit
- Division of Microbiology, Biochemistry
- Non-Communicable Disease Monitoring Cell
- National Influenza Surveillance Lab
- COVID-19 Genome Sequencing Centre
🟨 Golden One-Liners (Revision માટે):
- 🦠 NCDC = રોગચાળાની ઓળખ અને નિયંત્રણ માટેનું રાષ્ટ્રીય મથક
- 📊 IDSP = NCDC હેઠળ રોગોની દેખરેખ યોજના
- 🧪 VRDL = Viral Research Labs monitored by NCDC
- 🎓 FETP = Field Epidemiology Training by NCDC
- 🧬 Zoonotic, Vector, Respiratory અને NCDs – બધા પર કામ કરે છે
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: NCDC નું મુખ્ય મથક કયા શહેરમાં આવેલું છે?
A. મુંબઈ
B. કોલકાતા
C. અમદાવાદ
D. ન્યૂ દિલ્હી
ઉત્તર: D: ન્યૂ દિલ્હી
પ્ર.2: NCDC નું પહેલું નામ શું હતું?
A. NIHFW
B. NICD
C. RNTCP
D. NVBDCP
ઉત્તર: B: NICD
પ્ર.3: IDSP નો સંપૂર્ણ અર્થ શું છે?
A. International Disease Survey Project
B. Indian Disease Screening Programme
C. Integrated Disease Surveillance Programme
D. Infection Data Sampling Plan
ઉત્તર: C: Integrated Disease Surveillance Programme
પ્ર.4: FETP કયા માટે ઉપયોગી છે?
A. Vector Control Training
B. TB Laboratory Certification
C. Field Epidemiologist તૈયાર કરવા માટે
D. Ambulance Staff માટેની તાલીમ
ઉત્તર: C: Field Epidemiologist તૈયાર કરવા માટે
📊 IDSP – Integrated Disease Surveillance Programme
➡️ રોગચાળાની શોધ, નિયંત્રણ અને ઝડપી પ્રતિસાદ માટેનું રાષ્ટ્રીય કાર્યક્રમ
📘 1. પરિચય (Introduction):
| મુદ્દો | વિગતો |
|---|---|
| પૂર્ણ નામ | Integrated Disease Surveillance Programme (IDSP) |
| શરૂ થયા નું વર્ષ | 2004 |
| સંચાલન | NCDC (National Centre for Disease Control) દ્વારા |
| ભંડોળ | World Bank સહયોગથી શરૂ થયેલ |
| હેતુ | રોગચાળાની વહેલી શોધ અને ઝડપી પ્રતિસાદ |
🎯 2. મુખ્ય હેતુઓ (Objectives):
1️⃣ રોગચાળાની વહેલી ઓળખ અને નોંધણી
2️⃣ Laboratory-confirmed કેસનું રેકોર્ડ અને વિશ્લેષણ
3️⃣ જનમાહિતીથી રોગચાળાના પડકારો સામે રક્ષણ
4️⃣ Rapid Response Team (RRT) ની તાત્કાલિક કામગીરી
5️⃣ રાજ્ય/જિલ્લા સ્તરે Surveillance મજબૂત બનાવવી
🧪 3. રોગની માહિતી એકત્ર કરવાની પદ્ધતિ:
IDSP હેઠળ, રોગોની માહિતી ત્રણ સ્તર પરથી એકત્ર થાય છે:
| સ્તર | માહિતીનો પ્રકાર |
|---|---|
| 🅢 S – Syndromic | લક્ષણો પરથી આરંભિક ચકાસણી (ANM, MPHW) |
| → ઉધરસ, તાવ, દસ્તી જેવી સામાન્ય રોગલક્ષણો | |
| 🅟 P – Probable | Training 받은 डॉक्टर દ્વારા શોધાયેલા સંદિગ્ધ કેસ |
| 🅛 L – Laboratory Confirmed | લેબોરેટરીમાં પોઝિટિવ આવેલા રોગના કેસ (Malaria, Dengue, COVID, TB) |
🧾 4. IDSP હેઠળ રિપોર્ટિંગ પદ્ધતિ:
| રિપોર્ટ પ્રકાર | સમયગાળો | જવાબદાર |
|---|---|---|
| 📅 Weekly Reporting (WRS) | દર અઠવાડિયે (Monday–Sunday) | PHC, CHC, Hospitals |
| ⚠️ Immediate Reporting | તરત જ (outbreak) | RRT દ્વારા |
| 📊 Monthly Reports | રોગના વર્ષાંત વિશ્લેષણ માટે | State Surveillance Unit |
🏥 5. IDSP હેઠળના રોગો (Selected Diseases):
| રોગો | સમાવેશ કરેલા ઉદાહરણો |
|---|---|
| Fever | Dengue, Malaria, Typhoid, COVID |
| Diarrhea | Cholera, Gastroenteritis |
| Respiratory | Influenza, COVID |
| Zoonotic | Rabies, JE, Leptospirosis |
| Vaccine preventable | Measles, Diphtheria |
🚨 6. RRT – Rapid Response Teams:
- જિલ્લા સ્તરે કામગીરી કરતી ટીમ
- પ્રાથમિક તપાસ, સેમ્પલ કલેકશન અને Field Investigation
- Training NCDC દ્વારા આપવામાં આવે છે
🟨 Golden One-Liners (Revision માટે):
- 📅 IDSP = 2004થી NCDC દ્વારા શરૂ થયેલ
- 🧾 S-P-L = Syndromic, Probable, Laboratory surveillance levels
- 🦠 Rapid outbreak detection and control is key goal
- 🏥 Weekly reports ફરજિયાત છે – PHC/CHC/Hospital દ્વારા
- 🧪 IDSP = Fever, Diarrhea, Zoonotic, Respiratory, VPDs માટે Surveillance
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: IDSP કયા વર્ષે શરૂ થયું હતું?
A. 1995
B. 2000
C. 2004
D. 2010
ઉત્તર: C: 2004
પ્ર.2: IDSP દ્વારા કયા પ્રકારના રોગો માટે દેખરેખ રાખવામાં આવે છે?
A. માત્ર TB
B. Lifestyle Diseases
C. વેક્ટરજન્ય અને સંક્રમણશીલ રોગો
D. માત્ર Viral રોગો
ઉત્તર: C: વેક્ટરજન્ય અને સંક્રમણશીલ રોગો
પ્ર.3: S–P–L surveillance માં “P” નો અર્થ શું થાય છે?
A. Public Reported
B. Positive Cases
C. Probable Cases
D. Permanent Record
ઉત્તર: C: Probable Cases
પ્ર.4: IDSP નું સંચાલન કઈ સંસ્થા કરે છે?
A. WHO
B. ICMR
C. NCDC
D. NHM
ઉત્તર: C: NCDC
📝 IDSP Weekly Reporting Format (WRS)
➡️ દરેક આરોગ્ય કેન્દ્રો અને હોસ્પિટલોમાંથી રોગલક્ષણ આધારિત (syndromic) અને સંદિગ્ધ/લેબ કન્ફર્મ કેસોની દર અઠવાડિયે રિપોર્ટિંગ માટે વપરાતું ફોર્મ
📅 1. અઠવાડિયું (Week Number):
- દરેક રિપોર્ટિંગ અઠવાડિયું Monday to Sunday મુજબ ગણાય છે
- ફોર્મમાં “Week No” લખવું જરૂરી છે (e.g., Week 23 of Year 2025)
📘 2. રિપોર્ટિંગ સેન્ટર ની વિગતો:
| પાસું | વિગતો ભરવાની સૂચના |
|---|---|
| 📍 Name of Institution | PHC/CHC/SC/Private Hospital |
| 🏡 Village/Area Name | રોગ જોવા મળેલી વસતિ |
| 🧾 Reporting Officer Name | ANM/MPHW/Doctor |
| 📞 Contact Number | મોબાઈલ નંબર |
🦠 3. રોગલક્ષણ આધારિત (Syndromic) કેસ – S કટેગરી:
| ક્રમ | રોગલક્ષણ | કેસની સંખ્યા |
|---|---|---|
| 1️⃣ | Acute Diarrheal Disease (ADD) | __ |
| 2️⃣ | Acute Respiratory Infection (ARI) | __ |
| 3️⃣ | Fever with rash (જ्वर + દાદ) | __ |
| 4️⃣ | Fever with bleeding (ડેન્ગ્યુ જેવી સ્થિતિ) | __ |
| 5️⃣ | Jaundice | __ |
| 6️⃣ | Others (Specify) | __ |
🧪 4. Probable/Laboratory-Confirmed – P & L કેસ:
| રોગ | Probable કેસ | Lab-confirmed કેસ |
|---|---|---|
| Malaria | __ | __ |
| Dengue | __ | __ |
| Measles | __ | __ |
| Cholera | __ | __ |
| JE | __ | __ |
| Typhoid | __ | __ |
| COVID-19 | __ | __ |
🚨 5. Outbreak/Unusual Events Section:
| વિગતો | લખવાનું |
|---|---|
| કોઈ અચાનક કેસો વધ્યા હોય? | હા / ના |
| રોગનું નામ | ______ |
| તારીખ | ______ |
| ગામ / વિસ્તાર | ______ |
| કરાયેલ પગલાં | Team Visit, Sample Collected, etc. |
📤 6. ફોર્મ મોકલવાની સૂચના:
- દરેક Monday સુધી તાલુકા Surveillance Unit (TSU) ખાતે મોકલવો ફરજિયાત
- અને ત્યારબાદ જિલ્લા Surveillance Unit (DSU) → State Surveillance Unit (SSU)
- ફોર્મ PDF, excel અથવા hard copy તરીકે જમા થાય છે
🟨 Golden One-Liners (Revision માટે):
- 📊 WRS = Weekly Reporting Sheet, IDSP નું મુખ્ય ફોર્મ છે
- 📅 Monday to Sunday વચ્ચેનો રિપોર્ટ અઠવાડિયે ભરવો
- 🧾 Syndromic + Probable + Lab Cases ત્રણેય જરૂરી છે
- 🚨 Outbreak હોય તો તરત Immediate Reporting પણ કરવી પડે
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: IDSP હેઠળ Weekly Reporting કોણ આપે છે?
A. રજિસ્ટ્રાર ઓફિસ
B. WHO
C. PHC/CHC/Hospitals
D. Collector Office
ઉત્તર: C: PHC/CHC/Hospitals
પ્ર.2: WRS ફોર્મમાં “S” નો અર્થ શું છે?
A. Serious
B. Suspected
C. Syndromic
D. Standard
ઉત્તર: C: Syndromic
પ્ર.3: WRS ફોર્મમાં કયો સમયગાળો આવરી લેવાય છે?
A. Sunday to Friday
B. Monday to Sunday
C. 1st to 15th
D. Only Weekend
ઉત્તર: B: Monday to Sunday
પ્ર.4: Acute Diarrheal Disease (ADD) કઈ કેટેગરીમાં આવે છે?
A. Lab-confirmed
B. S – Syndromic
C. Notifiable only
D. Others
ઉત્તર: B: S – Syndromic
📝 S–P–L Case Sheet Template (IDSP Surveillance Form)
🔍 પરિચય:
S–P–L = Syndromic – Probable – Laboratory Confirmed
➡️ દરેક રોગના કેસને ત્રણ સ્તરે કેપ્ચર કરવા માટે આ ફોર્મ ઉપયોગ થાય છે.
📘 ફોર્મનું માળખું (Structure):
| ક્રમ | વિગત | લખવાનું/ભરવાનું |
|---|---|---|
| 1️⃣ | અઠવાડિયું નં. / તારીખ | (e.g., Week 23: 03-Jun to 09-Jun) |
| 2️⃣ | રિપોર્ટિંગ સેન્ટરનું નામ | (PHC, CHC, SC, Hospital) |
| 3️⃣ | રોગનું નામ | Malaria, Dengue, Measles, JE, COVID-19 વગેરે |
| 4️⃣ | કેસ પ્રકાર | S / P / L (ચિહ્નિત કરો) |
| 5️⃣ | દર્દીનું નામ | (Full Name) |
| 6️⃣ | લિંગ | Male / Female / Other |
| 7️⃣ | ઉંમર | (in years/months) |
| 8️⃣ | સરનામું | ગામ/ward, તાલુકો, જિલ્લો |
| 9️⃣ | તારીખ – લક્ષણોની શરૂઆત | DD/MM/YYYY |
| 🔟 | તારીખ – રિપોર્ટિંગ | DD/MM/YYYY |
| 1️⃣1️⃣ | પ્રાથમિક લક્ષણો | તાવ, દસ્ત, ઉધરસ, દાદ, લૂઝ મોશન, સંભવિત રોગ |
| 1️⃣2️⃣ | પોતાની સારવાર લીધી હતી? | હા / ના |
| 1️⃣3️⃣ | હોસ્પિટલમાં દાખલ થયા? | હા / ના |
| 1️⃣4️⃣ | નમૂના લેવામાં આવ્યું? | હા / ના |
| 1️⃣5️⃣ | લેબ રિપોર્ટનું પરિણામ | Positive / Negative / Pending |
| 1️⃣6️⃣ | Remarks/Remarks by MO | વધુ તપાસ, follow-up, referral વગેરે |
🧪 ફોર્મ વર્ગીકરણ મુજબ કેવી રીતે ભરવું?
| કેટેગરી | મહત્વપૂર્ણ શરત |
|---|---|
| S – Syndromic | ફક્ત લક્ષણો આધારિત અંદાજ (કોઈ લેબ ટેસ્ટ નહિ) |
| → ઉદાહરણ: તાવ + દાદ = Measles | |
| P – Probable | TRAINED HEALTH WORKER દ્વારા ડિફરનશિયલ ડાયગ્નોસીસ (અંદાજિત નિદાન) |
| L – Lab-confirmed | Laboratory Report Positive (RDT/ELISA/Smear/PCR) સાથે |
🟨 Golden One-Liners:
- 🧾 S–P–L Form = IDSP Surveillance Backbone Document
- 🩺 Every case reported under IDSP must be tagged as S, P or L
- 🧪 Lab-confirmed = Only after certified laboratory diagnosis
- 🕵️ Outbreak investigation begins with proper case sheet entries
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: S–P–L ફોર્મમાં “P” નો અર્થ શું થાય છે?
A. Possible
B. Primary
C. Probable
D. Permanent
ઉત્તર: C: Probable
પ્ર.2: Laboratory confirmed case માટે કઈ માહિતી ફરજિયાત છે?
A. Diagnosis by ANM
B. Prescription copy
C. Lab Report with Positive Result
D. PHC Visit Only
ઉત્તર: C: Lab Report with Positive Result
પ્ર.3: S–P–L ફોર્મનો ઉપયોગ કયા કાર્યક્રમ હેઠળ થાય છે?
A. NVBDCP
B. NLEP
C. NACP
D. IDSP
ઉત્તર: D: IDSP
🦠 Antimicrobial Resistance (AMR)
અર્થ:
જ્યારે બેક્ટેરિયા, વાયરસ, ફંગસ અને પેરાસાઇટ જેવી સૂક્ષ્મજીવો એવી દવાઓ સામે પ્રતિકારક બની જાય છે જે સામાન્ય રીતે તેમને મારી નાખતી હતી – તેને Antimicrobial Resistance (AMR) કહે છે.
📘 પરિભાષા (Definition):
“AMR એ એવી સ્થિતિ છે જેમાં એન્ટીબાયોટિક અથવા બીજી સૂક્ષ્મજૈવિક દવાઓ તે ક્ષણમાં અસરકારક ન રહેતી હોય કારણકે જીવાણુએ દવાની સામે રેસિસ્ટન્સ વિકસાવ્યું હોય.“
🧬 AMR ના મુખ્ય કારણો (Causes of AMR):
| ક્રમ | કારણ | વિગત |
|---|---|---|
| 1️⃣ | એન્ટીબાયોટિકનો ઓવરયૂઝ | નાની તબિબ વિના દવા લેવાથી |
| 2️⃣ | અધૂરી સારવાર | દવા લેવી શરૂ કરીને બેચેન થવાથી છોડી દેવી |
| 3️⃣ | હોસ્પિટલમાં ખરાબ ઇન્ફેક્શન કંટ્રોલ | ICU/OT માં સંક્રમણના માધ્યમ |
| 4️⃣ | પશુપાલન અને કૃષિમાં એન્ટીબાયોટિકનો ઉપયોગ | દૂધ, માંસમાં દવાઓ |
| 5️⃣ | ગંદો પાણી અને વ્યાપક સેનિટેશનની અછત | Resistive strainsનો ફેલાવ |
🔬 AMR ના પરિણામો (Consequences of AMR):
- 🔴 સામાન્ય ઇન્ફેક્શન પર હવે દવાઓ અસર ન કરે
- ⚠️ સારવાર વધુ લાંબી અને ખર્ચાળ થાય
- 🏥 હોસ્પિટલમાં દાખલ રહેવાનું સમય વધે
- 💀 મૃત્યુદર વધી જાય
- 🦠 Superbugs (Multidrug Resistant Bacteria) પેદા થાય – જેમ કે MRSA, CRE, XDR-TB
💊 દવાઓનો વિરોધ (Resistant Pathogens):
| જીવાણુ | રેસિસ્ટન્સ ઉદાહરણ |
|---|---|
| Mycobacterium tuberculosis | MDR-TB, XDR-TB |
| Staphylococcus aureus | MRSA (Methicillin-Resistant) |
| Escherichia coli | ESBL (Extended-spectrum β-lactamase) |
| Klebsiella pneumoniae | Carbapenem-Resistant |
| Neisseria gonorrhoeae | Fluoroquinolone-resistant |
🛡️ AMR નિવારણ માટે પગલાં (Prevention Strategies):
1️⃣ Antibiotic Stewardship Programme (ASP)
2️⃣ દવા તબીબના સૂચન મુજબ જ લેવો
3️⃣ હેન્ડ હાયજિન અને ઇન્ફેક્શન કંટ્રોલ જાળવવું
4️⃣ રસીકરણ અને TB, Typhoid, Flu જેવી બીમારીઓ માટે રક્ષણ
5️⃣ Laboratory surveillance અને reporting system
6️⃣ WHO-GAP – Global Action Plan on AMR (2015)
📘 India માટે કાર્યક્રમ:
NAP-AMR (National Action Plan on Antimicrobial Resistance) – 2017 થી શરૂ
- Animal-Human-Environment Link → One Health Approach
🟨 Golden One-Liners (Revision માટે):
- 💊 AMR = દવાઓ સામે જીવાણુઓ પ્રતિકારક બની જાય છે
- 🦠 MRSA, XDR-TB = AMRના ઉદાહરણો છે
- 📉 Treatment ناکામ, ખર્ચ વધી જાય છે
- 🛡️ Antibiotic Stewardship = AMR રોકવાનું મજબૂત ટૂલ
- 🌍 WHO Global Action Plan on AMR = 2015
- 🇮🇳 India: NAP-AMR = 2017 થી અમલમાં
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: AMR નો અર્થ શું છે?
A. All Medical Resistance
B. Antiviral Medicine Registry
C. Antimicrobial Resistance
D. Anti-malaria Reaction
ઉત્તર: C: Antimicrobial Resistance
પ્ર.2: AMR રોકવા માટેનું WHOનું પદ્ધતિ શું કહેવાય છે?
A. NACO
B. IDSP
C. GAP-AMR
D. NVBDCP
ઉત્તર: C: GAP-AMR
પ્ર.3: AMR નું ઉદાહરણ કયું છે?
A. DPT રસી
B. MRSA
C. Polio Virus
D. Hepatitis B
ઉત્તર: B: MRSA
પ્ર.4: India માં AMR માટે કઈ યોજના અમલમાં છે?
A. NRHM
B. NACP
C. NAP-AMR
D. NLEP
ઉત્તર: C: NAP-AMR
👩🍼 Janani Suraksha Yojana (JSY)
➡️ નિઃશુલ્ક અને નાણાંકીય સહાય સાથે institutional delivery વધારવાનો કાર્યક્રમ
📘 1. પરિચય (Introduction):
| મુદ્દો | વિગતો |
|---|---|
| શરૂ કરનાર | Ministry of Health and Family Welfare (MoHFW), Govt. of India |
| શરૂ થયાનું વર્ષ | 2005 (NRHM હેઠળ) |
| પ્રકાર | સામાજિક વીમા આધારિત માતૃત્વ સહાય યોજના |
| ઉદ્દેશ | Institutional Delivery વધારવી અને માતા-શિશુ મૃત્યુ દર ઘટાડવો |
🎯 2. મુખ્ય હેતુઓ (Objectives):
1️⃣ ગરીબ ગર્ભવતી મહિલાઓને પ્રસૂતિ માટે નાણાંકીય સહાય
2️⃣ Institutional delivery (સરકારી / પ્રાઇવેટ એનએમસીનીત હોસ્પિટલ) વધારવી
3️⃣ ASHA તેમજ આરોગ્ય કર્મીઓને પ્રોત્સાહન આપવું
4️⃣ માતા-શિશુ મૃત્યુ દર (MMR & IMR) ઘટાડવો
👩⚕️ 3. લાભાર્થીઓ (Beneficiaries):
| શ્રેણી | શરતો |
|---|---|
| 🧕 BPL Card ધારક ગર્ભવતી સ્ત્રીઓ | તમામ રાજ્યમાં |
| 👩🌾 SC/ST ગર્ભવતી સ્ત્રીઓ | Regardless of income |
| 👶 ઘરેણી ન બર્થ નહીં – Institutional delivery હોવી જોઈએ | Only 1st or 2nd delivery (preferably) |
🏥 હાઈ પર્ફોર્મિંગ vs લો પર્ફોર્મિંગ સ્ટેટ (LPS/HPS):
| રાજ્ય પ્રકાર | શહેરી | ગ્રામ્ય |
|---|---|---|
| LPS (e.g., Bihar, MP, UP) | ₹1000 | ₹1400 |
| HPS (e.g., Gujarat, TN, Maharashtra) | ₹600 | ₹700 |
| 👉 ASHA માટે પણ વધુ ઇન્સેન્ટિવ લભ્ય છે (₹600–₹1000) |
💰 4. નાણાંકીય લાભ (Financial Assistance):
| લાભાર્થી | સહાય રકમ (ગ્રામ્ય/HPS) |
|---|---|
| માતા (Rural Area) | ₹700 (HPS), ₹1400 (LPS) |
| માતા (Urban Area) | ₹600 (HPS), ₹1000 (LPS) |
| ASHA કાર્યકર | ₹600–₹1000 સુધી પ્રોત્સાહન |
📜 5. જરૂરી દસ્તાવેજો:
- BPL Card / Mamta Card
- ANC રજીસ્ટર નોંધ
- Institutional Delivery slip
- Aadhaar / Bank Account (DBT માટે)
🛡️ 6. જીએસવાય અંતર્ગત સેવા:
- નિઃશુલ્ક institutional delivery
- મફત ખોરાક, દવાઓ અને ટ્રાન્સપોર્ટ
- ASHA દ્વારા પ્રસૂતિ સમયે સહાય
- HB/TT તપાસ અને ANC કવરેજ
- JSY ફોર્મ ભરાવા માટે PHC/CHC ખાતે સહાય
🟨 Golden One-Liners (Revision માટે):
- 📅 JSY શરૂ થયું – 2005માં NRHM હેઠળ
- 👩🍼 Institutional Delivery માટે નાણાંકીય સહાય યોજના
- 🧕 BPL/SC/ST મહિલાઓ લાભાર્થી છે
- 🏥 LPS राज्योंમાં સહાય વધુ છે (₹1400)
- 💰 ASHA માટે પણ પ્રોત્સાહન રકમ ચૂકવાય છે
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: Janani Suraksha Yojana કયા વર્ષથી શરૂ થઈ?
A. 2000
B. 2005
C. 2010
D. 2014
ઉત્તર: B: 2005
પ્ર.2: JSY નો મુખ્ય ઉદ્દેશ શું છે?
A. TB સારવાર
B. Institutional Delivery વધારવી
C. Family Planning
D. Immunization
ઉત્તર: B: Institutional Delivery વધારવી
પ્ર.3: JSY હેઠળ ASHA ને કેટલી રકમ મળે છે?
A. ₹200
B. ₹600–₹1000
C. ₹1500
D. ₹50
ઉત્તર: B: ₹600–₹1000
પ્ર.4: Janani Suraksha Yojana કઈ યોજના હેઠળ આવે છે?
A. NACP
B. NHM
C. NLEP
D. RNTCP
ઉત્તર: B: NHM
👩🍼👶 Janani Shishu Suraksha Karyakram (JSSK)
➡️ માતા અને નવજાત માટેની સંપૂર્ણપણે નિઃશુલ્ક આરોગ્ય સેવાઓની યોજના
📘 1. પરિચય (Introduction):
| મુદ્દો | વિગતો |
|---|---|
| યોજના નું નામ | Janani Shishu Suraksha Karyakram (JSSK) |
| શરૂ કરનાર | Ministry of Health and Family Welfare, India |
| શરૂઆત | 1 June, 2011 |
| આવરણી | તમામ રાજ્યો અને કેન્દ્રશાસિત પ્રદેશો |
| લક્ષ્ય | Institutional Delivery + Neonatal survival વધારવું |
🎯 2. મુખ્ય હેતુઓ (Objectives):
1️⃣ ગરીબ માતા અને નવજાત માટે સંપૂર્ણપણે મફત આરોગ્ય સેવા
2️⃣ Institutional Delivery દ્વારા માતા અને બાળકના મૃત્યુદર ઘટાડવા
3️⃣ ગર્ભાવસ્થાની તપાસથી લઈ શિશુના 30 દિવસ સુધી ની સેવા નિઃશુલ્ક આપવી
4️⃣ ASHA દ્વારા પ્રસૂતિ માટે સક્રિય કામગીરીને સમર્થન
🏥 3. લાભાર્થીઓ (Beneficiaries):
| સ્ત્રી/શિશુ | શરતો |
|---|---|
| 👩🍼 BPL, SC/ST કે કોઈપણ Pregnant Woman | સરકારી હોસ્પિટલમાં Institutional Delivery |
| 👶 0–30 દિવસના બધાં નવજાત શિશુઓ | OPD/IPD/Referral સારવાર માટે સરકારી તબીબી સુવિધામાં |
🧾 4. JSSK હેઠળ ઉપલબ્ધ મફત સેવાઓ:
A. માતા માટે:
✅ Diagnostics (HB, HIV, USG, BP, etc.)
✅ મફત દવા અને વિતરણ
✅ મફત ડિલિવરી (Normal + C-section)
✅ મફત બ્લડ ટ્રાન્સફ્યુઝન
✅ મફત ભોજન (3 દિવસ NR, 7 દિવસ C-section)
✅ મફત ટ્રાન્સપોર્ટ (home → hospital → home)
✅ Referral ટ્રાન્સપોર્ટ પણ મફતમાં
B. નવજાત માટે (0–30 દિવસ):
✅ OPD/IPD સારવાર
✅ મફત દવાઓ
✅ Diagnostics (Bilirubin, Sepsis Panel, CBC)
✅ Blood products
✅ Referral and drop back transport
✅ Neonatal ICU (SNCU) સુધી પહોંચ
🚑 5. ટ્રાન્સપોર્ટ સેવા (Transport Entitlements):
| ગતિ વિધાન | ઉપયોગ |
|---|---|
| Home → Facility | Janani Express / 108 Ambulance / PHC vehicle |
| Facility → Higher Centre | Free Referral Transport |
| Facility → Home | After delivery discharge – free drop back |
🟨 Golden One-Liners (Revision માટે):
- 📅 JSSK શરૂ થયું – 1 જૂન 2011થી
- 🏥 Institutional Delivery = દરેક સેવા મફતમાં – પરીક્ષા માટે સૌથી મહત્વપૂર્ણ મુદ્દો
- 👶 0 થી 30 દિવસના દરેક બાળકને મફત સારવાર
- 🚑 Pregnant Woman ને ટ્રાન્સપોર્ટ મફત – ત્રણેય દિશામાં
- 🛌 C-section માટે પણ નિઃશુલ્ક ઓપરેશન, દવા અને ભોજન ઉપલબ્ધ
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: Janani Shishu Suraksha Karyakram ક્યારે શરૂ થયું હતું?
A. 2005
B. 2011
C. 2014
D. 2020
ઉત્તર: B: 2011
પ્ર.2: JSSK અંતર્ગત કયા માટે મફત ટ્રાન્સપોર્ટ આપવામાં આવે છે?
A. Home → Hospital
B. Hospital → Higher Centre
C. Hospital → Home
D. Above All
ઉત્તર: D: Above All
પ્ર.3: JSSK અંતર્ગત કેટલી ઉંમર સુધીના શિશુને મફત સેવા મળે છે?
A. 7 દિવસ
B. 14 દિવસ
C. 30 દિવસ
D. 1 વર્ષ
ઉત્તર: C: 30 દિવસ
પ્ર.4: JSSK અંતર્ગત C-section પણ આવરી લેવાય છે?
A. ના
B. હા, મફતમાં
C. ફક્ત શહેરોમાં
D. ફક્ત PHC સુધી
ઉત્તર: B: હા, મફતમાં
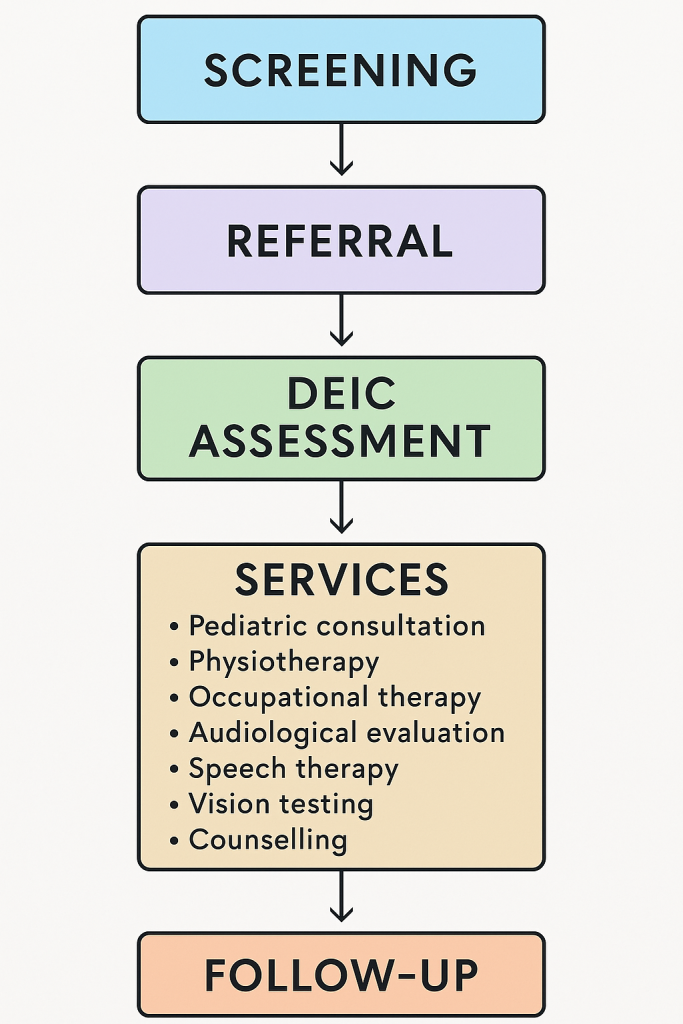
👶 RBSK – Rashtriya Bal Swasthya Karyakram
➡️ બાળકોમાં 4Ds (Defects, Diseases, Deficiencies, Disabilities) માટે સ્ક્રિનિંગ અને નિઃશુલ્ક સારવાર માટેની રાષ્ટ્રીય યોજના
📘 1. પરિચય (Introduction):
| મુદ્દો | માહિતી |
|---|---|
| શરૂ થયેલું વર્ષ | 7 ફેબ્રુઆરી 2013 |
| સંચાલક | Ministry of Health & Family Welfare, NHM હેઠળ |
| લક્ષ્યાંક | 0 થી 18 વર્ષની ઉંમરના બાળકોમાં આરોગ્ય સ્ક્રિનિંગ |
| મુખ્ય ઉદ્દેશ | બાળકોના આરોગ્યમાં તબીબી દખલ દ્વારા ટાળવાય તેવી સ્થિતિને અટકાવવી |
👩⚕️ 2. લાભાર્થી જૂથ (Target Groups):
| જૂથ | ઉંમર | સ્થાન |
|---|---|---|
| 1️⃣ | 0–6 મહિના | ઘરઘંત / ASHA દ્વારા |
| 2️⃣ | 6 મહિ – 3 વર્ષ | આંગણવાડી કેન્દ્ર |
| 3️⃣ | 3–6 વર્ષ | Pre-School (આંગણવાડી) |
| 4️⃣ | 6–18 વર્ષ | સરકારી / અનુદાનિત શાળાઓ |
🧪 3. સ્ક્રિનિંગ માટેના 4Ds (RBSK 4D Targets):
| 4Ds | Gujarati | ઉદાહરણ |
|---|---|---|
| 1️⃣ Defects at birth | જન્મજાત ક્ષતિઓ | ક્લિફ્ટ લિપ, Down Syndrome, Talipes (club foot), Neural tube defect |
| 2️⃣ Diseases in children | બાળકોથી થતા રોગો | TB, Skin infections, Otitis media, Rheumatic heart disease |
| 3️⃣ Deficiencies | પોષણની ઉણપ | રક્તહીનતા (anemia), Vitamin A deficiency, goitre |
| 4️⃣ Developmental Delays & Disabilities | વિકાસમાં વિલંબ અને અશક્તતા | Speech delay, CP, Learning disorders, Blindness, Deafness |
🛠️ 4. RBSK ટીમ રચના (Mobile Health Teams):
| ટીમ સભ્ય | જવાબદારી |
|---|---|
| Medical Officer (MBBS) | સ્ક્રિનિંગ, રિફરલ |
| AYUSH Doctor | સહયોગી ચકાસણી |
| ANM | સ્ક્રિનિંગ અને ફોર્મ ભરવું |
| Pharmacist | રેકોર્ડ મેન્ટેન અને દવા વિતરણ |
🏥 5. સારવાર અને રિફરલ:
- જિલ્લા સ્તરે DEIC (District Early Intervention Centre) ખાતે નિઃશુલ્ક સારવાર
- DEIC માં Speech therapist, Pediatrician, Optometrist, Physiotherapist ઉપલબ્ધ
- Severe બાબતોને Medical Colleges કે Tertiary Hospitals પર રિફર કરાય છે
📝 6. ડોક્યુમેન્ટ અને રિપોર્ટિંગ:
- RBSK Screening Form
- Child Health Card
- Register for School & Anganwadi tracking
- Monthly Reporting to District Health Office
🟨 Golden One-Liners (Revision માટે):
- 👶 RBSK = 0–18 વર્ષના બાળકો માટેના 4Ds માટેનું આરોગ્ય સ્ક્રિનિંગ
- 🧬 4Ds = Defects, Diseases, Deficiencies, Disabilities
- 🏥 DEIC = District Early Intervention Centre – નિઃશુલ્ક સારવાર કેન્દ્ર
- 👩⚕️ RBSK Team = MO + AYUSH + ANM + Pharmacist
- 📆 શાળા અને આંગણવાડીમાં દર વર્ષની સ્ક્રિનિંગ ફરજિયાત છે
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: RBSK શે માટે ચલાવવામાં આવે છે?
A. TB સારવાર માટે
B. બાળમૃત્યુ ઘટાડવા માટે
C. બાળકોમાં 4Ds સ્ક્રિનિંગ માટે
D. રસીકરણ માટે
ઉત્તર: C: બાળકોમાં 4Ds સ્ક્રિનિંગ માટે
પ્ર.2: RBSK હેઠળ શા માટે DEIC સ્થાપવામાં આવે છે?
A. ASHA તાલીમ માટે
B. Delivery માટે
C. બાળકો માટે નિઃશુલ્ક સારવાર માટે
D. રસી સ્ટોર કરવા માટે
ઉત્તર: C: બાળકો માટે નિઃશુલ્ક સારવાર માટે
પ્ર.3: 4Ds માં કયું સામેલ નથી?
A. Developmental Delay
B. Diseases
C. Diabetes
D. Deficiencies
ઉત્તર: C: Diabetes
પ્ર.4: RBSK સ્ક્રિનિંગ ટીમમાં કોણ સામેલ હોય છે?
A. MO, ANM, Teacher, Driver
B. MO, AYUSH, ANM, Pharmacist
C. ASHA, MO, Cook, Clerk
D. Staff Nurse, Ward boy, DEO
ઉત્તર: B: MO, AYUSH, ANM, Pharmacist
🥦 POSHAN Abhiyaan (પોષણ અભિયાન)
➡️ ભારતના તમામ નાગરિકોમાં સારી પોષણ સ્થિતિ પ્રાપ્ત કરવી અને કુપોષણ ઘટાડવો એ હેતુ ધરાવતી રાષ્ટ્રીય મિશન યોજના
📘 1. પરિચય (Introduction):
| મુદ્દો | વિગતો |
|---|---|
| સંપૂર્ણ નામ | POSHAN = Prime Minister’s Overarching Scheme for Holistic Nutrition |
| શરૂ થયેલું વર્ષ | 8 માર્ચ, 2018 (International Women’s Day) |
| લોંચ કરનાર | PM Narendra Modi |
| મુખ્ય મંત્રાલય | Ministry of Women and Child Development (MoWCD) |
| પોર્ટલ | Jan Andolan Dashboard દ્વારા ટ્રેકિંગ |
🎯 2. મુખ્ય હેતુઓ (Key Objectives):
1️⃣ 0–6 વર્ષના બાળકોમાં કુપોષણ ઘટાડવું
2️⃣ મહિલા, ગર્ભવતી સ્ત્રીઓ અને દૂધ પીતા માતાઓ માટે પોષણ સુધારવું
3️⃣ First 1000 days (ગર્ભાવસ્થા + 2 વર્ષ) પર કેન્દ્રિત વ્યવસ્થિત દેખરેખ
4️⃣ Anganwadi Services ને ટેક્નોલોજી સાથે જોડવી (ICDS-CAS app)
5️⃣ Jan Andolan (જનજાગૃતિ) દ્વારા સામૂહિક ભાગીદારી
📊 3. પોષણ સુધારવા માટેના લક્ષ્યાંક (Targets by 2022):
| પેરામીટર | ઘટાડવાનો લક્ષ્ય દર (per year) |
|---|---|
| Stunting (હેઠાણુ ઊંચાઈ) | 2% થી વધુ |
| Wasting (અતિ પાતળુ) | 2% થી વધુ |
| Underweight (કમ વજન) | 2% |
| Anemia (મહિલા/શિશુ) | 3% થી વધુ |
👩🍼 4. લાભાર્થી જૂથો (Beneficiaries):
| જૂથ | ઉમર / અવસ્થા |
|---|---|
| બાળકો | 0–6 વર્ષ |
| ગર્ભવતી સ્ત્રીઓ | Registration–Delivery સુધી |
| ધાત્રી માતાઓ | 0–6 મહિના સુધીનું શિશુ પોષણ |
| કિશોરીયાં | 10–19 વર્ષની છોકરીઓ |
🛠️ 5. મુખ્ય ઘટકો (Key Components):
1️⃣ Growth Monitoring Devices
2️⃣ ICDS–CAS Mobile App (Real-time Data Entry)
3️⃣ Community Based Events (Godhbharai, Annaprashan)
4️⃣ Poshan Maah (September) and Poshan Pakhwada (March)
5️⃣ School and Anganwadi Nutrition Education
🧃 6. સહયોગી કાર્યક્રમો (Converging Ministries):
- ICDS – Anganwadi Services
- NHM – Anaemia Mukt Bharat, Deworming Days
- Swachh Bharat – Safe water & hygiene
- Mid-Day Meal – For school-age children
- Safe Motherhood Programme (PMMVY)
🟨 Golden One-Liners (Revision માટે):
- 📅 POSHAN Abhiyaan શરૂ થયું – 8 March 2018
- 🎯 લક્ષ્ય: 2022 સુધી કુપોષણ ઘટાડવું
- 📱 ICDS-CAS App = Anganwadi દેખરેખ માટે Mobile App
- 🧒 લક્ષ્યાંક જૂથ: 0–6 વર્ષના બાળકો, ગર્ભવતી સ્ત્રીઓ, ધાત્રી માતાઓ
- 📊 Targets: Stunting ↓2%, Anemia ↓3% per year
- 📆 Poshan Maah = દર સપ્ટેમ્બર મહિને ઉજવાય છે
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: POSHAN અભિયાન કયા વર્ષમાં શરૂ થયું હતું?
A. 2014
B. 2016
C. 2018
D. 2020
ઉત્તર: C: 2018
પ્ર.2: POSHAN નું પૂર્ણ નામ શું છે?
A. Programme for Social Nutrition
B. Prime Minister’s Overarching Scheme for Holistic Nutrition
C. Preventive Outreach Scheme on Health And Nutrition
D. Poshan Outreach Scheme for Healthy Adolescents
ઉત્તર: B: Prime Minister’s Overarching Scheme for Holistic Nutrition
પ્ર.3: POSHAN અભિયાનનો મુખ્ય લાભાર્થી જૂથ કયો છે?
A. વૃદ્ધ વ્યક્તિઓ
B. 0–6 વર્ષની ઉંમરના બાળકો અને માતાઓ
C. HIV દર્દીઓ
D. તબીબી કર્મીઓ
ઉત્તર: B: 0–6 વર્ષની ઉંમરના બાળકો અને માતાઓ
પ્ર.4: POSHAN Maah ક્યારે ઉજવાય છે?
A. જાન્યુઆરી
B. માર્ચ
C. સપ્ટેમ્બર
D. ઓક્ટોબર
ઉત્તર: C: સપ્ટેમ્બર
❤️🩹 NPCDCS – રાષ્ટ્રીય એનસીડી નિયંત્રણ કાર્યક્રમ
➡️ ડાયાબિટીસ, હાઈ બ્લડપ્રેશર, હૃદયરોગ, સ્ટ્રોક અને કેન્સર જેવા Non-Communicable Diseases (NCDs) માટેનું રાષ્ટ્રીય નિયંત્રણ કાર્યક્રમ
📘 1. પરિચય (Introduction):
| મુદ્દો | વિગત |
|---|---|
| શરૂ થયું | 2010 |
| સંચાલન | Ministry of Health and Family Welfare (MoHFW), India |
| કાર્યો | Screening, Early Diagnosis, Treatment, Health Promotion |
| મુખ્ય લક્ષ્ય | NCDs નો વહેલો શોધ અને નિયંત્રણ કરીને મૃત્યુ અને વિકલાંગતા ઘટાડવી |
🎯 2. મુખ્ય હેતુઓ (Objectives):
1️⃣ Non-communicable Diseases (NCDs) માટે screening & management
2️⃣ 30 વર્ષથી ઉપરના વ્યક્તિઓ માટે દર 5 વર્ષે સ્ક્રિનિંગ
3️⃣ જીવનશૈલી સુધારવા માટે IEC/BCC
4️⃣ PHC/CHC સ્તરે NCD Clinics સ્થાપિત
5️⃣ District NCD Cell, State NCD Cell માધ્યમથી કામગીરી
👩⚕️ 3. મુખ્ય લક્ષ્યાંક રોગો (Target Diseases under NPCDCS):
| શ્રેણી | ઉદાહરણ |
|---|---|
| 🧬 Metabolic | Diabetes Mellitus (Type 2) |
| 💓 Cardiovascular | Hypertension, Ischemic Heart Disease, Stroke |
| 🎗️ Cancer | Breast, Cervical, Oral Cancer |
| 🧠 Neurological | Stroke, Vascular Dementia |
| 📈 Risk Factors | Smoking, Alcohol, Obesity, Physical Inactivity, Unhealthy Diet |
🏥 4. મુખ્ય સેવાઓ (Key Services):
| સેવા | સ્થળ |
|---|---|
| Screening | Sub-centre, PHC, CHC |
| Diagnosis & Management | PHC/CHC NCD Clinics |
| Treatment for Cancer | District Hospital, Tertiary Centres |
| Referral | Medical College, Cancer Institute |
| Follow-up & Counselling | ANM/MPHW/CHO/ASHA |
🩺 5. Community-level Screening – CBAC Form:
📄 CBAC = Community Based Assessment Checklist
➡️ 30 વર્ષથી વધુ ઉંમરના દરેક વ્યક્તિ માટે ઘરગથ્થું રિસ્ક સ્કોરિંગ ફોર્મ
➡️ Risk ≥4 હોય તો PHC ખાતે આરોગ્ય તપાસ માટે મોકલવું
🧬 6. Laboratory/Diagnostic Tests:
- Blood Glucose (Fasting)
- Blood Pressure (BP)
- BMI & Waist-Hip Ratio
- ECG
- Pap smear (Cervical cancer)
- Oral Cavity Check-up
- Clinical Breast Exam (CBE)
📢 7. IEC Activities અને જીવનશૈલી સુધારણા:
- તંબાકુ વિરોધી અભિયાન
- World Diabetes Day (14 Nov), World Hypertension Day (17 May)
- Yoga, Physical Activity, Weight Monitoring
- School Health Talks and Swasth Bharat Yatra
🟨 Golden One-Liners (Revision માટે):
- 🗓️ NPCDCS શરૂ થયું – 2010માં
- 🧓 CBAC Form = 30+ વયના લોકોને સ્ક્રિનિંગ માટે
- ❤️ Hypertension અને Diabetes માટે PHC NCD Clinic કાર્યરત છે
- 🎗️ Breast, Cervical, Oral Cancer માટે નિદાન + રિફરલ
- 📋 Risk Factors = Smoking, Alcohol, Unhealthy diet, Inactivity
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: NPCDCS નું પૂર્ણ નામ શું છે?
A. National Programme for Control of Digestive Diseases
B. National Programme for Communicable Disease Control
C. National Programme for Prevention and Control of Cancer, Diabetes, CVD & Stroke
D. National Cancer Program
ઉત્તર: C
પ્ર.2: CBAC ફોર્મનો ઉપયોગ કોણ માટે થાય છે?
A. 0–5 વર્ષની ઉંમર
B. ગર્ભવતી સ્ત્રીઓ
C. 30 વર્ષથી વધુ વયના લોકો
D. Only TB દર્દીઓ માટે
ઉત્તર: C: 30 વર્ષથી વધુ વયના લોકો
પ્ર.3: NPCDCS કઈ ટીમ હેઠળ ચલાવવામાં આવે છે?
A. NACO
B. NLEP
C. NCD Cell
D. RI Programme
ઉત્તર: C: NCD Cell
પ્ર.4: નીચેના પૈકી કયો રોગ NPCDCS અંતર્ગત આવતો નથી?
A. Oral Cancer
B. Tuberculosis
C. Stroke
D. Hypertension
ઉત્તર: B: Tuberculosis
🚭 NTCP – National Tobacco Control Programme
➡️ તંબાકુથી થનારા રોગો અને મૃત્યુ ઓછા કરવા માટે ભારત સરકાર દ્વારા ચલાવવામાં આવતો રાષ્ટ્રીય સ્તરનો નિયંત્રણ કાર્યક્રમ
📘 1. પરિચય (Introduction):
| મુદ્દો | વિગત |
|---|---|
| શરૂ થયેલું વર્ષ | 2007–08 |
| સંચાલન સંસ્થા | Ministry of Health and Family Welfare (MoHFW), India |
| મુખ્ય લક્ષ્ય | તંબાકુ ઉપયોગ ઘટાડવો અને “Tobacco-Free India” માટે કાર્ય કરવું |
| કાયદાકીય આધાર | COTPA Act – 2003 (Cigarettes and Other Tobacco Products Act) |
🎯 2. મુખ્ય હેતુઓ (Objectives):
1️⃣ તંબાકુના ઉપયોગ વિશે જાગૃતિ વધારવી
2️⃣ કાયદાનું અમલ કરાવવો – Smoking禁止 સ્થળે
3️⃣ યુવાનોમાં રોકથામ માટે સ્કૂલ હેલ્થ કાર્યક્રમ
4️⃣ Cessation Services – તંબાકુ છોડવા માટે સલાહ અને સારવાર
5️⃣ Monitoring & Research માટે Surveillance system ઊભું કરવું
🚬 3. તંબાકુના પ્રકારો (Forms of Tobacco):
| પ્રકાર | ઉદાહરણ |
|---|---|
| Smoke form | Bidi, Cigarette, Hookah, Cigar |
| Smokeless | Gutkha, Khaini, Pan Masala with Tobacco, Mava |
🏥 4. NTCP હેઠળ મુખ્ય સેવાઓ:
| સેવા | વિગત |
|---|---|
| Tobacco Cessation Centres (TCC) | જિલ્લા હોસ્પિટલ/CHCમાં કાર્યરત – વ્યસન છોડાવવા સલાહકાર અને સારવાર |
| IEC/BCC Materials | પામફ્લેટ, પોસ્ટર, સ્કૂલોમાં અભિયાન |
| Skilled Counselling | ANM/MPHW/CHO દ્વારા ગ્રામ્ય સ્તરે |
| Helpline Number | 📞 1800-11-2356 (Tobacco Quitline India) |
| Mobile App | QuitTobacco India App |
📜 5. કાયદો – COTPA 2003 ના મુખ્ય વિભાગો:
| વિભાગ | બાબત |
|---|---|
| Section 4 | Public places પર ધૂમ્રપાન પ્રતિબંધ |
| Section 5 | Tobacco publicity/ads પર પ્રતિબંધ |
| Section 6(a) | <18 વર્ષની વ્યક્તિને વેચાણ પર પ્રતિબંધ |
| Section 6(b) | School/College 100 મીટર વિસ્તારમાં વેચાણ પર પ્રતિબંધ |
| Section 7 | Health warning & pictorial warning ફરજિયાત |
🛡️ 6. NTCPના ઉદાહરણ કાર્યક્રમો:
- 📅 World No Tobacco Day – 31 May
- 🎓 Tobacco-Free Educational Institutions (ToFEI)
- 🏫 School Health Programme અંતર્ગત તંબાકુ વિરોધી pledge
- 📊 GATS Survey – Global Adult Tobacco Survey
- 🧠 “Tobacco Kills” – pictorial warning on packets
🟨 Golden One-Liners (Revision માટે):
- 📅 NTCP શરૂ થયું – 2007–08
- 🚭 COTPA Act 2003 = તંબાકુ નિયંત્રણ માટેનું મુખ્ય કાનૂન
- 🏫 ToFEI = Tobacco-Free Educational Institutions
- 📞 Helpline: 1800-11-2356 (Tobacco Quit Line)
- 🎯 લક્ષ્ય = Tobacco-Free India, Reduce mortality by NCDs
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: NTCP નો મુખ્ય ઉદ્દેશ શું છે?
A. Cancer Elimination
B. COVID-19 Management
C. Tobacco Control
D. Pollution Control
ઉત્તર: C: Tobacco Control
પ્ર.2: COTPA 2003 નો Section 4 શું કહે છે?
A. Schoolમાં રસીકરણ
B. Hospital બાંધકામ નિયમ
C. Public Smoking પર પ્રતિબંધ
D. BPL માટે મફત દવા
ઉત્તર: C: Public Smoking પર પ્રતિબંધ
પ્ર.3: Tobacco Quit Helpline નંબર શું છે?
A. 102
B. 108
C. 100
D. 1800-11-2356
ઉત્તર: D: 1800-11-2356
પ્ર.4: NTCP કઈ આરોગ્ય સમસ્યાને રોકવા માટે છે?
A. HIV/AIDS
B. TB
C. Lifestyle Diseases (NCDs)
D. Rabies
ઉત્તર: C: Lifestyle Diseases (NCDs)
📘 COTPA તાલીમ માર્ગદર્શિકા (Training Modules):
1. Panchayati Raj Institutions (PRIs) માટેનું તાલીમ મોડ્યુલ:
➡️ મુખ્ય મુદ્દાઓ:
- ભારતમાં તંબાકુ ઉપયોગનો ઇતિહાસ અને વર્તમાન સ્થિતિ
- તંબાકુના આરોગ્ય પર પડતા અસરકારક પરિણામો
- તંબાકુ નિયંત્રણ માટે સરકારના પ્રયાસો
- COTPA 2003 ની મુખ્ય જોગવાઈઓ:
- ધારા 4: જાહેર સ્થળોએ ધૂમ્રપાન પર પ્રતિબંધ
- ધારા 5: તંબાકુ ઉત્પાદનોના પ્રચાર પર પ્રતિબંધ
- ધારા 6(a): 18 વર્ષથી ઓછી ઉંમરના લોકોને વેચાણ પર પ્રતિબંધ
- ધારા 6(b): શૈક્ષણિક સંસ્થાઓથી 100 મીટરના વિસ્તારમાં વેચાણ પર પ્રતિબંધ
- ધારા 7: તંબાકુ ઉત્પાદનો પર ચિત્રાત્મક ચેતવણી ફરજિયાત
➡️ PRI ની ભૂમિકા:
- તંબાકુ મુક્ત ગામો અને ઘરોને પ્રોત્સાહિત કરવું
- ગ્રામ સભાઓ, યુવા મંડળીઓ, ભજન મંડળીઓ દ્વારા જાગૃતિ ફેલાવવી
- શાળાઓ અને કોલેજોમાં તંબાકુ મુક્ત શૈક્ષણિક સંસ્થાઓના માર્ગદર્શિકા અનુસરીને કામગીરી કરવી
- તંબાકુ છોડવા ઇચ્છુક લોકોને ASHA / આંગણવાડી કાર્યકરો અથવા રાષ્ટ્રીય તંબાકુ ક્વિટલાઇન (1800-11-2356) સાથે જોડાવા માટે સહાય કરવી
📄 ડાઉનલોડ કરો: PRIs માટેનું તાલીમ મોડ્યુલ (PDF)
2. ડોક્ટરો માટેનું તાલીમ માર્ગદર્શિકા:
➡️ મુખ્ય મુદ્દાઓ:
- તંબાકુના આરોગ્ય પર પડતા અસરકારક પરિણામો
- તંબાકુ છોડવા માટેની સલાહ અને સારવાર
- તંબાકુ નિબંધન માટેની કાયદાકીય જોગવાઈઓ
👁️🗨️ NPCBVI – અંધત્વ અને દ્રષ્ટિ ક્ષતિ નિયંત્રણ માટેનો રાષ્ટ્રીય કાર્યક્રમ
➡️ અંધત્વ ઘટાડવા અને દ્રષ્ટિ ક્ષતિઓનું વહેલું નિદાન તથા સારવાર માટે ભારત સરકાર દ્વારા શરૂ કરાયેલ કાર્યક્રમ
📘 1. પરિચય (Introduction):
| મુદ્દો | માહિતી |
|---|---|
| સંપૂર્ણ નામ | National Programme for Control of Blindness and Visual Impairment (NPCBVI) |
| શરૂ થયું | 1976 (NPCB તરીકે), 2017થી ‘Visual Impairment’ ઉમેરાયું |
| સંચાલન | Ministry of Health and Family Welfare (MoHFW), India |
| લક્ષ્ય | 2025 સુધી અંધત્વના દરમાં 0.3% સુધી ઘટાડો લાવવો |
🎯 2. મુખ્ય હેતુઓ (Objectives):
1️⃣ **અંધત્વના મુખ્ય કારણો (Cataract, Refractive Error, Childhood Blindness)**નું નિવારણ
2️⃣ Screening, Early Detection, Free Treatment
3️⃣ School Eye Screening Programme
4️⃣ Eye Donation અને Eye Banking પ્રોત્સાહન
5️⃣ Free Spectacles to school children
6️⃣ IEC/BCC દ્વારા જાગૃતિ ફેલાવવી
👁️ 3. મુખ્ય અંધત્વનાં કારણો (Major Causes of Blindness):
| કારણ | ટકાવારી મુજબ યોગદાન |
|---|---|
| Cataract (મોતીયા) | ~62.6% |
| Refractive Error (દ્રષ્ટિ ભૂલ) | ~19.7% |
| Glaucoma | ~5.8% |
| Corneal Blindness | ~0.9% |
| Posterior Segment Disorders | ~4.7% |
| Childhood Blindness | ~1.0% |
| Surgical Complications | ~1.2% |
🏥 4. NPCBVI હેઠળ ઉપલબ્ધ સેવાઓ:
| સેવા | લાભાર્થી | સ્થળ |
|---|---|---|
| Cataract Surgery | ≥50 વર્ષના વૃદ્ધો | PHC/CHC/District Hospital |
| Free Spectacles | 1st–8th std. સુધીના બાળકો | Government schools |
| Glaucoma/Corneal Tx. | જટિલ કેસ | District/Tertiary Hospital |
| Eye Donation | કોઈ પણ વયના મૃતદેહ | Eye Bank/NGO Unit |
| School Eye Check-up | 5–15 વર્ષના બાળકો | School Screening Camps |
🧾 5. યોજનાઓ અને સહયોગ:
- Eye Donation Fortnight – 25 August to 8 September
- Vision Centres at PHCs – Primary Eye Care Services
- DEIC under RBSK linkage
- Mobile Ophthalmic Units – Outreach for Rural/Tribal Screening
- Public-Private Partnership – NGOs for free cataract surgery
🟨 Golden One-Liners (Revision માટે):
- 📅 NPCBVI = 1976થી શરૂ, 2017માં ‘Visual Impairment’ ઉમેરાયું
- 👁️ મોતીયા (Cataract) = blindness નું સૌથી મોટું કારણ (~60%)
- 🏫 School Eye Screening = 1st–8th std. સુધી Spectacles ઉપલબ્ધ
- 🧑⚕️ Vision Centre = PHC સ્તરે આંખની સારવાર માટે કેન્દ્ર
- 🫶 Eye Donation Fortnight = 25 August to 8 September
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: NPCBVI કયાં વર્ષે શરૂ થયું હતું?
A. 1986
B. 1976
C. 1992
D. 2010
ઉત્તર: B: 1976
પ્ર.2: Blindness નું સૌથી સામાન્ય કારણ કયું છે?
A. Glaucoma
B. Refractive Error
C. Cataract
D. Childhood Blindness
ઉત્તર: C: Cataract
પ્ર.3: Eye Donation Fortnight ક્યારે ઉજવાય છે?
A. 15 August – 30 August
B. 1 January – 15 January
C. 25 August – 8 September
D. 1 May – 10 May
ઉત્તર: C: 25 August – 8 September
પ્ર.4: Spectacles વિના બાળકોમાં Refractive Error અટકાવવા માટે કઈ સેવા અપાય છે?
A. Polio Drop
B. Eye Donation
C. Free Glasses under School Screening
D. Free Cataract Surgery
ઉત્તર: C: Free Glasses under School Screening
| NPHCE | વૃદ્ધજનો માટે આરોગ્ય કાળજી (60+ વર્ષ) |
🏥 NRHM – National Rural Health Mission
➡️ ગ્રામ્ય વિસ્તારોમાં આરોગ્ય સુવિધા સુધારવા માટે ભારત સરકાર દ્વારા શરૂ કરાયેલ મિશન
📘 1. પરિચય (Introduction):
| મુદ્દો | વિગત |
|---|---|
| શરૂ થયેલું વર્ષ | 12 એપ્રિલ, 2005 |
| સંચાલન | Ministry of Health and Family Welfare (MoHFW), India |
| લક્ષ્ય | ગ્રામ્ય વિસ્તારોમાં આરોગ્ય સુવિધાની universal access સુનિશ્ચિત કરવી |
| વસ્તી ફોકસ | ખાસ કરીને 18 ઉચ્ચ જન્મદર અને માતૃત્વમૃત્યુદર ધરાવતા રાજ્ય (EAG states) માટે |
| 2013 પછી | NRHM + NUHM = NHM (National Health Mission) |
🎯 2. મુખ્ય હેતુઓ (Objectives):
1️⃣ આરોગ્ય સેવાઓમાં ગ્રામ્ય અને ગરીબ લોકો માટે universal access
2️⃣ માતા અને શિશુ આરોગ્ય સુધારવું
3️⃣ રોગ નિવારણ અને આરોગ્ય પ્રચાર/જાગૃતિ
4️⃣ સંસ્થાગત ડિલિવરી અને રસીકરણ વધારવું
5️⃣ સ્થાનિક સ્તરે જવાબદારી અને સમજૂતી આધારીત યોજના બનાવવી
🧑⚕️ 3. NRHM હેઠળ મુખ્ય ઘટકો:
| ઘટક | કામ |
|---|---|
| ASHA (Accredited Social Health Activist) | ગામ સ્તરે આરોગ્ય સુદ્ધાર માટે આરોગ્ય કાર્યકર્તી |
| VHND (Village Health & Nutrition Day) | દર મહિને ગ્રામ્ય સ્તરે આરોગ્ય-પોષણ કેમ્પ |
| JSY (Janani Suraksha Yojana) | માતૃત્વ સહાય યોજના |
| JSSK (Janani Shishu Suraksha Karyakram) | માતા-શિશુ માટે નિઃશુલ્ક સેવા |
| Rogi Kalyan Samiti (RKS) | હોસ્પિટલ વ્યવસ્થાપન માટે સ્થાનિક સમિતિ |
| Mobile Medical Units (MMU) | દૂરસ્થ વિસ્તારોમાં આરોગ્ય સેવાઓ પહોંચાડવી |
| SC, PHC, CHC મજબૂત બનાવવું | આરોગ્ય માળખાનું વિકાસ |
🛠️ 4. NRHM હેઠળ સેવા સુધારણા પગલાં:
- 24×7 PHCs and CHCs
- Skilled Birth Attendants (SBA)
- AYUSH Doctors and Integration
- Facility-Based Newborn Care (FBNC)
- Village Health Plan through VHSNCs
- Health Sub-centres as first contact point
🟨 Golden One-Liners (Revision માટે):
- 🗓️ NRHM શરૂ થયું – 12 એપ્રિલ, 2005
- 🧕 ASHA = NRHM હેઠળનું મહત્વપૂર્ણ ગ્રામ આરોગ્ય કાર્યકર્તી મોડલ
- 🏥 NRHM = Gramya ARogy Sudharva no Mission
- 🏫 JSY, JSSK = NRHM અંતર્ગત માતા અને શિશુ માટેની યોજનાઓ
- 🏡 VHND = દર મહિને ગામ સ્તરે આરોગ્ય દિવસ ઉજવાય છે
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: NRHM ક્યારે શરૂ થયું હતું?
A. 2000
B. 2003
C. 2005
D. 2008
ઉત્તર: C: 2005
પ્ર.2: NRHM નું મુખ્ય લક્ષ્ય શું છે?
A. શહેરી વિસ્તારોમાં આરોગ્ય સુધારવું
B. શાળાઓમાં આરોગ્ય શિક્ષણ
C. ગ્રામ્ય વિસ્તારોમાં આરોગ્ય સુવિધા સુનિશ્ચિત કરવી
D. HIV નિયંત્રણ
ઉત્તર: C: ગ્રામ્ય વિસ્તારોમાં આરોગ્ય સુવિધા સુનિશ્ચિત કરવી
પ્ર.3: NRHM અંતર્ગત ASHA કઈ રીતે કામ કરે છે?
A. હોસ્પિટલમાં દવા આપે છે
B. ગામના આરોગ્ય લિંક વર્કર તરીકે
C. રસીકરણ લાવે છે
D. માત્ર શાળા આરોગ્ય માટે
ઉત્તર: B: ગામના આરોગ્ય લિંક વર્કર તરીકે
પ્ર.4: કઈ યોજના NRHM હેઠળ ચાલુ કરવામાં આવી છે?
A. RNTCP
B. JSY
C. NLEP
D. NACP
ઉત્તર: B: JSY
🏥 NRHM (National Rural Health Mission) – સંસ્થાકીય રચના
NRHM ની સંસ્થાકીય રચના ચાર સ્તરે વિભાજિત છે:
🏛️ 1. રાષ્ટ્રીય સ્તર (National Level):
- Mission Steering Group (MSG):
- અધ્યક્ષ: કેન્દ્રીય આરોગ્ય અને પરિવાર કલ્યાણ મંત્રી
- કાર્ય: નીતિ નિર્માણ અને દિશા નિર્ધારણ
- Empowered Programme Committee (EPC):
- અધ્યક્ષ: આરોગ્ય અને પરિવાર કલ્યાણ મંત્રાલયના સચિવ
- કાર્ય: કાર્યક્રમોની અમલવારી અને સંકલન
- Mission Directorate:
- નેતૃત્વ: મિશન ડિરેક્ટર (એડિશનલ સચિવ સ્તર)
- સહાયક: 5 સંયુક્ત સચિવો (Joint Secretaries)
- કાર્ય: દૈનિક વ્યવસ્થાપન, યોજના અમલ અને મોનિટરિંગ
- National Health Systems Resource Centre (NHSRC):
- કાર્ય: તકનીકી સહાયતા અને માર્ગદર્શન
🏢 2. રાજ્ય સ્તર (State Level):
- State Health Mission (SHM):
- અધ્યક્ષ: રાજ્યના મુખ્યમંત્રી
- કાર્ય: રાજ્ય સ્તરે નીતિ અને દિશા નિર્ધારણ
- State Health Society (SHS):
- અધ્યક્ષ: મુખ્ય સચિવ
- કાર્ય: રાજ્ય સ્તરે NRHM કાર્યક્રમોની અમલવારી
- State Programme Management Support Unit (SPMSU):
- નેતૃત્વ: મિશન ડિરેક્ટર
- કાર્ય: લોજિસ્ટિક્સ, નાણાકીય વ્યવસ્થાપન, MIS, વગેરે
🏬 3. જિલ્લા સ્તર (District Level):
- District Health Mission (DHM):
- અધ્યક્ષ: જિલ્લા કલેક્ટર
- કાર્ય: જિલ્લા સ્તરે આરોગ્ય સેવાઓનું સંકલન
- District Health Society (DHS):
- કાર્ય: જિલ્લા સ્તરે NRHM કાર્યક્રમોની અમલવારી
- District Programme Management Unit (DPMU):
- કાર્ય: જિલ્લા સ્તરે કાર્યક્રમોની યોજના, અમલ અને મોનિટરિંગ
🏠 4. બ્લોક અને ગ્રામ્ય સ્તર (Block & Village Level):
- Block Primary Health Centre (BPHC):
- કાર્ય: બ્લોક સ્તરે આરોગ્ય સેવાઓનું સંચાલન
- Community Health Centre (CHC) / Primary Health Centre (PHC):
- કાર્ય: પ્રાથમિક આરોગ્ય સેવાઓ અને રેફરલ સેવા
- Sub-Centre (SC):
- કાર્ય: ગ્રામ્ય સ્તરે આરોગ્ય સેવાઓનું પ્રથમ સંપર્ક બિંદુ
- Village Health Sanitation and Nutrition Committee (VHSNC):
- કાર્ય: ગામ સ્તરે આરોગ્ય, સ્વચ્છતા અને પોષણ સંબંધિત આયોજન અને મોનિટરિંગ
🏙️ NUHM – National Urban Health Mission
➡️ શહેરી વિસ્તારોમાં વસતા ગરીબ, ગુમનામ અને આસ્વસ્થ સમુદાયો માટે આરોગ્ય સુવિધા પૂરી પાડવાનો મિશન
📘 1. પરિચય (Introduction):
| મુદ્દો | વિગતો |
|---|---|
| શરૂ થયેલું વર્ષ | 20 મે, 2013 |
| સંચાલન સંસ્થા | Ministry of Health and Family Welfare (MoHFW), India |
| મુખ્ય લક્ષ્ય | શહેરી વસાહત અને ઝૂંપડપટ્ટી વિસ્તારના લોકો માટે આરોગ્ય સુવિધા સુનિશ્ચિત કરવી |
| NHM હેઠળ | NRHM + NUHM = NHM (National Health Mission) |
🎯 2. મુખ્ય હેતુઓ (Objectives):
1️⃣ શહેરી ગરીબોને દીઠ આરોગ્ય સેવાઓ ઉપલબ્ધ કરાવવી
2️⃣ U-PHC (Urban PHC) અને U-CHC (Urban CHC) ના માધ્યમથી સુવિધા
3️⃣ NUHM અંતર્ગત Urban ASHA / Link Worker ની નિમણૂક
4️⃣ મહિલા, બાળકો અને વૃદ્ધો માટે વિશિષ્ટ સહાય અને સારવાર
5️⃣ Private Sector & NGOs સાથે સહયોગ
🏥 3. NUHM અંતર્ગત મુખ્ય આરોગ્ય સેવાઓ:
| સેવા | વિગતો |
|---|---|
| 📋 OPD/IPD સેવા | U-PHC/U-CHC ખાતે |
| 👩🍼 માતા-શિશુ આરોગ્ય | ANC, PNC, Immunization |
| 💊 TB, HIV, NCD જેવી સેવાઓ | Screening અને Referral |
| 🧪 Diagnostics | Lab Test, Blood Test, Pregnancy Test |
| 🚑 Referral Transport | Higher Centers માટે |
| 👩⚕️ Urban ASHA | શહેર સ્તરે ઘર મુલાકાત અને કાઉન્સેલિંગ |
🧑⚕️ 4. NUHM માટે આરોગ્ય માળખું (Infrastructure):
| સંસ્થા | વસતી અનુપાત | કાર્ય |
|---|---|---|
| U-PHC | દરેક 50,000 વસતી માટે | દૈનિક આરોગ્ય સેવા |
| U-CHC | દરેક 2.5 લાખ વસતી માટે | Specialist + Referral સેવા |
| Urban ASHA | દર 2500–5000 માટે | ઘર મુલાકાત, જાગૃતિ |
| Mahila Arogya Samiti (MAS) | સમુદાય ભાગીદારી માટે | મહિલાઓને શક્તિશાળી બનાવવી |
📢 5. IEC / BCC પ્રવૃત્તિઓ:
- Shramik Vasahat આરોગ્ય કેમ્પ
- Dengue/Malaria Urban Drives
- School Health Talks
- Nutrition & Sanitation Education
🟨 Golden One-Liners (Revision માટે):
- 🏙️ NUHM = શહેરી વિસ્તારો માટે આરોગ્ય મિશન (2013)
- 🧕 Urban ASHA = શહેરી વિસ્તારમાં આરોગ્ય કાર્યકર્તી
- 🏥 U-PHC = 50,000 વસતી પાછળ એક કેન્દ્ર
- 👩⚕️ MAS = Mahila Arogya Samiti – શહેરી મહિલા ભાગીદારી માટે
- 📅 NRHM + NUHM = NHM (National Health Mission)
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: NUHM કઈ વસ્તી માટે શરૂ કરવામાં આવ્યું છે?
A. ગામ
B. રાષ્ટ્રીય સ્તર
C. શહેરી ગરીબ અને ઝૂંપડપટ્ટી વિસ્તાર
D. સેવા સેનાઓ માટે
ઉત્તર: C
પ્ર.2: NUHM શા હેઠળ સંચાલિત છે?
A. NRHM
B. NACO
C. NHM
D. RNTCP
ઉત્તર: C: NHM
પ્ર.3: Urban ASHA ક્યા કાર્ય માટે છે?
A. Hospital OPD
B. TB Treatement
C. શહેરી વિસ્તારની ઘર મુલાકાત માટે
D. Only School Visits
ઉત્તર: C
પ્ર.4: NUHM કયાં વર્ષે શરૂ થયું હતું?
A. 2005
B. 2010
C. 2013
D. 2017
ઉત્તર: C: 2013
🏥 NHM – National Health Mission
➡️ NRHM + NUHM = NHM
➡️ ગ્રામ્ય તથા શહેરી બંને વિસ્તારો માટે એકીકૃત આરોગ્ય સેવા મિશન
📘 1. પરિચય (Introduction):
| મુદ્દો | વિગતો |
|---|---|
| શરૂ થયું | મે 2013 |
| સંચાલન | Ministry of Health and Family Welfare, Government of India |
| હેતુ | દરેક નાગરિક માટે સસ્તી, ગુણવત્તાયુક્ત અને સર્વસુલભ આરોગ્ય સેવાઓ ઉપલબ્ધ કરવી |
| ઉદભવ | NRHM (2005) + NUHM (2013) ને એક મિશનમાં સમાવિષ્ટ કરીને NHM બનાવાયું |
🧩 2. NHM ની બે મુખ્ય ઉપ-યોજનાઓ:
| નામ | લક્ષ્યાંક વિસ્તાર |
|---|---|
| NRHM (National Rural Health Mission) | ગ્રામ્ય અને દૂર દૂરના વિસ્તારો |
| NUHM (National Urban Health Mission) | શહેરી ગરીબ અને ઝૂંપડપટ્ટી વિસ્તારો |
🎯 3. NHM ના મુખ્ય હેતુઓ (Objectives):
1️⃣ IMR, MMR, TFR ઘટાડવા
2️⃣ Universal Access to Public Health Services
3️⃣ Community Participation (ASHA, MAS, VHSNC)
4️⃣ Health Infrastructure મજબૂત બનાવવું
5️⃣ NCDs, Mental Health, Elderly Care વગેરેને આવરી લેવી
6️⃣ Inter-sectoral convergence (Education, Sanitation, Nutrition)
🧑⚕️ 4. NHM હેઠળ મુખ્ય આરોગ્ય કાર્યક્રમો:
| વિષય | યોજના |
|---|---|
| માતા–શિશુ આરોગ્ય | JSY, JSSK, RMNCH+A |
| બાળ આરોગ્ય | RBSK, Universal Immunization Programme |
| પોષણ | POSHAN Abhiyaan |
| TB | NTEP (Earlier RNTCP) |
| તંબાકુ | NTCP |
| અંધત્વ | NPCBVI |
| રક્તસ્રાવ/ગર્ભાવસ્થા | PMSMA |
| શહેરી આરોગ્ય | NUHM |
| બીમારી રોકથામ | IDSP, NVBDCP |
| અંધત્વ અને દ્રષ્ટિ ક્ષતિ | NPCBVI |
| શાળાઓ માટે આરોગ્ય | WIFS, RKSK |
🏥 5. આરોગ્ય માળખું (Structure of NHM):
| સ્તર | માળખું |
|---|---|
| રાષ્ટ્રીય સ્તર | Mission Steering Group, MoHFW |
| રાજ્ય સ્તર | State Health Mission, State Health Society |
| જિલ્લા સ્તર | District Health Mission, District Health Society |
| બ્લોક/ગામ | VHSNC, MAS, SC, PHC, CHC, U-PHC, U-CHC |
📊 6. Key Indicators Targets (NHM Monitoring):
| Indicator | લક્ષ્યાંક (Target) |
|---|---|
| IMR | < 25 per 1000 live births |
| MMR | < 70 per 100,000 live births |
| TFR | 2.1 or below |
| Institutional Delivery | > 90% |
| Full Immunization | > 90% |
🟨 Golden One-Liners (Revision માટે):
- 🔁 NRHM + NUHM = NHM (2013થી)
- 🏥 NHM = Universal Health Coverage માટેનો મિશન
- 👩⚕️ ASHA, MAS, VHSNC = સમુદાય ભાગીદારીના સાધનો
- 📋 NHM હેઠળ સ્પેશિયલ કાર્યક્રમો: JSY, RBSK, POSHAN, NTCP, NPCDCS, IDSP
- 🎯 NHM Targets = IMR ↓, MMR ↓, TFR ↓, Institutional Delivery ↑
📚 MCQs (ગુજરાતીમાં):
પ્ર.1: NHM કઈ બે યોજનાઓને જોડીને બનાવવામાં આવ્યું છે?
A. NACP + NLEP
B. RNTCP + IDSP
C. NRHM + NUHM
D. NTCP + NPCBVI
ઉત્તર: C: NRHM + NUHM
પ્ર.2: NHM કયાં વર્ષથી કાર્યરત છે?
A. 2005
B. 2013
C. 2015
D. 2020
ઉત્તર: B: 2013
પ્ર.3: NHM નું મુખ્ય લક્ષ્ય શું છે?
A. માત્ર બાળકો માટેની સેવા
B. સર્વજન આરોગ્ય સુવિધાની universal access
C. માત્ર શહેરી વિસ્તારમાં આરોગ્ય સુધારણા
D. ખાનગી આરોગ્ય ક્ષેત્ર વિકસાવવું
ઉત્તર: B: સર્વજન આરોગ્ય સુવિધાની universal access
પ્ર.4: NHM હેઠળ કાર્યરત કાર્યક્રમોમાંથી કયું નથી?
A. JSY
B. RBSK
C. NVBDCP
D. GATS
ઉત્તર: D: GATS