introduction kidney
About Kidney……
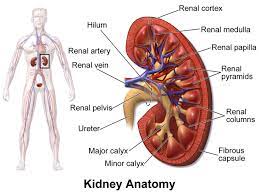
કિડની એટલે શરીરનો ફિલ્ટર પ્લાન્ટ
માર્ચ મહિનાના બીજા ગુરુવારને વર્લ્ડ કિડની ડે તરીકે ઉજવવામાં આવે છે.
આ વર્ષની થીમ This year 2023, World Kidney Day 2023 theme is “Kidney Health for All – Preparing for the unexpected, supporting the vulnerable“,
કિડની ફેલિયોર નાં કારણો શું છે ?
કિડનીની પથરીના લીધે પણ કિડની ફેલિયોર થવાના કિસ્સા દુનિયાના દેશો કરતા વધારે જોવા મળી રહ્યા છે. ધણા દર્દીઓની કિડની ખરાબ થઈ જવાના કારણે કાઢી નાંખવી પડે છે. જો પથરીની સારવાર સમયસર લેવામાં આવે તો કિડની ફેલિયોરનું પ્રમાણ અટકાવી શકાય છે. વારંવાર થતી પથરીનું કારણ જાણી તેને પણ રોકી શકાય છે.
કિડનીમાં થતા રોગોમાં
કિડનીમાં ચેપ,
પથરી,
નેફરાટીસ,
પ્રોસ્ટેટ
કેન્સર જેવા રોગ થાય છે.
મલેરિયા અને વાઈરસના કારણે થતા તાવના કારણે કિડની બગડતી જાય છે.
કીડની નાં કાર્યો (Function of kidney):-
કિડનીનું મૂળ કામ આપણા શરીરમાં ઉત્પન્્ના થતા કચરા અને લોહીમાં જે વધારે પડતુ પાણી હોય તેને શરીરમાંથી બહાર કાઢવાનું હોય છે.
બીજી રીતે કહીએ તો કિડની શરીરના ફિલ્ટર પ્લાન્ટ તરીકે છે જે શરીરની અંદરની સ્વચ્છતા જાળવવા માટેનુ કામ કરે છે.
કિડની શરીરના બ્લડપ્રેશરને નિયંત્રીત કરવામાં ઉપયોગી બને છે.
શરીરમાં લોહીના રક્તકણો ઉત્પન્્ન કરવાની અને હાડકાઓને મજબુત કરવાનું કામ કિડની કરે છે.
કિડની પેટના ઉપરના અને પાછળના ભાગમાં જ્યાં આપણા પાંસળાના પિંજરા જેવો આકાર છે ત્યાં નીચે કરોડરજ્જુની બંને બાજુ આવેલી છે.
સોડિયમ અને પોટેશિયમના લેવલને યોગ્ય પ્રમાણમાં જાળવી રાખવાનું કામ પણ કિડની કરે છે. પાણી અને મિઠાને નિયંત્રિત પણ રાખે છે આના કારણે બ્લડપ્રેશર સ્થિર રહે છે
કિડની સાથે સંબંધિત મહત્વપૂર્ણ માહિતી
કિડની સાથે સંબંધિત મહત્વપૂર્ણ માહિતી નીચે મુજબ છે.
કિડની ફેલિયોર-હાઈરિશ્ક સમુદાય કયા?
- વારંવાર કિડનીમાં પથરી થતી હોય
- ડાયાબિટીસ
- ઘરમાં કિડનીની બિમારી હોય
- હાઈપર ટેન્શન
- પહેલા કિડનીની બિમારી થઈ હોય
- હાર્ટ એટેક
- લાંબા સમય સુધી પેઈન કિલર દવા લેતા હોય તેવા લોકો
- ૫૦ વર્ષથી ઉપરની વયના લોકો
કિડનીના રોગો અટકાવવા શું કરવું
- નિયમિત રીતે કસરત કરવી
- બ્લડ પ્રેશરને કન્ટ્રોલ રાખવાની બાબત
- ડાયાબિટીસ કન્ટ્રોલ રાખવું જરૂરી
- તંદુરસ્ત સ્વસ્છ ખોરાક લેવો જોઈએ
- નિયમિત સમયઅંતરે પાણી પીવું જોઈએ
- પથરીની સારવાર સમયસર કરાવવી જોઈએ
- હાઈરિશ્ક દર્દીએ કિડની ચેકઅપ કરાવવું જોઈએ
- પેઈન કિલર દવાઓ વધારે લાંબો સમય ન લેવી
- તમાકુ, ગુટખા કે દારૂના વ્યસનથી દૂર રહેવું
- ૪૦ વર્ષથી ઉપરની વય બાદ ખોરાકમાં મીઠુ ઓછુ કરવું
- સ્વસ્થ્ય વ્યક્તિએ દરરોજ ૧૦થી ૧૫ ગ્લાસ પાણી પીવું
કિડનીના ઘણા રોગો મટી શકતા નથી અને તે માટે જરૂરી સારવાર અત્યંત ખર્ચાળ અને જોખમી હોય છે. વળી, કિડનીના ગંભીર રોગોમાં પણ શરૂઆતમાં ચિહનો ઓછા હોય છે. તેથી કિડનીના રોગની શંકા પડે ત્યારે તરત જ તપાસ કરાવી રોગનું વહેલું નિદાન કરાવવું સલાહભર્યું છે.
કિડનીની તપાસ કોને કરાવવી જોઈએ ? કિડનીની તકલીફ થવાની શક્યતા ક્યારે વધારે રહે છે ?
- જે વ્યક્તિમાં કિડનીના રોગના ચિહનો જોવા મળે.
- ડાયાબિટીસની બીમારી હોય.
- લોહીનું દબાણ કાબુમાં ન હોય.
- કુટુંબમાં વારસાગત કિડનીના રોગ હોય સાથે ડાયાબિટીસ અથવા બ્લડ પ્રેસર ની તકલીફ હોય.
- લાંબા સમય માટે દુ:ખાવાની દવા લીધી હોય.
- મૂત્રમાર્ગમાં જન્મજાત ખોટ હોય. આ પ્રકાર ના પ્રશ્નો ધરાવતા વ્યક્તિઓ મા દર વર્ષે કિડની ની તપાસ કરાવવાથી રોગનું નિદાન વહેલાસર થઇ શકે છે.
- ધ્રુમપાન ની ટેવ વધુ પડતી ચરબીવાળા અને ઉંમર ૬૦ વર્ષ થી વધુ ઉંમર.
કિડનીના રોગનું નિદાન કઈ રીતે કરવું ? કઈ તપાસ કરાવવી ?
- કિડની ના જુદા જુદા રોગના નિદાન માટે ડોક્ટર દર્દીની તકલીફ અંગે વિગતવાર માહિતી લઈ,લોહીનું દબાણ માપવું અને દર્દીને તપાસી ને જરૂરી તપાસ કરાવવી આવશ્યક છે.
- સી.કે.ડી ના શરૂઆત ના તબક્કામા કોઈ ફરિયાદ હોતી નથી અને નિદાન લેબોરેટરી તપાસ ની મદદ થી થઈ છે
- રોગના ચોક્કસ નિદાન માટે સામાન્ય રીતે પેશાબ, લોહી અને રેડિયોલૉજિકેલ તપાસ કરાવવા ની સલાહ આપવામાં આવે છે.
- કિડનીના રોગના નિદાન માટેની અગત્યની તપાસ નીચે મુજબ :
પેશાબની તપાસ :
- કિડનીના રોગોના નિદાન માટે આ તપાસ ખુબ જ અગત્યની છે. પેશાબ ની વિવિધ પ્રકારની તપાસ કિડની ના જુદા જુદા રોગોના નિદાન માટે મહત્વની માહિતી આપે છે.
- ઓછા ખર્ચે સરળ રીતે થઇ શકતી આ તપાસ અતિ મહત્વની માહિતી આપે છે.
- પેશાબમાં પરુની હાજરી મૂત્રમાર્ગમાં ચેપ સૂચવે છે.
- પેશાબમાં પ્રોટીન અને રક્તકણની હાજરી કિડનીનો સોજો ગ્લોમેરૂલોનેફ્રાઈટીસ સૂચવે છે.
- પેશાબમાં પ્રોટીન ઘણા કિડનીના રોગોમાં જોવા મળે છે. પરંતુ પેશાબમાં પ્રોટીન કિડની ફેલ્યર જેવા ગંભીર પ્રશ્નની સૌ પ્રથમ નિશાની હોઈ શકે છે. દા.ત. ડાયાબિટીસને કારણે કિડની ફેલ્યરની શરૂઆત ની પહેલી નિશાની પેશાબમાં પ્રોટીન જવું તે છે.
- પેશાબની તપાસ કિડનીના ઘણા રોગોના નિદાન માટે મહત્વની માહિતી આપે છે.પરંતુ પેશાબનો રિપોર્ટ સંપૂર્ણ સારો હોય તો કિડનીની તકલીફ નથી તેવું કહી ન શકાય.
માઈક્રોઆલ્બ્યુંમિન્યુરિયા :
- જયારે પેશાબમાં ખુબજ થોડા પ્રમાણ મા પ્રોટીન જતું હોય તો તેને માઈક્રોઆબ્યુમિન્યુંરિયા કહેવાય છે. પેશાબની આ તપાસ ડાયાબીટીસની કિડની પરની અસરના વહેલા અને સમયસરના નિદાન માટે અત્યંત અગત્યની છે.
- પેશાબની તપાસ કિડનીના રોગના વહેલા નિદાન માટે ખુબ જ અગત્યની છે.
- રોગના આ તબકેક યોગ્ય સારવાર અને કાળજીથી રોગ મટી શકે છે. પેશાબની સામાન્ય તપાસમાં પ્રોટીનની હાજરી આ તબક્કે જોવા મળતી નથી.
પેશાબની અન્ય તપાસોનીચેમુજબછે :
- ૨૪ કલાકના પેશાબમાં પ્રોટીનનું પ્રમાણ :-કિડની પરના સોજાની માત્રા અને તેના પર સારવારની અસર જાણવા માટે હોય છે. પેશાબમાં જયારે પ્રોટીન જતું હોય ત્યારે આખા દિવસ મા કેટલું પ્રોટીન જાય છે તે નક્કી કરવા માટે ૨૪ કલાક ના કુલ પેશાબમા પ્રોટીનની માત્રા તપાસવામાં આવે છે. રોગની તિવ્રતા જાણવા માટે આ તપાસ ખુબજ ઉપયોગી હોય છે.
- પેશાબની કલ્ચર અને સેન્સિટિવિટીની તપાસ:- આ તપાસનો રિપોર્ટ આવતા ૪૮ થી ૭૨ કલાક લાગે છે.આ તપાસ દ્વારા ચેપ ક્યાં પ્રકારના બેક્ટેરિયાને કારણે લાગેલ છે તેની તીવ્રતા કેટલી છે અને તેની સારવાર માટે કઈ દવા અસરકારક રહેશે તે માહિતી આપે છે.
- ટી.બી. ના જંતુની તપાસ (મૂત્રમાર્ગના ટી.બી.ના નિદાન માટે).
લોહીની તપાસ :
- સચોટ નિદાન અને કિડનીના જુદા જુદા રોગની જાણકારી માટે લોહીની તપાસ ખુબજ જરૂરી અને અગત્યની છે.
લોહીમાંહીમોગ્લોબિનનુંપ્રમાણ :
- તંદુરસ્ત કિડની હીમોગ્લોબિન ધરાવતા રકતકણો ને બનાવવામાં મદદ કરે છે. રકતકણોનું ઉત્પાદન હાડકા મા થાય છે. એનીમિયા એટલે કે લોહીમાં હીમોગ્લોબિન ઘટી જાય તે કિડની ફેલ્યરની મહત્વની નિશાની છે. જો કે એનિમિયાના અન્ય ઘણા અને વધુ મહત્વના કારણો હોવાથી આ તપાસ હંમેશા કિડનીની બીમારી સૂચવતી નથી.
- કિડનીની કાર્યક્ષમતા જાણવા લોહીની ક્રીએટીનીનની તપાસ કરવામાં આવે છે.
- ક્રીએટીનીન અને યુરિયા : આ તપાસ કિડનીની કાર્યક્ષમતા વિશે માહિતી આપે છે. યુરિયા અને ક્રીએટીનીન શરીરમાંથી કિડની દ્વારા સાફ કરવામાં આવતો કચરો (બિનજરૂરી ઉત્સર્ગ પદાર્થો) છે. લોહીમાં ક્રીએટીનીન નું સામાન્ય પ્રમાણ ૦.૯થી ૧.૪ મી.ગ્રા. % હોય છે. બન્ને કિડની જેમ વઘુ બગડે તેમ લોહીમાં યુરિયા અને ક્રીએટીનીનનું પ્રમાણ પણ વધતું જાય છે.
- લોહીની અન્ય તપાસો : કિડનીના જુદા જુદા રોગના નિદાન માટેની લોહીની અન્ય તપાસોમાં પ્રોટીન, કોલેસ્ટ્રોલ, ગ્લુકોસ, બાઈકાર્બોનેટ,સોડીયમ, પોટેશિયમ, ક્લોરાઈડ, કેલ્શિયમ, ફોસ્ફરસ, એએસઓ ટાઈટર, કોમ્પ્લીમેન્ટ વગેરેનો સમાવેશ થાય છે.
રેડિયોલૉજિકેલ તપાસ :
- કિડની ની સોનોગ્રાફી : આ સરળ, ઝડપી અને સલામત એવી તપાસ કિડનીના કદ, રચના તથા સ્થાન અને મૂત્રમાર્ગમાં અવરોધ, પથરી કે ગાઠ વિશેની અગત્યની માહિતી આપે છે. મોટા ભાગના ક્રોનિક કિડની ફેલ્યરના દર્દીઓમાં સોનોગ્રાફી માં બન્ને કિડની સંકોચાયેલી જોવા મળે છે.
- પેટનો એક્સ-રે : આ તપાસ મુખ્યત્વે પથરીના નિદાન માટે કરાવવામાં આવે છે.
ઇન્ટ્રાવીનસયુરોગ્રાફી (આઇ.વી.યુ.):
- ઇન્ટ્રાવિનસ યુરોગ્રાફી (આઈ.વી.યુ.) એ એક ખાસ પ્રકાર ની એક્સ-રે ની તપાસ છે.આ તપાસમાં એક્સ-રે માં દેખાઈ શકે તેવી ખાસ પ્રકારની આયોડિન ધરાવતી દવાનું ઇન્જેક્શન આપી અમુક સમયના અંતરે પેટના એક્સ-રે લેવામાં આવે છે. આ પેટના એક્સ-રે માં દવા કિડનીમાંથી ઉત્સર્ગ થઈ મૂત્રમાર્ગ દ્વારા મૂત્રાશયમાં જતી જોવા મળે છે.
- કિડનીની સોનોગ્રાફીની તપાસ નેફ્રોલોજીસ્ટની ત્રીજી આંખ સમાન છે.
- કિડની ઓછુ કામ કરતી હોય ત્યારે આ તપાસ ઉપયોગી બની શક્તી નથી. આઈ.વી.યુ. ની દવા નબળી કિડનીને નુકસાન કરી શકે છે. તેથી આ તપાસ કિડની ફેલ્યરના દર્દીઓમાં હાનિકારક હોવાથી કરવામાં આવતી નથી.
- વોઈડીંગસિસ્ટોયુરેથ્રોગ્રામ (VCUG) (મીક્ચ્યુરેટિંગ સિસ્ટોયુરેથ્રોગ્રામ) તપાસ નાના બાળકો માં પેશાબ માં રસી કે ચેપ ના નિદાન માટે ઉપયોગી છે એમ .સિ. યુ. તરીકે ઓળખાતી આ તપાસમાં ખાસ જાતના આયોડિનયુક્ત પ્રવાહીને કેથેટર દ્વારા મૂત્રાશયમાં ભરવામાં આવે છે. ત્યાર બાદ બાળકોને પેશાબ કરવાનું કહેવામાં આવે છે. પેશાબ કરવાની પ્રક્રિયા દરમ્યાન મૂત્રાશય અને મૂત્રનલિકાના એક્સ-રે પાડવામાં આવે છે. આ તપાસ દ્વારા પેશાબ મૂત્રાશયમાંથી ઊંધીતરફ મુત્રવાહિની અને કિડની તરફ જતો હોય, મૂત્રાશયમાં કોઈ ક્ષતી હોય અથવા મૂત્રાશયમાંથી મૂત્રનલિકા દ્વારા પેશાબ બહાર નીકળવાના માર્ગમાં અવરોધ હોય તો તે વિશે અગત્યની માહિતી મળે છે.
- અન્ય રેડિયોલૉજિકેલ તપાસ : અમુક જાતના રોગોના નિદાન માટે વપરાતી વિશિષ્ટ તપાસમાં કિડની ડોપ્લર, એમ.સિ.યુ. સિટીસ્કેન, એન્ટીગ્રેડ અને રીટ્રોગ્રેડ પાઇલોગ્રાફિ વગેરેનો સમાવેશ થાય છે.
અન્ય ખાસ તપાસો :
- કિડની બાયોપ્સી, સિસ્ટોસ્કોપી અને યુરોડાઇનેમીક્સ જેવી ખાસ જાતની તપાસ કેટલાક રોગના ચોક્કસ નિદાન માટે જરૂરી છે.
- કિડની રૉગ ના પ્રાથમિક નિદાન માટે ની મહત્વ ની ત્રણ તપાસ પેશાબ નો રિપોર્ટ, લોહી મા ક્રીએટીનીન અને સોનોગ્રાફી છે.
કિડની બાયોપ્સી
કિડનીના કેટલાક રોગના કારણના ચોક્કસ નિદાન માટે કિડની બાયોપ્સી અત્યંત મહત્વની તપાસ છે.
કિડની બાયોપ્સી શું છે ?
કિડનીના કેટલાક રોગોનું ચોક્કસ કારણ શોધવા માટે સોયની મદદથી કિડનીમાંથી દોરા જેવી પાતળી કટકી કાઢી તેની કરવામાં આવતી ખાસ પ્રકારની હીસ્ટોપેથોલોજીની તપાસને કિડની બાયોપ્સી કહે છે.
કિડની બાયોપ્સીની જરૂરિયાત ક્યારે પડે છે ?
કિડનીના કેટલાક રોગો કે જેમાં પેશાબમાં પ્રોટીન જતું હોય કે કિડની ઓછુ કામ કરતી હોય ત્યારે ઘણી વખત આ રોગો થવાના કારણનું ચોક્કસ નિદાન અન્ય તપાસ દ્વારા શક્ય બનતું નથી. આવા પ્રકારના કિડનીના રોગોના નિદાન માટે કિડની બાયોપ્સી કરવામાં આવે છે.
કિડની બાયોપ્સીની તપાસથી શું ફાયદો થાય છે ?
આ તપાસ દ્વારા કિડનીના રોગના કારણનું ચોક્કસ નિદાન કરી શકાય છે. આ નિદાન કઈ સારવાર આપવી, સારવારની કેટલી અસર થશે તથા ભવિષ્યમાં કિડની બગડવાની શક્યતા કેટલી રહેલી છે તે વિશે મહત્વની માહિતી આપે છે.
કિડની બાયોપ્સી કઈ રીતે કરવામાં આવે છે ?
- કિડની બાયોપ્સી માટે દર્દીને હોસ્પિટલમાં દાખલ કરવામાં આવે છે.
- લોહીનું દબાણ અને લોહીની ગંઠાવાની પ્રક્રિયા સામાન્ય હોય તે આ તપાસની સલામતી માટે જરૂરી છે.
- કિડનીના કેટલાક રોગોના સચોટ નિદાન માટે કિડની બાયોપ્સી કરવી આવશ્યક છે.
- લોહી પાતળું કરવાની દવા (એસ્પીરીન) બાયોપ્સી કરવાની હોય તેના બે અઠવાડિયા પહેલા બંધ કરવી જરૂરી છે.
- મોટા ભાગે આ તપાસ દર્દીને બેભાન કર્યા વગર કરવામાં આવે છે. જોકે નાના બાળકોમાં બાયોપ્સી બેભાન કરી કરવામાં આવે છે.
- બાયોપ્સી માટે દર્દીને ઊંધા, પેટ નીચે ઓશીકું રાકહી સુવડાવવામાં આવે છે.
- બાયોપ્સી માટેની ચોક્કસ જગ્યા સોનોગ્રાફીની મદદથી નક્કી કરવામાં આવે છે. જે પીઠમાં પાંસળીની નીચે, કમરના સ્નાયુની પાસે આવેલી હોય છે.
- આ જગ્યાને દવા વડે સાફ કર્યા બાદ દુઃખાવો ન થાય તે માટે ઇન્જેક્શન વડે બહેરું કરવામાં આવે છે.
- ખાસ સોય (બાયોપસી નીડલ) ની મદદથી કિડનીમાંથી પાતળા દોરા જેવી ૨-૩ કટકી લઇ હિસ્ટોપેથોલોજીની તપાસ માટે પેથોલોજીસ્ટને મોકલવામાં આવે છે.
- બાયોપ્સી બાદ દર્દીને પથારી માં આરામ કરવાની સલાહ આપવામાં આવે છે અને મોટા ભાગે બીજા દિવસે રજા આપવામાં આવે છે.
- બાયોપ્સી બાદ લોહી વહેતું અટકાવવા માટે બાયોપ્સીની જગ્યાએ હાથ વડે થોડો સમય દબાવી રાખવામાં આવે છે.
- કિડની બાયોપ્સી બાદ ૨-૪ અઠવાડિયા સુધી શ્રમવાળું કામ ન કરવાની અને વજન ન ઉચકવાની સલાહ આપવામાં આવે છે.
- કિડની બાયોપ્સી પાતળી સોય વડે બેભાન કર્યા વગર કરવામાં આવતી પીડારહિત તપાસ છે.
શુંકિડનીબાયોપ્સીમાંકોઈજોખમછે?
- બીજી કોઈપણ સુર્જરી ની જેમ કિડની બાયોપ્સી પછી અમુક દર્દીઓ માં જોખમ થઇ શકે છે.
- બાયોપ્સીની જગ્યાએ દુખાવો થવો,બાયોપ્સી બાદ એક બે વખત લાલ પેશાબ આવવો તે સામાન્ય બાબત છે અને તેમાં આપમેળે સુધારો થઇ જાય છે.
- કોઈક વખત (સામાન્ય રીતે) લોહી નીકળવાનું લાંબા સમય સુધી ચાલુ રહે તો લોહી ચડાવવું પડે છે. અત્યંત વધુ લોહી નીકળવાને કારણે કિડની કાઢી નાખવી પડે તે ભાગ્યેજ જોવા મળતું પરંતુ અતિ ગંભીર જોખમ છે.
- બાયોપ્સીમા કિડની માંથી મળેલ ભાગ યોગ્ય માત્રા ન હોવાથી ફરીથી કિડની બાયોપ્સીની જરૂર ઘણી વખત (વીસ દર્દીમાં એક વાર) પડે છે. આ સંજોગો મા ફરીથી કિડની બાયોપ્સી કરવી પડે છે.
- બાયોપ્સીની તપાસ ફક્ત કેન્સરના નિદાન માટે જ કરવામાં આવે છે તે ખોટી માન્યતા છે.
- કિડનીનું કેન્સર શરીરના દસ સૌથી કોમન કેન્સરમાં ગણાય છે. તેનું પ્રમાણ દર વર્ષે વધતું જાય છે. આ કેન્સર સામાન્ય રીતે 50થી 70 વર્ષની ઉંમમરમાં જોવા મળે છે તેમ છતાં 20થી 40 વર્ષની ઉંમરના દર્દીઓમાં પણ કિડનીનું કેન્સર થઈ શકે છે. સામાન્ય રીતે કિડની કેન્સર દર લાખ વ્યક્તિએ બારથી તેરનો છે.
- કિડની કેન્સરના પ્રકાર.
- સૌથી કોમન કિડની કેન્સરનો પ્રકાર આરસીસી (રિનલ સેલ કાર્સિનોમા) છે જે કિડનીની માસપેશીઓમાંથી ઉદભવે છે. બીજો સૌથી પ્રચલિત પ્રકાર છે ટીસીસી (ટ્રાન્સિસનલ સેલ કાર્સિનોમા) જે કિડનીની મૂત્ર વાહિનીઓ કલેક્ટિંગ સિસ્ટમ માંથઈ ઉદભવે છે. અન્ય પ્રકારમાં સાર્કોમા વગેરે છે.
કિડની કેન્સર થવાના સામાન્ય કારણો.
- અમુક પ્રકારના કિડની કેન્સર વારસાગત કારણોથી વિકસે છે. જેમાં વીએચએલ સિન્ડ્રોમ અને અન્ય જિનેટીક કન્ડીશન જવાબદાર છે. આ પ્રકારના વારસાગત કેન્સર સિન્ડ્રોમમાં ઘણઈવાર અન્ય કિડનીમાં જોવા મળે છે અને સાથે સાથે અન્ય અવયવોમાં સ્વાદુપિંડ, એડ્રિનલ ગ્રંથીઓ માં પણ કેન્સર થઈ શકે છે. મેદસ્વીતા, બ્લડપ્રેશરની તકલીફ, મેડિકલ રિનલ ડિસીસ પણ કિડની કેન્સર માટે કારણભૂત હોઈ શકે છે. તમ્બાકુનું સેવન તથા ધુમ્રપાનના કારણે ટીસીસી અને આરસીસી બન્ને પ્રકારના કિડની કેન્સર થઈ શકે છે.. કિડની કેન્સરના લક્ષણો.
- જ્યારે કિડની કેન્સરપ પ્રારંભિક તબક્કા (સ્ટેજ 1 એન્ડ 2)માં હોય ત્યારે ઘણીવાર દર્દીને કોઈ તકલીફ હોતી નથી અને કેન્સરનું નિદાન આકસ્મિક કારણોસર થાય છે. જેમ કે કોઈ અન્ય રોગની ફરિયાદ માટે સોનોગ્રાફી થઈ હોય અથવા હેલ્થ ચેક-અપમાં સોનોગ્રાફી કરાવામાં આવેલી હોય. જ્યારે કેન્સર આગળ વધે ત્યારે સૌથી સામાન્ય ચિહન છે પેશાબમાં લોહી આવવું. આ લોહી પડવામાં મોટાભાગે દુખાવો થતો નથી અને લોહી પડવું આપોઆપ બંધ થઈ જાય છે જેથી દર્દીને ગંભીરતા સમજાતી નથી અને ડોક્ટર પાસે સમયસર ન જતાં નિદાન વહેલું થતું નથી. પેશાબમાં એકપણ વાર લોહી દેખાય તો તુરંત યુરોલોજિસ્ટ પાસે તપાસ ઉપરાંત જરૂરી ટેસ્ટ કરાવવા ખૂબ જ જરૂરી છે..
- જ્યારે કેન્સર આગળ વધે ત્યારે પેટનો દુખાવો, ભૂખ ન લાગવી, વજન ઘટવું, ખાંસી આવવી, શ્વાસ ચઢવો વગેરે થઈ શકે છે..
- કિડની કેન્સરનું નિદાન.
- કિડની કેન્સરના નિદાનનું સૌ પ્રથમ ઈન્વેસ્ટીગેશન સોનોગ્રાફી હોય છે. જેમાં કિડનીની ગાંઠ જણાય છે ત્યારબાદ કિડની કેન્સરનો સ્ટેજ નક્કી કરવા માટે સીટિ સ્કેન, એમઆરઆઈ અને જરૂર પડે પેટ સ્કેનનો ઉપયોગ કરવામાં આવે છે. દરેક કેસમાં પેટ સ્કેન કરાવવું જરૂરી હોતું નથી અને પેટ સ્કેનનનો બિનજરૂરી દુરઉપયોગ રોકવો જરૂરી છે. જ્યારે રોગ ફેલાવાની શક્યતા વધુ દેખાય ત્યારે જ પેટ સ્કેનનો ઉપયોગ કરવો જોઈએ..
- સારવાર.
- કિડની સારવારના સ્ટેજ મુજબ તેની સારવાર નક્કી કરવામાં આવે છે. આરસીસી (રિનલ સેલ કાર્સેનોમા)ની સારવારમાં સર્જરી અને ટાર્ગેટેડ થેરાપીનો ઉપયોગ કરાય છે. શેક (રેડિયોથેરાપી) અને કેમોથેરાપી કિડની કેન્સરની સારવારમાં અસરકારક નથી જ્યારે ટીસીસી (ટ્રાન્સિસનલ સેલ કાર્સિનોમા)ની સારવાર શેક અને કેમોથેરાપીથી કરી શકાય છે. આરસીસીમાં જ્યારે કિડનીની ગાંઠ ચાર સેન્ટીમીટર અથવા તેનાથી નાની હોય ત્યારે તેની સારવારમાં પાર્શિયલ રેપ્રોટ્રોમીનું ઓપરેશન કરાય છે જેમાં કિડનીની ગાંઠ અને નોર્મલ કિડનીનો થોડો ભાગ કાઢવામાં આવે છે. સ્ટેજ વનમાં સામાન્ય રીતે આખી કિડની કાઢવાની જરૂર પડતી નથી. આ પ્રકારનું ઓપરેશન રોબોટીક, લેપ્રોસ્કોપી અથવા ઓપન સર્જરી દ્વારા કરી શકાય છે. અત્યારે દુનિયાભરમાં પાર્શિયલ રેપ્રોટ્રોમીની સૌથી વધુ પ્રિફર્ડ મેથડ રોબોટિક સર્જરી છે. રોબોટિક સર્જરીના ફાયદામાં ઝડપી રિકવરી, ઓછો રક્તસ્ત્રાવ, વધુ ચોક્કસ કેન્સરનો કંટ્રોલ અને વધુ સારી કિડની રિકવરી જોવા મળે છે. સ્ટેજ ટુ કે જેમાં ગાંઠ સાત સેન્ટીમીટર કરતાં મોટી હોય ત્યારે આખી કિડની અને તેની આસપાસના ટીશ્યુ વગેરે કાઢવામાં આવે છે. ઘણીવાર કેન્સરની ગાંઠ લોહીની મુખ્ય નસમાં વિકસિત થતી હોય છે અને હૃદય સુધી પહોંચી શકે છે. આ સંજોગોમાં એક જટીલ ઓપરેશન દ્વારા લોહીની નસમાંથી આ ગાંઠને કાઢવામાં આવે છે..
- જ્યારે કિડની કેન્સર બીજા અવયવો જેમ કે ફેફસા, લિવર, હાડકા વગેરેમાં પ્રસરી જાય ત્યારે કિડની કાઢવાના ઓપરેશન પછી અન્ય થેરાપીના ઉપયોગ દ્વારા દર્દીને ટેબ્લેટના સ્વરૂપમાં લાંબા સમય સુધી સારવાર આપવામાં આવે છે. આ થેરાપીથી રોગ સંપૂર્ણપણે મટાડી શકાતો નથી પણ લાંબા સમય સુધી કાબૂમાં રાખી શકાય છે
કિડની ની કેર
ફાસ્ટ લાઈફના આ યુગમાં આપણે જોઈએ છીએ કે ઘણાં બધા પ્રકારના રોગો જોવા મળે છે જેમાં કેન્સર, હદયરોગ, પેટના રોગ અને અન્ય રોગો થાય તો ઘણી બધી તકલીફોનો સામનો કરવો પડે છે. આપણા શરીરના મુખ્ય અંગો જેવા કે હ્રદય, ફેફસાં, મગજ અને બીજા મહત્વપૂર્ણ ઘણાં અંગોની સાથે આપણા શરીરમાં ફિલ્ટરનું કામ કરતા અંગ કે જેને આપણે કિડની તરીકે ઓળખીએ છીએ, તેના રોગો પણ વધી રહ્યાં છે..
વર્તમાન સમયમાં જોઈએ તો, ડાયાબીટીસના દર્દીઓની સંખ્યા ખૂબજ વધી રહી છે, જે કિડનીના રોગોના વધતા કારણોમાંથી એક મુખ્ય કારણ ગણી શકાય. આ ઉપરાંત બિનજરૂરી પેઈન કિલર દવાઓ લેવાને કારણે પણ કિડનીના રોગો થઇ શકે છે. અનિયમિત દિનચર્યાને કારણે પણ કિડનીની તકલીફો જોવા મળે છે કે જેના લીધે શરીરના અવયવોની યાંત્રિક કામગીરી ખોરવાઈ જાય છે. આ ઉપરાંત નબળાઈ આવવી, તનાવભરી લાઈફ સ્ટાઈલ અને જંક ફૂડ/બહારના ખોરાકની આદતોને કારણે કિડનીના રોગોમાં વ્યાપક વધારો થઇ રહ્યો છે..
કિડનીના રોગોથી બચવા માટે આપણે ઘણી બધી બાબતોનું ધ્યાન રાખવું જોઈએ જેમ કે, ડાયાબિટીસ અંકુશમાં રાખવું, બ્લડ પ્રેશરમાં કોઈપણ જાતનો વધારો ન આવે અને પ્રમાણસર રહે, બિનજરૂરી દવાઓ (પેઈન કિલર)ને લેવાની ટાળવી, પર્યાપ્ત પાણી (૨ થી ૨.૫ લીટર દિવસ દરમિયાન) પીવું જોઈએ. પથરીના રોગની ઉચિત સારવાર કરાવવી જોઈએ. હર્બલ દવાઓ અને ભારે ધાતુઓનો ઉપયોગ ટાળવો..
વધતા જતા કિડનીના રોગોને નાથવા માટે મેડિકલ ક્ષેત્રે પણ ઘણાં બધા પ્રયત્નો થઇ રહ્યાં છે અને તેની સાથે જ તેની સારવારની વિવિધ પધ્ધતિઓ પણ બદલાઈ રહી છે. કિડનીના રોગોની સારવાર માટે સુરક્ષિત સારવાર સુવિધાઓ જેવી કે, નવીનતમ કોમ્પ્યુટરાઈઝડ ડાયાલિસીસ પધ્ધતિ પણ ખૂબ ઉપયોગી છે. દર્દી જો ડાયાલિસીસની સારવાર યોગ્ય રીતે કરાવે તો લાંબાગાળા સુધી દર્દી ગુણવતાસભર જીવન જીવી શકે છે..
આ ઉપરાંત કિડની ટ્રાન્સપ્લાન્ટ જેવી આધુનિક સારવાર પધ્ધતિ પણ છે જેમાં દર્દીને બીજા વ્યક્તિની કિડની દાન કરીને એક નવી જિંદગી આપવામાં આવે છે. હવે જો દાતાનું બ્લડગ્રુપ દર્દીના બ્લડગ્રુપ સાથે મેચ ન થતું હોય તો પણ કિડની ટ્રાન્સપ્લાન્ટ હવે શક્ય બને છે. આ સારવાર પધ્ધતિ પણ કિડની ફેલ્યોરના દર્દીઓના ઉપચારમાં લાભદાયી બની શકે છે..
‘અંગદાન’ માટે વર્તમાન સમયમાં જાગૃતિ ફેલાવવામાં આવી રહી છે. કિડની પ્રત્યારોપણ માટે પણ ‘અંગદાન’ મહત્વપૂર્ણ બની રહે છે. મૃત્યુ બાદ અંગદાન કરતાં અંગદાતાઓને કારણે પણ કિડની ફેલ્યોરના દર્દીઓને ‘કિડની ટ્રાન્સપ્લાન્ટેશન’ મારફતે નવી કિડની પ્રત્યારોપીત કરવામાં આવે છે..
“વિશ્વ કિડની દિવસ” નિમિતે પ્રત્યેક વાચક પોતાની કિડનીની મહત્વતાને જાણે, સમજે અને તેની પુરતી કાળજી લે તે ખરા અર્થમાં ગુણવતાપૂર્ણ અને સ્વસ્થ જીવન માટે અનિવાર્ય બાબત છે. ચાલો આપણે સૌ ભેગા મળીને પોતાના પરિવાર તથા સમાજમાં કિડનીની સાવચેતી પ્રત્યે જાગૃતિ ફેલાવવામાં મદદરૂપ થઈએ અને સ્વસ્થ જીવનને આવકારીએ!.
કિડની માટેના 8 ગોલ્ડન રૂલ્સ
- તંદુરસ્ત અને સક્રિય રહો.
- તમારા બ્લડ સુગર લેવલને નિયત્રણમાં રાખો .
- તમારૂ બ્લડ પ્રેશર નિયંત્ત્રિત રાખવું.
- હેલ્ધી ફૂડ ખાવું અને સમયાંતરે વજન પણ ચેક કરવું.
- મીઠા (નમક)નો ઉપયોગ ઓછો કરવો.
- પ્રવાહી રેગ્યુલરલી લેવું જોઈએ.
- ધુમ્રપાન ન કરવું.
- બિનજરૂરી દવાઓને લેવાની ટાળવી જોઈએ .
- પુખ્તવયની વ્યક્તિઓ કરતાં બાળકોમાં આ પ્રશ્ન શા માટે વધારે અગત્યનો છે ?
- બાળકોમાં વારંવાર તાવ આવે તે માટેના કારણોમાં કિડની તથા મુત્રમાર્ગનો ચેપ અગત્યનું કારણ છે. બાળકો માં શ્વાસ ની તકલીફ અને ઝાળા (diarrhoea) પછી સામાન્ય રીતે લાંગતા ચેપો માં મૂત્રમાર્ગ નો ચેપ ત્રીજા નંબરે છે.
- નાની ઉમંરના બાળકોમાં કિડની તથા મૂત્રમાર્ગના ચેપની મોડી અથવા અપૂરતી સારવાર ને કારણે કિડનીને ન સુધરી શકે તેવું નુકસાન થઈ શકે છે અને કેટલીક વાર કિડની સાવ જ બગડી જાય તેવો ભય પણ રહે છે.
- આ કારણસર બાળકોમાં પેશાબમાં ચેપનું વહેલું નિદાન, તે માટેના કારણોની તપાસ અને તેની યોગ્ય સારવાર કિડનીને થતું નુકસાન અટકાવવા માટે અત્યંત જરૂરી બને છે.
- બાળકોમાં ક્યારે પેશાબનો ચેપ થવાની શક્યતા વધારે રહે છે ?
- બાળકોમાં ચેપ વધુ લાગવાના નીચે મુજબનાં કારણો છે :
- છોકરીઓની મૂત્રનલિકાની લંબાઈ નાની હોવાને કારણે ચેપ લાગવાની શક્યતા વધારે રહે છે. આ ઉપરાંત મૂત્રનલિકા અને ઝાડો ઊતરવાની જગ્યા પાસેપાસે હોવાથી બેકટેરીયા મૂત્રનલિકામાં સરળતાથી જઈ શકે છે અને ચેપ લાગી શકે છે.
- ઝાડા કર્યા બાદ સાફ કરવાની ક્રિયામાં પાછળથી આગળ તરફ ધોવાની ટેવને કારણે આ ચેપ લાગવાની શક્યતા વધારે રહે છે.
- જન્મજાત ખોડને કારણે પેશાબ ઊંધી તરફ મુત્રાશયમાંથી મુત્રવાહિની અને કિડની તરફ જતો જાય(Vesicoureteric reflux).
- કિડનીની અંદર ની બાજુ આવેલા, નીચે જતો ભાગ પેલ્વીસ અને મુત્રવાહિની જોડતો ભાગ સંકોચાવાથી પેશાબમાં અવરોધ થતો હોય(Pelvi ureteric junction – PUJ Obstruction).
- મૂત્રનલિકામાં વાલ્વ(Posterior Urethral Valve)ને કારણે નાના છોકરાઓને પેશાબ ઊતરવામાં તકલીફ પડતી હોય.
- મૂત્રમાર્ગમાં પથરી હોય.
- અન્ય કારણો : કબજીયાત, સ્વચ્છતા નો અભાવ, લાંબા સમય થી પેશાબ ની નળી મુકેલી હોય અથવા મૂત્રમાર્ગ માં ચેપ થવાનો પ્રશ્ન કુટુંબ માં હોય.
- પેશાબના ચેપનાં ચિહનો:
- સામાન્ય રીતે ચાર થી પાંચ વર્ષ કરતાં મોટા બાળકો પેશાબમાં તકલીફની ફરિયાદ જાતે કરી શકે છે. પેશાબમાં ચેપનાં ચિહનોની વિગતવાર ચર્ચા પ્રકરણ નં. ૧૮ માં કરી છે.
- નાની ઉમંરના બાળકો પેશાબની ફરિયાદ કરી શકતા નથી. પેશાબ કરતી વખતે બાળક રડે, પેશાબ ઊતરવામાં તકલીફ પડે કે વારંવાર તાવ માટે પેશાબની તપાસમાં આકસ્મિક રીતે ચેપની હાજરી, મુત્રમાર્ગનો ચેપ સૂચવે છે.
- ભૂખ ન લાગવી, વજન ન વધવું કે ગંભીર ચેપ હોય તો વધુ તાવ સાથે પેટ ફૂલી જવું, ઊલટી,ઝાડા, કમળો થવો જેવાં અન્ય ચિહનો પણ મૂત્રમાર્ગના ચેપને કારણે નાનાં બાળકોમાં જોવા મળે છે.
- મૂત્રમાર્ગના ચેપનું નિદાન :
- કિડની તથા મુત્રમાર્ગના ચેપનાં નિદાન માટે જરૂરી મુખ્યત્વે બે ભાગમાં વહેંચી શકાય.
- મૂત્રમાર્ગના ચેપનું નિદાન :
- મુત્રમાર્ગના ચેપનાં માટે સામાન્ય તપાસ: મૂત્રમાર્ગ ના ચેપ ના નિદાન અને સારવાર ના નિયમન માટે પેશાબ ની તપાસ અત્યંત મહત્વની છે. પેશાબની તપાસ જેમાં રસીની હાજરી મૂત્રમાર્ગનો ચેપ સૂચવે છે. જે અંગે વધુ વિગત વાર ચર્ચા પ્રકરણ ૧૮ માં કરેલી છે.
- મુત્રમાર્ગના ચેપનાં નિદાન માટે:મૂત્રમાર્ગ ના ચેપ ના નિદાન અને સારવાર ના માર્ગદર્શન માટે પેશાબ ની કલ્ચરની તપાસ કરવામાં આવે છે. યૂરિન કલ્ચર નો રીપોર્ટ આવતા ૪૮ થી ૭૨ કલાક લાગે છે. ચેપ માટે કારણભૂત બેક્ટેરિયા ના પ્રકાર, ચેપ ની તીવ્રતા અને તેની સારવાર માટે અસરકારક દવા વિશે સચોટ માહિતી આપે છે.
- લોહી ની તપાસ: ડોક્ટર દ્વારા સામાન્ય રીતે કરવામાં આવતી તપાસો માં હિમોગ્લોબીન, શ્વેતકણ, બ્લડ યુરીયા, સીરમ ક્રિએટિનિન બ્લડ શુગર અને સી.આર.પી. નો સમાવેશ થાય છે.
- મૂત્રમાર્ગનો ચેપ થવાના કારણનું નિદાન :
- રેડીયોલોજીકલ તપાસો :-કિડની અને મૂત્રાશય ની સોનોગ્રાફી, પેટ નો એક્સ-રે, વી.સી.યુ.જી (V.C.U.G.), પેટ નો સી.ટી. સ્કેન અથવા એમ.આર.આઈ. (M.R.I.) અને આઈ.વી.યુ (Intravenous Urolography – IVU).
- કિડની માં નુકસાન જોવા માટે તપાસ:- ચેપ ને કારણે કિડની ના કયા ભાગમાં અને કેટલું નુકસાન થયું છે તે જાણવા માટે ની શ્રેષ્ઠ પદ્ધતિ તે ડી.એમ.એસ.એ. સ્કેન તરીકે ઓડખાતી ખાસ પ્રકાર ની રેડિયોન્યુક્લીઅર તપાસ છે.
- ડી.એમ.એસ.એ.(D.M.S.A. – Dimercaptosuccunic acid) સ્કેન સામાન્ય રીતે મૂત્રમાર્ગ ના ચેપ થયા પછી ૩ થી ૬ મહીને કરવામાં આવે છે.
- મૂત્રાશય ની કાર્યક્ષમતા જાણવા માટે યુરોડાઈનામીક સ્ટડી કરવામાં આવે છે.
- મોટા ભાગે બાળકોમાં પેશાબમાં ચેપનાં કારણોના નિદાન માટે કરવામાં આવતી વી.સી.યૂ.જી. તપાસ કઈ રીતે કરવામાં આવે છે ? તે શા માટે અગત્યની છે ?
- વૉઇડિગ સિસ્ટોયુરેથ્રોગ્રામ જે બાળકોમાં મુત્રમાર્ગના ચેપ અને વસાઈકો યુરેટેરિક રીફલકસ ના નિદાન માટે કરાતી ખૂબ જ અગત્ય ની ઍક્સરે દ્વારા થતી તપાસ છે. આ તપાસ ૨ વર્ષ ની નાની ઉમર ના બાળકો માં મૂત્રમાર્ગ ના ચેપ બાદ કરાવવી જરૂરી હોય છે.
- મૂત્રમાર્ગ ના ચેપ ના એક અઠવાડિયા ની સારવાર બાદ આ તપાસ કરવામાં આવે છે.
- વૉઇડિગ સિસ્ટોયુરેથ્રોગ્રામ (મીક્ચ્યુરેટિંગ સિસ્ટોયુરેથ્રોગ્રામ-Micturating Cysto Urethrogram M.C.U. તરીકે ઓળખાતી) તપાસમાં ખાસ જાતના આયોડિનયુક્ત પ્રવાહીને કેથેટર દ્વારા મૂત્રાશયમાં ભરવામાં આવે છે.
- ત્યાર બાદ બાળકોને પેશાબ કરવાનું કહેવામાં આવે છે. પેશાબ કરવાની પ્રક્રિયા દરમ્યાન મૂત્રાશય અને મૂત્રનલીકાના એક્સ-રે પાડવામાં આવે છે. આ તપાસ દ્વારા પેશાબ મૂત્રાશયમાંથી ઊંધી તરફ મુત્રવાહિની અને કિડની તરફ જતો હોય, મૂત્રાશયમાં કોઈ ક્ષતી હોય અથવા મૂત્રાશયમાંથી મૂત્રનલિકા દ્વારા પેશાબ બહાર નીકળવાના માર્ગમાં અવરોધ હોય તો તે વિશે અગત્યની માહિતી મળે છે.
- ઇન્ટ્રોવીનસ પાયલોગ્રાફી(IVP) ક્યારે અને શા માટે કરવામાં આવે છે ?
- ૩ વર્ષથી વધુ ઉમરના બાળકોમાં જ્યારે વારંવાર પેશાબનો ચેપ જોવા મળે ત્યારે પેટના એક્સ-રે અને સોનોગ્રાફી તપાસ પણ જરૂરી જણાય ત્યારે આ તપાસ કરવામાં આવે છે. આ તપાસ દ્વારા પેશાબ ચેપ માટે કારણભૂત કોઈ જન્મજાત ક્ષતિ અથવા પેશાબ માર્ગમાં અવરોધ વિશે માહિતી મળી શકે છે.
- મૂત્રમાર્ગના ચેપ ની સારવાર :
- સામાન્ય કાળજી :
- બાળકોને દિવસમાં બને તેટલું વધારે અને રાત્રીના પણ ૨-૩ વખત પાણી-પ્રવાહી આપવું.
- કબજિયાત ન થવા દેવી અને નિયમિત સંડાસ અને થોડા થોડા સમયના અંતરે પેશાબ કરવાની ટેવ રાખવી જરૂરી છે.
- સંડાસ અને પેશાબના ભાગની અને આજુબાજુના ભાગની પૂરતી સ્વચ્છતા રાખવી જરૂરી છે.
- સંડાસ કર્યા બાદ વધુ પાણી વડે અને આગળથી પાછળના ભાગ તરફ એ રીતે સાફ કરવાથી પેશાબનો ચેપ લાગવાની શક્યતા ઘટાડી શકાય છે.
- બાળકને સામાન્ય ખોરાક લેવાની છુટ આપવામાં આવે છે.
- બાળકને તાવ હોય તો તે માટે જરૂર મુજબ તાવ ઉતારવાની દવા આપવામાં આવે છે.
- પેશાબના ચેપની સારવાર પૂરી થયા બાદ તરત સંપૂર્ણ રીતે નાબુદ થઈ ગયો છે તે નક્કી કરવા પેશાબની તપાસ જરૂરી છે.
- ચેપ ફરી નથી લાગ્યો તે નક્કી કરવા સારવાર પૂરી થયા બાદ સાત દિવસ બાદ અને ત્યાર બાદ જરૂર મુજબ પેશાબની તપાસ કરવી જરૂરી છે.
- દવા દ્વારા સારવાર :
- પેશાબના ચેપનાં નિદાન બાદ તેના કાબુ માટે બાળકના ચેપનાં ચિહનો, તેની ગંભીરતા અને બાળકની ઉમંર ધ્યાનમાં લઈ અન્ટીબાયોટિક્સ દ્વારા સારવાર કરવામાં આવે છે. આ સારવાર શરૂ કરતાં પહેલા પેશાબના કલ્ચર ની તપાસ કરાવવી હિતાવહ છે.
- કલ્ચર નો રીપોર્ટ આવે ત્યારે તેના આધારે શરૂ કરેલી દવાની તબિયત પર અસર સંતોષજનક ન હોય તો દવામાં ફેરફાર કરવામાં આવે છે.
- નાની ઉમંરના બાળકોમાં અને ચેપ ગંભીર પ્રકારનો હોય ત્યારે અન્ટીબાયોટિક્સના ઇન્જેક્શન આપવાં જરૂરી બને છે.
- સામાન્ય રીતે વપરાતી અન્ટીબાયોટિક્સમાં એમોક્ક્ષીસીલીન, એમાઈનોગ્લાઈકોસાઈડ્સ, સીફેલોસ્પોરીન, કોટ્રાઈમેક્ક્ષેઝોલ, નાઈટ્રોફ્યુરેનટોઈન વગેરેનો સમાવેશ થાય છે.
- ૩- ૬ મહિના કરતા વધુ ઉમર ના બાળકો માં સારવાર સામાન્ય રીતે એન્ટીબાયોટિક ગોળી દ્વારા કરવામાં આવે છે.
- આ જાતની સારવાર સામાન્ય રીતે ૭ થી ૧૦ દિવસ માટે આપવામાં આવે છે. ચેપની સારવાર સાથે તેના કારણ જાણવા માટે કરેલી તપાસમાં મળેલી માહિતી મુજબ આગળની સારવારનો નિર્ણય લેવામાં આવે છે.
- સારવાર થી રોગ ના ચિહ્નો ઓછા થાય અથવા મટી જાય તેમ છતાં ડોક્ટર ની સલાહ મુજબ યોગ્ય સમય માટે સારવાર ચાલુ રાખવી જરૂરી છે.
- મૂત્રમાર્ગમાં વારંવાર ચેપની સારવાર :
- દવા દ્વારા સારવાર :
- જે દર્દીને વર્ષમાં ત્રણથી વધુ વખત પેશાબનો ચેપ થયો હોય એવા દર્દીને કેટલીક ખાસ જાતની દવાઓ ઓછા ડોઝમાં પણ રાત્રે એક વખતે, એમ લાંબા સમય(૩ મહિનાથી માંડી બે વર્ષ કે તેના કરતાં વધુ સમય).
- માટે લેવાની સૂચના આપવામાં આવે છે. કેટલો લાંબો સમય આ દવા લેવી તે દર્દીની તકલીફ, ચેપનાં પ્રમાણ વગેરેને ધ્યાનમાં લઈ નક્કી કરવામાં આવે છે.
- ઓછા ડોઝમાં લાંબો સમય લેવામાં આવતી દવા દ્વારા વારંવાર થતો પેશાબનો ચેપ અટકાવી શકાય છે, પરંતુ દવાની કોઈ નોંધપાત્ર આડ અસર જોવા મળતી નથી.
- બાળકોમાં પેશાબ માં વારંવાર ચેપ ની તકલીફ જોવા મળે ત્યારે સોનોગ્રાફી, વી.સી.યુ.જી. (V.C.U.G.) અને જરૂરીયાત મુજબ ડી.એમ.એસ.એ. (D.M.S.A.) તપાસ કરવામાં આવે છે.
- વારવાર મૂત્રમાર્ગ ના ચેપ માટે કારણભૂત અને સારવાર થી સુધરી શકે તેવા ત્રણ મુખ્ય કારણો વી.યુ.આર. (V.U.R.), પોસ્ટીરીયર યુરેથ્રલ વાલ્વ અને પથરી છે. બાળકોમાં પેશાબ ના ચેપ માટે જવાબદાર કારણ ને ધ્યાન માં રાખી જરૂરી દવા અને ચેપ ફરી ના થાય તે માટે ની સારવાર તથા કાળજી નું આયોજન કરવામાં આવે છે.
- મૂત્રમાર્ગના ચેપ માટે કારણભૂત રોગો ની સારવાર કિડની ફીજીશીયન- નેફ્રોલોજીસ્ટ, કિડની સર્જન- યુરોલોજીસ્ટ અથવા બાળકોના સર્જન દ્વારા નક્કી કરવામાં આવે છે.
- પેલ્વી યુરેટેરિક જંકશન ઓબસ્ટ્રકશન(P.U.J.Obstruction) શું છે ? આ જન્મજાત તકલીફમાં શું થાય છે ?
- આ જન્મજાત ક્ષતિમાં કિડનીના ભાગ પેલ્વીસ (જે કિડનીના અંદરના ભાગમાં આવેલા છે અને કિડનીમાં બનેલા પેશાબને નીચે તરફ મુત્રવાહિનીમાં મોકલે છે.) અને મૂત્રવાહીનીને જોડતી જગ્યા સંકોચાઈ જવાથી પેશાબના માર્ગમાં અવરોધ થાય છે. આ અવરોધને કારણે કિડની ફૂલી જાય, વારંવાર પેશાબમાં ચેપ થાય કે ચેપને કાબુમાં લેવામાં તકલીફ પડે એવા પ્રશ્નો ઊભા થાય છે. સમયસર સારવાર કરાવવામાં ન આવે તો લાંબા સમય-વર્ષો બાદ ફૂલેલી કિડની ક્રમશ: નબળી પડી ફેઈલ થઈ જાય છે.
- સારવાર:
- આ તકલીફ માટે ‘પાયલોપ્લાસ્ટી’ તરીકે ઓળખાતા ઓપરેશન દ્વારા પેશાબ માર્ગમાંનો અવરોધ દૂર કરવામાં આવે છે.
- મૂત્રનલિકામાં વાલ્વ (Posterior Uretheral Valve) આ જન્મજાત તકલીફમાં શું થાય છે?
- આ તકલીફ જન્મજાત હોય છે જે ફક્ત બાળકો માં જોવા મળે છે.
- આ પ્રશ્નમાં મૂત્રનલિકામાં આવેલા વાલ્વને કારણે અવરોધ થતા પેશાબ કરવામાં મુશ્કેલી પડે છે અને જોર કરવું પડે છે. પેશાબના માર્ગમાં નોંધપાત્ર અવરોધ મૂત્રાશયની દિવાલ જાડી થાય છે અને કદ વધી જાય છે, મૂત્રાશયમાંથી પેશાબનો યોગ્ય નિકાલ થઈ શકતો નથી અને પેશાબ ભરાઈ રહે છે.
- વધુ પેશાબ ભેગો થવાથી મૂત્રાશયમાં દબાણ વધે છે, જેની વિપરીત અસર થઈ મુત્રવાહિની અને કિડની પણ ફૂલી શકે છે. જો આ તબક્કે યોગ્ય સારવાર ન કરવામાં આવે તો લાંબા ગાળે કિડનીને નુકસાન થઈ શકે છે.
- મુત્રનલિકામાં વાલ્વ હોય તેવા બાળકો માંથી આશરે ૨૫-૩૦% બાળકો માં ક્રોનિક કિડની ફેલ્યર થવાની શક્યતા હોય છે.
- રોગ ના ચિહ્નો:
- સામાન્ય રીતે જોવા મળતા ચિહ્નોમાં પેશાબ ને ધાર પાતળી આવવી, પેશાબ ટીપે-ટીપે ઉતરવો, પેશાબ કરવામાં જોર કરવું પડવું, પથારી માં પેશાબ થઇ જવો, મૂત્રાશયમાં પેશાબ વધુ એકઠ્ઠો થવાથી પેડુ માં દુખાવો થવો અને પેશાબ માં ચેપ લાગવો વગેરે નો સમાવેશ થાય છે.
- રોગ નું નિદાન
- આ રોગ નું નિદાન ક્યારેક સગર્ભાવસ્થામાં છેલ્લા મહિના માં કરવામાં આવતી સોનોગ્રાફી ની તપાસ માં અથવા જન્મ બાદ પહેલા મહિના માં કરવામાં આવતી સોનોગ્રાફી દ્વારા થાય છે. પરંતુ સચોટ નિદાન જન્મ બાદ કરવામાં આવતી વી.સી.યુ.જી. તપાસ દ્વારા થાય છે.
- રોગ ની સારવાર:
- આ પ્રશ્નની સારવારમાં ઓપરેશનની જરૂર પડે છે. કિડની ના ફિઝીશીયન – નેફ્રોલોજીસ્ટ અને સર્જન – યુરોલોજીસ્ટ સાથે મળી ને મુત્રનાલિકા માં વાલ્વ ની સારવાર કરે છે.
- તાત્કાલિક રાહત માટે મુત્રનાલિકા માં અથવા પેડુ ના નીચે ના ભાગમાં પેશાબ ની નળી મૂકી મૂત્રાશય માં ભરેલા પેશાબ નો નિકાલ કરવામાં આવે છે.
- આ તકલીફ ને લીધે થતા પ્રશ્નો પેશાબમાં ચેપ, લોહી ની ફિક્કાશ, કિડની ફેલ્યર, શરીર માં ક્ષાર અને પ્રવાહી માં અસંતુલન વગેરે ની યોગ્ય અને સમયસર સારવાર પણ જરૂરી છે.
- મુત્રનાલિકામાં વાલ્વ ની તકલીફ ની લાંબાગાળા ની યોગ્ય સારવાર માં ઓપરેશન ની જરૂર પડે છે. આ સારવાર માં જરૂર મુજબ વાલ્વ, ઓપરેશન દ્વારા દુર કરવો, મૂત્રાશય માંથી પેડુ ના ભાગમાં કાણું પાડી પેશાબ સીધો બહાર આવે તેવી ગોઠવણ કરવી વગેરે નો સમાવેશ થાય છે.
- મુત્રનાલિકા ના વાલ્વ ની યોગ્ય સારવાર છતાં કેટલાક બાળકો લાંબાગાળે (વર્ષોપછી) લોહી નું દબાણ વધવું, કિડની બગડવી, પેશાબનો ચેપ, શરીર નો અપૂરતો વિકાસ, તેવા પ્રશ્નો થવાની શક્યતા હોય છે. આ કારણસર મુત્રનલિકામાં વાલ્વ ની તકલીફ હોય તેવા બાળકો એ યોગ્ય સમયાંતરે બતાવતા રહેવું અને સલાહ મુજબ સારવાર લેવી જરૂરી છે
- પથરી:
- નાનાં બાળકોને થતી પથરીના પ્રશ્નની સારવાર માટે તેનું સ્થાન, કદ, પ્રકાર વગેરે ધ્યાનમાં લઈ જરૂર મુજબ દૂરબીન દ્વારા, ઓપરેશન દ્વારા કે લીથોટ્રીપ્સી દ્વારા પથરીનો ભૂકો કરી પથરી દૂર કરવામાં આવે છે. આ રીતે દૂર કરાયેલી પથરીના લેબોરેટરીમાં કરવામાં આવતા પૃથક્કરણ બાદ તે ફરી ન થાય તે માટે દવા અને સૂચના આપવામાં આવે છે.
- વી.યુ.આર. (વસાઈકો યુરેટેરિક રીફલકસ) :
- આ રોગ વસાઈકો યુરેટેરિક રીફલકસ – V.U.R.(Vesicoureteric Reflux) તરીકે ઓળખાય છે.
- બાળકોમાં પેશાબના ચેપ માટે આ બધાં કારણો કરતાં વધુ અગત્યનું કારણ પેશાબ મૂત્રાશયમાંથી ઊંધી દિશામાં મુત્રવાહિનીમાં જાય તે છે.
- વસાઈકો યુરેટેરિક રીફલકસ – વી.યુ.આર.ની ચર્ચા શા માટે અગત્યની છે ?
- આ રોગ બાળકોમાં પેશાબના ચેપ,ઊંચા લોહીનું દબાણ અને ક્રોનિક કિડની ફેલ્યર માટેનું સૌથી વધુ અગત્યનું કારણ છે.
- બાળકો માં પેશાબ માં ચેપ ની તકલીફ માટે જવાબદાર કારણો માં વી.યુ.આર. સૌથી વધુ જોવા મળતું અગત્ય નું કારણ છે.
- મૂત્રમાર્ગના ચેપ ના કારણે તાવ હોય તેવા બાળકોમાંથી ૩૦-૪૦% બાળકો માં તે માટે નું કારણ વી.યુ.આર. છે. અમુક બાળકો માં વી.યુ.આર. ને કારણે લાંબા ગાળે (મહિનાઓ કે વર્ષો બાદ) કિડની નો કેટલોક ભાગ ન સુધરી શકે તે રીતે નુકસાન પામે છે (scarring of kidney). આ નુકસાન (scarring) ના કારણે લોહી નું ઉચું દબાણ સગર્ભાવસ્થામાં માં લોહી નું ઉચું દબાણ, સોજા તથા ક્રોનિક કિડની ડીસીસ થવાની શક્યતા રહે છે. પરિવાર જનો માં જો કોઈ ને આ રોગ હોય તો વારસા માં અન્ય સભ્યને થવાની શક્યતા રહે અને આ પ્રશ્ન છોકરા કરતા છોકરીઓ માં વધુ જોવા મળે છે.
- વી.યુ.આર.માં શું થાય છે ?
- સામાન્ય રીતે મૂત્રાશયમાં વધારે દબાણ હોવા છતાં મુત્રવાહિની અને મૂત્રાશય વચ્ચે આવેલો વાલ્વ પેશાબને મુત્રવાહિનીમાં જતો અટકાવે છે અને પેશાબ કરવાની પ્રક્રિયા દરમ્યાન પેશાબ મૂત્રાશયમાંથી એક જ તરફ, મૂત્રનલિકા દ્વારા બહાર નીકળે છે. જન્મજાત આ રોગ વી.યુ.આર.માં આ વાલ્વની રચનામાં ખામી હોઈ વધુ પેશાબ મૂત્રાશયમાં ભેગો થાય અથવા તો પેશાબ કરવાની પ્રક્રિયા દરમ્યાન પેશાબ ઊંધી તરફ મૂત્રાશયમાંથી એક અથવા બંને મુત્રવાહિની તરફ પણ જાય છે.
- પેશાબ કેટલી માત્રા માં ઉંધી તરફ જાય છે તેના આધારે રોગ ની તીવ્રતા હળવી થી અતિ ગંભીર હોય શકે છે (ગ્રેડ૧ થી ૫ સુધી).
- વી.યુ.આર. કયા કારણસર થાય છે:
- વી.યુ.આર. થવાના કારણો ના મુખ્ય ભાગ પ્રાઈમરી વી.યુ.આર. અને સેકેન્ડરી વી.યુ.આર. છે. પ્રાઈમરી વી.યુ.આર. માં જન્મ થી વાલ્વ ની રચના માં ખામી હોય છે જ્યારે સેકેન્ડરી વી.યુ.આર. કોઈપણ ઉમરે થઇ શકે છે. તે થવાના મુખ્ય કારણો માં મુત્રનલીકા અથવા મૂત્રાશય ના માર્ગ માં અડચણ, મૂત્રાશય ની કાર્યક્ષમતા માં તકલીફ, મૂત્રાશય દ્વારા પેશાબ ના નિકાલ ની પ્રક્રિયા યોગ્ય રીતે ન થવી અને મૂત્રાશય માં ચેપ લાગવો વગેરે છે.
- વી.યુ.આર. ના ચિહ્નો:
- વી.યુ.આર. ના કોઈ વિશિષ્ટ ચિહ્નો જોવા મળતા નથી પરંતુ મોટાભાગ ના બાળકો મૂત્રમાર્ગના ચેપ ના ચિહ્નો સાથે આવે છે. જે બાળકો માં વી.યુ.આર. રોગ વધારે તીવ્ર (ગ્રેડ૪-૫) હોય અને સમયસર યોગ્ય સારવાર ન મળી હોય તેવા બાળકો માં લાંબાગાળે (મહિના કે વર્ષો બાદ) લોહીનું દબાણ વધવું, પેશાબમાં પ્રોટીન જવું અને કિડની બગડવી જેવા પ્રશ્નો જોવા મળે છે.
- વી.યુ.આર. નું નિદાન કઈ રીતે થાય છે?
- વી.યુ.આર. માટે કરવામાં આવતી તપાસ નીચે મુજબ છે:
- વી.સી.યુ.જી. (એમ.સી.યુ .) : વી.યુ.આર ના નિદાન અને તેની તીવ્રતા જાણવા માટે સૌથી મહત્વ ની તપાસ વી.સી.યુ.જી. છે. આ તપાસ દ્વારા વી.યુ.આર. ની તીવ્રતા ૧ થી ૫ ગ્રેડ માં કરવામાં આવેલ છે. આ ગ્રેડ ઉપર થી પેશાબ કેટલા પ્રમાણ માં મૂત્રાશય માંથી ઉંધી દિશા માં મુત્રવાહીની માં જાય છે તેની માહિતી મળે છે. આ ગ્રેડ દ્વારા કિડની ને નુકસાન થવાનું જોખમ અને રોગ ની યોગ્ય સારવાર નક્કી કરવામાં આવે છે.
- અન્ય જરૂરી તપાસો:- પેશાબ ની કલ્ચર ની તપાસ :- પેશાબ ના ચેપ ના પાકા નિદાન અને ચેપ માટે કારણભૂત બેકટીરિયા ના પ્રકાર ની અને તેની સારવાર માટે અસરકારક દવા વિશે સચોટ માહિતી આપે છે.
- લોહી માં હિમોગ્લોબીન ની તપાસ સ્વેતકણ અને ક્રિએટીનીન ની તપાસ. કિડની ની સોનોગ્રાફી દ્વારા કિડની નું કદ, આકાર, કિડની કેટલી ફૂલી છે વગેરે ઘણા પ્રશ્નો અંગે મહત્વ ની માહિતી મળે છે. પરંતુ સોનોગ્રાફી દ્વારા વી.યુ.આર. નું નિદાન થઇ શકતું નથી.
- ડી.એમ.એસ.એ.સ્કેન:- કિડની ની ખાસ તપાસ ડી.એમ.એસ.એ. સ્કેન દ્વારા કિડની ના કેટલાક ભાગ ને નુકસાન થયું છે તે માહિતી મળેછે.
- વી.યુ.આર.માં કઈ જાતની તકલીફ થઈ શકે ?
- આ રોગને કારણે થતી તકલીફ આ રોગ કેટલો ગંભીર છે તેના પર આધાર રાખે છે. ઓછા ગંભીર પ્રકારના રોગમાં ઊંધી તરફ જતો પેશાબ ઓછી માત્રામાં અને ફક્ત મુત્રવાહિની અને કિડનીના પેલ્વીસના ભાગ સુધી જ જાય છે. આવાં બાળકોમાં વારંવાર પેશાબમાં ચેપ સિવાય અન્ય પ્રશ્નો જોવા મળતા નથી.
- રોગ જ્યારે વધુ ગંભીર હોય ત્યારે પેશાબ વધુ માત્રામાં ઊંધી જવાને કારણે કિડની ખુબ ફૂલી જાય છે અને પેશાબના દબાણને કારણે ધીરે ધીરે લાંબા સમયે કિડનીને નુકસાન થતું જાય છે. આ પ્રશ્નો ની જો સમયસર યોગ્ય સારવાર ન કરવામાં આવે તો કિડની સાવ બગડી જાય તેવું પણ બની શકે છે.
- વી.યુ.આર.ની સારવાર :
- પેશાબમાં ચેપ અને કિડની ને નુકસાન થતું અટકાવવા માટે વી.યુ.આર. ની સમયસર ની યોગ્ય સારવાર અત્યંત જરૂરી છે.
- આ રોગની સારવાર રોગનાં ચિહનો, તેની માત્રા તથા બાળકોની ઉમંરને ધ્યાનમાં લઈ નક્કી કરવામાં આવે છે.
- વી.યુ.આર ની સારવાર ના ત્રણ મુખ્ય વિકલ્પ- દવા દ્વારા સારવાર, ઓપરેશન અને એન્ડોસ્કોપી દ્વારા સારવાર છે.
- ઓછા ગંભીર પ્રકાર ના વી.યુ.આર ની સારવાર
- આ પ્રકારની તકલીફમાં પેશાબ ઊંધો જતો હોય તે તકલીફ ધીરે ધીરે ઘટી કોઈ પણ ઓપરેશન વગર સંપૂર્ણ રીતે મટી જાય છે. આ દરમિયાન પેશાબમાં ચેપ ન લાગે તે માટે જરૂરી દવા આપવામાં આવે છે.
- પેશાબમાં ચેપ નો કાબુ દર્દીની સારવારનો સૌથી મહત્વનો ભાગ છે.
- ચેપનાં કાબુ માટે યોગ્ય એન્ટીબાયોટીક્સ આપવી જરૂરી છે. કઈ એન્ટીબાયોટીક્સ વધુ અસરકારક રહેશે તે નક્કી કરવામાં પેશાબના કલ્ચર ની તપાસ મદદરૂપ બને છે. આ દવા ૭ થી ૧૦ દિવસ માટે આપવામાં આવે છે.
- દવાથી ચેપમાં સંપૂર્ણ કાબુ આવી જાય ત્યાર પછી બાળકને ફરી ચેપ ન લાગે તે માટે ઓછી માત્રામાં, રાત્રે સુતી વખતે એક વખત એન્ટીબાયોટીક્સ લાંબા સમય (૨થી ૩ વર્ષ ) માટે આપવામાં આવે છે. આ દરમ્યાન દર મહીને અને જરૂર પડે તો તે પહેલાં પણ પેશાબની તપાસ કરી ચેપ પૂરતા પ્રમાણમાં કાબુમાં છે કે નહીં તેની તપાસ કરવામાં આવે છે અને તે મુજબ જરૂર પ્રમાણે દવામાં ફેરફાર કરવામાં આવે છે.
- રોગ ઓછો ગંભીર પ્રકારનો હોય ત્યારે આશરે ૧થી ૩ વર્ષ આ રીતે સારવાર કરવાથી આ રોગ નાબુદ થઈ જાય છે. સારવાર દરમ્યાન દર ૧ થી ૨ વર્ષ ઊંધી તરફ મુત્રવાહિનીમાં જતા પેશાબના પ્રમાણમાં કેટલો ફેરફાર થયો છે તે જાણવા વી.સી.યુ.જી. તપાસ કરવામાં આવે છે.
- વધારે ગંભીર પ્રકાર ના વી.યુ.આર ની સારવાર
- જ્યારે વધારે માત્રામાં પેશાબ ઊંધી તરફ જતો હોય અને તેને કારણે મુત્રવાહિની અને કિડની પહોળી થઈ ફૂલી ગયાં હોય તેવા સંજોગોમાં ઓપરેશન જરૂરી હોય છે.
- ઓપરેશન વગર આ તકલીફ મટી જતી નથી.
- આ ઓપરેશન નો હેતુ મુત્રવાહિની અને મૂત્રાશય વચ્ચે વાલ્વ જેવી વ્યવસ્થા ગોઠવાઈ જાઇ અને પેશાબ ઉંધી તરફ મુત્રવાહિની મા જતો અટકી જાઇ તે હોય છે.
- જે બાળકોમાં પેશાબ વધારે માત્રામાં ઊંધી તરફ જતો હોય ત્યારે જો ઓપરેશન યોગ્ય સમયે ન કરવામાં આવે તો કિડનીને હંમેશાં માટે નુકસાન થઈ શકે છે
- આ અત્યંત નાજુક એવું ઓપરેશન પીડીયાટ્રીક સર્જન અથવા યુરોલોજિસ્ટ દ્વારા કરવામાં આવે છે.
- મૂત્રમાર્ગમાં ચેપ ના બાળકો એ ડોક્ટર નો તાત્કાલિક સંપર્ક ક્યારે કરવો જોઈએ?
- નીચે મુજબ ની તકલીફો માં મૂત્રમાર્ગ ના ચેપ ના બાળકો એ ડોક્ટર નો તાત્કાલિક સંપર્ક કરવો:-
- તાવ આવવો, ઠંડી લાગવી, પેશાબમાં બળતરા થવી, પેડુમાં દુખાવો થવો.
- પેશાબમાં દુર્ગંધ આવવી અથવા પેશાબ માં લોહી પડવું.
- ઉલ્ટી ઉબકા ને કારણે દવા લેવા માં તકલીફ થવી કે શરીર માં પ્રવાહી ઘટી જવું.
- ચિડીયાપણુ, ખોરાકમાં અરુચિ અને બાળક સતત માંદુ રહેવું.
- (source-vikaspaedia only awareness purpose)