F.Y. – ANM -COMMUNITY HEALTH NURSING UNIT – 1 CONCEPT OF HEALTH-UPLOAD
યુનિટ – 1
કન્સેપ્ટ ઓફ હેલ્થ

મુખ્ય હેતુ
- આ યુનીટના અંતે તાલીમાર્થીઓ આરોગ્ય વિશેનો ખ્યાલ, તેના પાસાઓ અને આરોગ્ય ને અસર કરતા પરિબળો વિશે ખ્યાલ મેળવી, પ્રાઈમરી હેલ્થ કેર વિશે નોલેજ મેળવી શકશે.
ગૌણ હેતુ :- આ યુનિટના અંતે તાલીમાર્થીઓ.
- આરોગ્ય વિશેનો અભિગમ જાણી શકશે.
- આરોગ્યના પાસાઓ સમજી શકશે.
- આરોગ્યને અસર કરતા પરિબળો વર્ણવી શકશે.
- પ્રાઈમરી હેલ્થ કેરનો અભિગમ સમજી શકશે.
ઇન્ટ્રોડક્શન

- કોમ્યુનીટી હેલ્થનું અસ્તિત્વ સમગ્ર વિશ્વમાં છે. તેમાં સાંસ્કૃતીક ફેરફારો, ઉધોગીકરણ, ન્યુકિલયર અને સાયન્ટીફીક શોધોની અસર જણાય પરંતુ તેનો સંબધ મોટા ભાગે તબીબી ક્ષેત્રે થાય છે. રોગોનું નિદાન અને તેની સારવાર પણ થાય છે પરંતુ સારૂ પોષણ, વાતાવરણ તેમજ ઉપલબ્ધ સેવાઓની સાથે લોકોના આયુષ્યમાં વધારો થયો છે પરંતુ કેટલીક નવી સમસ્યાઓ જેવી કે વુદ્ધ લોકોની સાર-સંભાળ તેમજ ગીચ-વસ્તી જેવી સમસ્યાઓ ઉપ્લબ્ધ છે.
- ભારતમાં કોમ્યુનીટી હેલ્થ નર્સિંગની શરૂઆત માતાની પ્રસુતી વખતે ઉદભવતી ભયજનક પરિસ્થિતિ દ્વારા થઈ છે. ભારત વિશાળ દેશ હોવાથી તેમાં વિવિધ ધર્મ, જ્ઞાતી, રિત-રીવાજ જોવા મળે છે. તેની સંસ્કૃતિનો વારસો ખુબ પ્રચલિત છે. કેટલાક રિત-રીવાજ આધુનિક સમાજમાં પણ જોવા મળે છે. ભુતકાળમાં અન ટ્રેઈન દાયણ દ્વારા સુવાવડ કરવામાં આવતી હતી જે માતાઓ માટે જોખમી હતી કારણ કે પ્રસુતીની સારવાર બેદરકારી પુર્વક કરવામાં આવતી.
- ૧૯ મી સદીમાં પશ્ચિમમાંથી આવેલા ડોક્ટર ઈડા સોફીયા સ્કડર જેઓએ જુની પ્રેક્ટીસ જોઈને દાયણ ટ્રેનીંગ આપવા ઉત્સુક થયા પણ આ કાર્ય એટલું સરળ ન હતું.
- ઈ.સ.૧૯૮૬ માં અમ્રુતસરમાં દાયણોને ટ્રેનીંગ આપવાનું વિચાર્યું, દાયણોને રોકડ રકમ પ્રોત્સાહીત રૂપે આપી તેમને નગરપાલીકામાંથી સહાય મળતી અને સહકાર મળતો અને દાયણ સલામત સુવાવડ કરવામાં મદદ કરતી. જે દાયણ સલામતી રાખી સુવાવડ કરાવે તેને સુવાવડ દીઠ ૧ રૂપીયો આપવામાં આવતો જે દાયણ તાલીમ પુરી કરી પ્રેક્ટીસ કરવા માટે તૈયાર થાય તેને સર્ટીફીકેટ આપવામાં આવતુ. આવા પ્રયત્ન દેશમાં દરેક જગ્યાએ શરૂ થયા અને નાણાકીય ફંડ ભેગુ કરવામાં આવ્યું.
- ૧૯૨૧ માં ઈંગ્લેંડથી આવેલી લેડી રીડીંગ નામની નર્સ માતાને અપાતી સેવાઓમાં સુધારો લાવવા માટે ભારતમાં આવી. તેમના અનેક પ્રયત્નથી ૧૯૨૬ માં જુની દિલ્હીમાં હેલ્થ સ્કુલની સ્થાપનાની શરૂઆત થઈ અને તેનુ નામ “લેડી રીડીંગ હેલ્થ સ્કુલ” રાખવામાં આવ્યુ અને ત્યાં લેડી હેલ્થ વિઝીટરની તાલીમ આપવામાં આવી.
- ૧૯૫૧ માં એ.એન.એમ કોર્સ સેન્ટમેરી હોસ્પિટલ તરન તારન, પંજાબમાં શરૂ થયો. લેડી હેલ્થ વીઝીટરનો અઢી વર્ષનો કોર્સ દિલ્હીમાં શરૂ થયો.
- ૧૯૫૬ માં ઈન્ડીયન નર્સિંગ કાઉન્સીલે કોમ્યુનીટી હેલ્થ નર્સિંગને પબ્લીક હેલ્થ નર્સિંગ નામ આપવાની ભલામણ કરી.
- ભારત વિશાળ દેશ છે અને તેમાં લોકોને દરેક આરોગ્ય સમસ્યાઓ નો સામનો કરવો પડે છે. જે એવી સમસ્યા છે કે તેને અટકાવી શકાય નહી, આરોગ્ય સમસ્યા અટકાવવા માટે અને આરોગ્ય સેવાઓ આપવા માટે વિવિધ દ્રષ્ટીકોણની જરૂર છે. તેથી જ આરોગ્ય કાર્યકરે આરોગ્યની સંભાળનો ખ્યાલ રાખવો અને આરોગ્ય સંભાળ વિશે જાણવું ખુબ જ જરૂરી છે. આરોગ્ય
સંભાળ, માંદાને સાજા કરવા તે એક સતત ચાલતી પ્રકીયા છે.
વ્યાખ્યાઓ
1) કોમ્યુનીટી
- ચોક્કસ ભૌગોલીક વિસ્તારમાં રહેતા વિવિધ ધર્મના, વિવિધ માન્યતાઓ ધરાવતા, મુલ્યો, ધ્યેયો અને રિત-રીવાજો વાળા સ્ત્રી-પુરૂષો અને બાળકોનો સમુહ. જેમા તમામ તંદુરસ્ત કે માંદગીવાળા, શ્રીમંત કે ગરીબ, તમામનો સમાવેશ કોમ્યુનીટી અથવા સમુદાયમાં થાય છે.
2) કોમ્યુનીટી હેલ્થ
- કોમ્યુનીટી હેલ્થનો અર્થ વિશાળ થાય છે. તંદુરસ્તીમાં વધારો કરવો, તંદુરસ્તી જાળવવી, રોગો થતા અટકાવવા. કોમ્યુનીટીના દ્રષ્ટીકોણથી આયોજીત તમામ પ્રયત્ન એટલે કોમ્યુનીટી હેલ્થ.
3) નર્સિંગ
- નર્સિંગ એ ચોક્ક્સ કાર્ય છે. વ્યક્તિ બિમાર હોય કે સ્વસ્થ હોય, આરોગ્યને અસર કરતી પરિસ્થિતિને ધ્યાનમાં રાખીને તેની મુળ પરિસ્થિતિ માટે તેમજ શાંતીપુર્વક મૃત્યુ પ્રાપ્ત કરે તે હેતુથી નર્સ પુરા જ્ઞાન, કુશળતા અને આવડત દ્વારા જરૂરી સારવાર આપે તેમજ સેવાઓ આપે અને જાતે નિર્ણય લે તેને નર્સિંગ કહેવાય છે.
4) કોમ્યુનીટી હેલ્થ નર્સિંગ
- કોમ્યુનીટી હેલ્થ નર્સિંગ તે નર્સિંગ અને કોમ્યુનીટીનું સહયોગીકરણ છે. જે લોકોનું આરોગ્ય જાળવવા માટે અને આરોગ્યનું સ્તર ઉચું લાવવા માટે આપવામાં આવે છે.
હેલ્થ એન્ડ ઇટ્સ ચેન્જીંગ કન્સેપ્ટ (આરોગ્ય અને તેનો બદલાતો અભિગમ)
આરોગ્યની વ્યાખ્યા
- વિશ્વ આરોગ્ય સંસ્થા (WHO) મુજબ, જ્યારે વ્યક્તિ શારિરિક,માનસિક, સામાજીક અને આધ્યાત્મીક રીતે સ્વસ્થ હોય અને કોઈ પણ પ્રકારના રોગ કે શારિરિક ખોડખાંપણ ધરાવતા ના હોય તેને તંદુરસ્ત વ્યક્તિ કહેવાય. જે આર્થિક રીતે ઉપાર્જન કરવા સક્ષમ હોય.
આરોગ્ય વિષયક તત્વચિંતન
- આરોગ્ય એ વ્યક્તિનો મુળભુત અધિકાર છે.
- આરોગ્ય સંકલિત અભિગમ છે.
- શ્રેષ્ઠ જીવન જીવવાવમાટે તંદુરસ્ત રહેવુ જરૂરી છે.
- માનવ વિકાસ માટે આરોગ્ય મહત્વનું પરિબળ છે.
- ગુણવત્તા સભર જીવન જીવવા માટે આરોગ્યનો અભિગમ એ કેન્દ્રિત અભિગમ છે.
- આરોગ્યની જવાબદારી એ વ્યક્તિગત, રાજ્યની તેમજ દેશની સંયુક્ત જવાબદારી છે.
- આરોગ્ય અને તેની જાળવણી કરવી એ મહત્વનું સામાજિક રોકાણ છે.
- આરોગ્ય જાળવણી એ સમગ્ર વિશ્વનો સામાજીક હેતુ છે.
કન્સેપ્ટ ઓફ હેલ્થ (આરોગ્ય વિષયક અભિગમ)
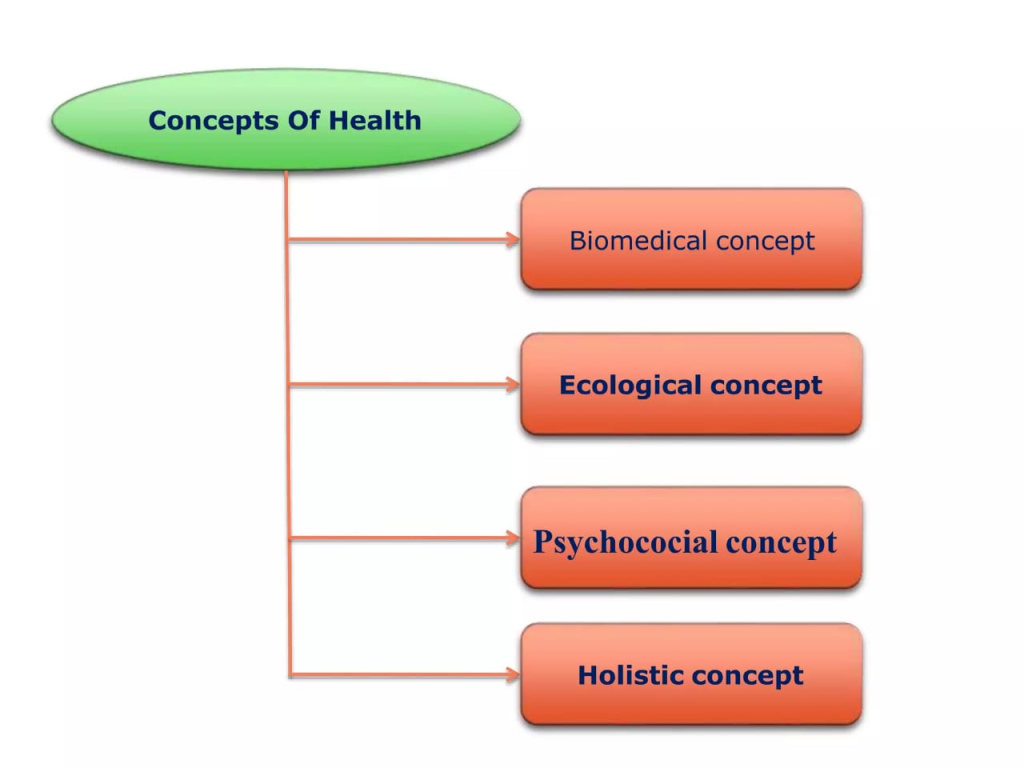
1.બાયો મેડિકલ કન્સેપ્ટ (જૈવિક અભિગમ)
- “રોગોથી મુક્તિ “
- આરોગ્ય વિશેનો આ અભિગમ સુક્ષ્મજીવ વાહકના સિધ્ધાંત પર આધારિત છે.
- આ અભિગમ પ્રમાણે માનવશરીર એક મશીન છે. અને રોગ થવા એ મશીનની નિષ્ફળતા છે, અને સારવારનો અર્થ થાય મશીનને રીપેર કરવુ.
- વ્યક્તિનાં આરોગ્ય પર વાતાવરણીય, સામાજિક, સાંસ્કૃતિક પરિબળોની અસર થાય છે. એવું આ અભિગમમાં નકારવામાં આવે છે. જેથી આ અભિગમ પ્રચલિત નથી.
- સુક્ષ્મ જીવાણું →(પ્રવેશ)→માનવ શરીર →(કારણ)→માંદગી
2.ઇકોલોજીકલ કન્સેપ્ટ (પારિસ્થિતીક અભિગમ)
- આ અભિગમ વ્યક્તિના આરોગ્ય અને વાતાવરણ આ બંને વચ્ચેના સમતોલન પર ભાર મુકે છે. તેમજ શરીરમાં અસંતુલન થવાથી રોગ થાય છે એવુ દર્શાવે છે.
- આ અભિગમ પ્રમાણે અસ્વસ્થતા એ માનવ શરીરમાં થતી ખામી છે.
- આ અભિગમમાં રોગોના બીજા કારણોને પણ મહત્વ આપવામાં આવે છે.
3.સાયકો સોશિયલ કન્સેપ્ટ (મનોસામાજીક અભિગમ)
- આ અભિગમ અનુસાર સામાજીક વિજ્ઞાન જણાવે છે કે આરોગ્ય એ માત્ર જૈવિક સમસ્યા નથી પરંતુ તેના પર સામાજીક, માનસિક, આર્થિક અને સાંસ્કૃતિક પરિબળોની પણ અસર થાય છે.
- આ રીતે આ અભિગમ અનુસાર આરોગ્ય એ જૈવિક અને સામાજિક બંને મુદ્દા છે તેના પર ભાર મુકે છે.
4.કો-ઓર્ડીનેટિંગ કન્સેપ્ટ (સંકલિત અભિગમ)
- આ અભિગમમાં ઉપરના તમામ અભિગમનો સમાવેશ થાય છે.
- આરોગ્યમાં સુધારો લાવવા માટે પ્રાચીન અને આધુનિક એમ બંને અભિગમનો સમાવેશ થાય છે.
- આ અભિગમ અનુસાર આરોગ્ય અને સમાજના જુદા જુદા વિભાગો વચ્ચે મહત્વનો સંબંધ છે.
5.કન્સેપ્ટ ઓફ વેલ બીઇંગ (સ્વાસ્થ્ય અભિગમ)
- આ અભિગમ એ ડબલ્યુ.એચ.ઓ એ આપેલ વ્યાખ્યા પર આધારિત છે.
- જો કે આ અભિગમ વેલ-બીઈંગ કે વેલફેર તે ચોકસાઈથી સ્પષ્ટ નથી કરતુ, પરંતુ ગુણવત્તા સભર જીવન માટે અને આરોગ્યની બાબતમાં સુધારો લાવવા પર ચોક્કસ ભાર મુકે છે.
- સ્ટાન્ડર્ડ ઓફ લાઈફનો અર્થ થાય છે જીવન ધોરણ જેમાં ઘણા બધા પાસાનો સમાવેશ થાય છે.
- જેમ કે શિક્ષણ, વ્યવ્સાય, ખોરાક, કપડાં, રહેઠાણ, માનવ અધિકાર અને સામાજિક રક્ષણનો સમાવેશ થાય છે.
- આ તમામ પરિબળો વ્યક્તિના આરોગ્ય પર અસર કરે છે.
- આ રીતે ઉપર મુજબ આરોગ્યના અભિગમ દર્શાવવામાં આવે છે.
ડાયમેન્શન ઓફ હેલ્થ (આરોગ્યના પાસાઓ)

- આરોગ્ય એ બહુપરીમાણીય વિષય છે. જેવી રીતે આરોગ્યની વ્યાખ્યા અને અભિગમમાં વિવિધતા છે. એ જ રીતે પાસાઓમાં પણ વિવિધતા જોવા મળે છે. કોમ્યુનીટી હેલ્થ નર્સ તરીકે આરોગ્યના પાસાઓનું જ્ઞાન હોવુ જરૂરી છે.
- જે નીચે પ્રમાણે છે.
1.ફિઝિકલ ડાયમેન્શન (શારીરિક પાસું)
- શારીરિક પાસાનો અર્થ થાય છે ” શરીરનું સંપુર્ણ કાર્ય “ જેમાં શરીરના દરેક કોષો અને અવયવ સુમેળતાથી કાર્ય કરતા હોય અને મહત્તમ કાર્ય કરવાની શક્તિ ધરાવતા હોય.
- વ્યક્તિને શારીરિક તંદુરસ્તી, કસરત, પોષણયુક્ત આહાર, સંપુર્ણ આરામ, ઉંઘ અને વ્યસન મુક્તિથી પ્રાપ્ત થાય છે.
- યોગ્ય શારિરિક તંદુરસ્તી જાળવવા માટે સલામતીના પગલાં લેવા અને સમયાંતરે શારીરિક તપાસ જરૂરી છે.
શારિરિક સ્વાસ્થ્યના લક્ષણો
- સુદ્રઢ શરીર
- સ્વસ્થ શરીર
- સારી ભુખ લાગવી
- શાંત નિંદ્રા
- મેદસ્વિતા પણું ના હોવુ
- સારી ઉત્સર્ગ ક્રિયા
2.મેન્ટલ ડાયમેન્શન (માનસિક પાસું)
- માનસિક પાસાનો અર્થ થાય છે શરીર અને મન વચ્ચેનું સંતુલન.
- પહેલા શરીર અને મનને અલગ-અલગ ગણવામાં આવતા પરંતુ આ બંને સંકલિત છે.
- શારીરિક અસમતોલન માનસિક બિમારી લાવી શકે અને વ્યક્તિ માનસિક રીતે સ્વસ્થ ના હોય તો તેને શારિરિક બિમારી થઈ શકે છે.
3.સોશિયલ ડાયમેન્શન (સામાજીક માપદંડ)
- વ્યક્તિ જે સમાજમાં કામ કરે છે.
- તે દરેક જગ્યાએ દરેક વ્યક્તિ સાથે સુમેળભર્યા સંબંધો હોય તો તે વ્યક્તિ સામાજિક રીતે તંદુરસ્ત ગણાય.
- સામાજિક તંદુરસ્તીનો અર્થ થાય છે હકારાત્મક વાતાવરણ.
સામાજીક પાસામાં નીચેની બાબતોનો સમાવેશ થાય છે.
- કોમ્યુનીકેશન
- સમાનતા
- ગાઢ પરિચયતા
- આદરભાવ
- સામાજીક કાર્ય
4.સ્પીરીચ્યુઅલ ડાયમેન્શન (આધ્યાત્મિક પાસુ)
- આધ્યાત્મિક્તા એ આરોગ્યના પાસાઓમાં મહત્વનું પાસુ છે.
- આધ્યાત્મિકતા એ વ્યક્તિને તેના જીવવાના ધ્યેયો પ્રાપ્ત કરવામાં મદદરૂપ થાય છે.
- જ્યારે આરોગ્ય કર્મચારી દર્દીને સારવાર આપે ત્યારે આધ્યાત્મિક માપદંડને અવગણી ના શકાય.
5.વોકેશનલ ડાયમેન્શન (વ્યવસાયિક પાસુ)
- આવક અને વ્યવસાય એ માનવજીવનનાં અગત્યના પાસા છે.
- વ્યક્તિની શારીરિક અને માનસિક તંદુરસ્તી માટે વ્યવસાયિક નિવૃત્તિ વગેરે આરોગ્ય માટેના જવાબદાર પરીબળો છે.
- અપુરતી સવલતો અને નાણાનો અભાવ, વ્યક્તિ, કુટુંબ અને સમાજની વ્યવસ્થા ખોરવે છે.
આ સિવાય વધારાના આરોગ્ય પાસાઓ પણ છે. જે નીચે મુજબ છે.
- સાંસ્કૃતિક પાસાઓ
- ભાવાત્મક પાસાઓ
- પારિસ્થિતિક પાસાઓ
- આર્થિક પાસાઓ
- શૈક્ષણીક પાસાઓ
- તત્વચિંતિત પાસાઓ
- નિવારક પાસાઓ
- ઉપચારાત્મક પાસાઓ
આમ ઉપર મુજબના આરોગ્યના પાસાઓનો સમાવેશ થાય છે.
ડીટર્મિનન્સ ઓફ હેલ્થ (આરોગ્યના નિર્ધારક)
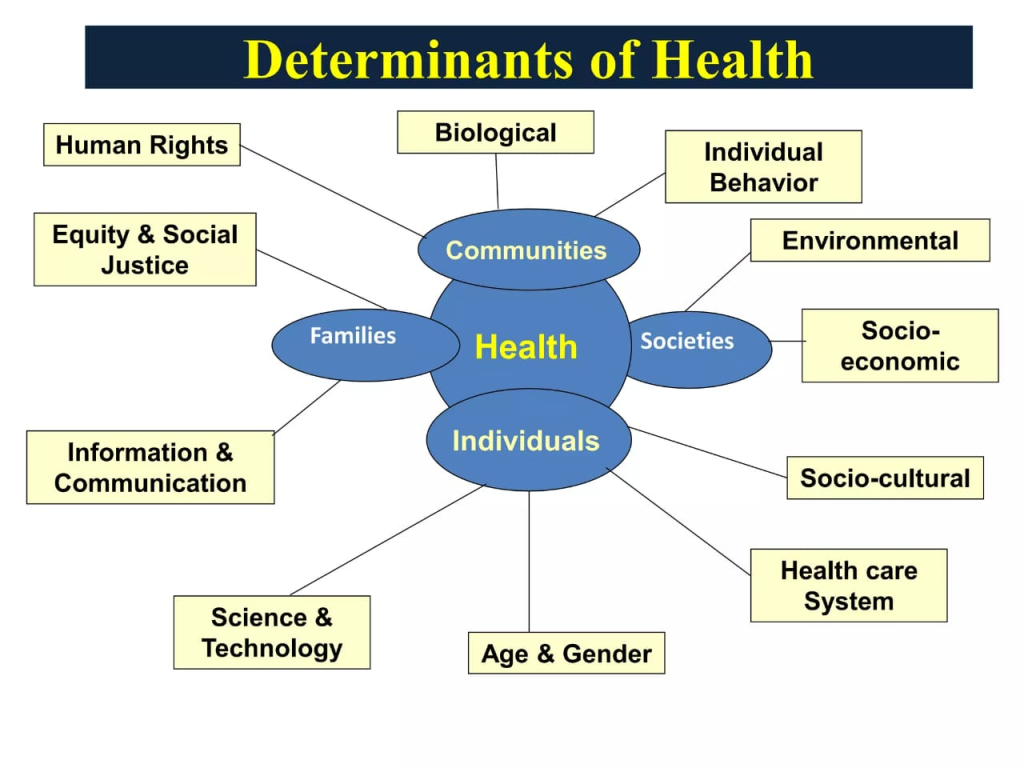
- આરોગ્યની વ્યાખ્યા પરથી ખ્યાલ આવે છે કે આરોગ્ય એ બહુપરિમાણીક વિષય છે.
- જેના પર વિવિધ પરીબળોની અસર થાય છે.
- જેવા કે શારીરિક,માનસિક, આધ્યાત્મિક વગેરે.
- આ સિવાય બીજા પણ પરીબળ છે જે આરોગ્ય નિર્ધારીત કરે છે.
- જેવા કે વર્તન શૈલી, રાજકીય તંત્ર, જૈવિક પરિસ્થિતિ વગેરે.
1.એન્વાયરમેન્ટલ ડીટર્મિનન્સ (વાતાવરણીય નિર્ધારક)
- વ્યક્તિ, સમાજ, અને કુટુંબ પર વાતાવરણની સીધી અસર થાય છે.
- આંતરિક, બાહ્ય, શારીરિક, માનસિક, સામાજિક, આરોગ્ય પર અસર કરે છે.
- હાલમાં વાતાવરણીય પ્રદુષણ દુર કરવા માટે પ્રયત્નો કરવા ફ્લોરેન્સ નાઈટીંગલે પણ વ્યક્તિના આરોગ્ય માટે વાતાવરણને મહત્વ આપ્યું છે.
- હવા, પાણી, રહેઠાણ, વગેરે જીવનની ગુણવત્તા પર અસર કરે છે.
2.પોલિટિકલ સિસ્ટમ (રાજકીય તંત્ર)
- આપણે જે સમાજમાં રહીયે છીએ ત્યાનું રાજકીય તંત્ર તે સમાજને અસર કરે છે.
- મજબુત રાજકીય તંત્ર વગર કોઈ પણ રાષ્ટ્રીય આરોગ્ય કાર્યક્રમ કે સર્વિસનું અમલીકરણ શક્ય નથી.
- સારી આરોગ્ય સેવા માટે યુનિયન અને સ્ટેટ ગવર્મેન્ટ વચ્ચે સંકલન જરૂરી છે.
- સામાજિક, રાજકીય પરિસ્થિતિ, વાતાવરણ, આવક, કાયદા વગેરે આરોગ્ય સાથે સંબંધ ધરાવે છે.
3.બાયોલોજીકલ ડિટર્મિનન્સ (જૈવિક નિર્ધારક)
- વ્યક્તિના શારિરિક અને માનસિક આરોગ્ય માટે વારસાગત અને રંગસુત્રીય બંધારણ પણ જવાબદાર છે.
- વ્યક્તિને વારસામાં મળેલ ગુણ અને લક્ષણો બદલી શકાતા નથી.
- દા.ત. મંદબુધ્ધી, રંગસુત્રીય ખામી, અપંગતા વગેરે જૈવિક પરિબળો છે.
- આરોગ્ય કાર્યકર તરીકે એ.એન.એમ ની જવાબદારી બને છે કે યોગ્ય આનુવાંશીક સંપરામર્શ (જીનેટિક કાઉન્સેલિંગ) કરીને યોગ્ય સલાહ આપવી.
- ક્યારેક જરૂર પડયે એમ.ટી.પી સારવારની પણ જરૂર પડે છે.
4.બિહેવીયરલ ડીટર્મિનન્સ (વર્તણુકલક્ષી નિર્ધારક)
- આરોગ્ય એ વ્યક્તિની જીવનશૈલીનો અરીસો છે.
- ખરાબ આદત એ વ્યક્તિના આરોગ્ય પર અસર કરે છે.
- જોખમભર્યું વર્તન અને આરોગ્યમાં બેદરકારી તેમજ ખોટી માન્યતા લોકોને રોગ પ્રત્યે દોરી જાય છે.
- દા.ત. ધુમ્રપાનની આદત, નિયમિત કસરતનો અભાવ, અનિંદ્રા, અપુરતુ કે વધુ પડતુ પોષણ, વાહન ચલાવતી વખતે સીટ બેલ્ટ કે હેલ્મેટનો ઉપયોગ ના કરવો, અનિયમીત જીવનશૈલી વગેરે આરોગ્ય પર અસર કરે છે.
5.સોશિયો ઇકોનોમિક ડીટર્મિનન્સ (સામાજિક આર્થિક નિર્ધારક)
- કોઈપણ રાષ્ટ્રના આરોગ્ય સ્તર પર સામાજિક આર્થિક પરિસ્થિતિ અસર કરે છે.
- શિક્ષણ, વ્યવ્સાય, તક, રહેઠાણ, પોષણ સ્તર, માથાદીઠ આવક વગેરે આરોગ્યના સંસાધનો માટે જવાબદાર છે.
6.હેલ્થ કેર ડિલિવરી સિસ્ટમ ડીટર્મિનન્સ (આરોગ્ય સેવાતંત્ર નિર્ધારક)
- હેલ્થ કેર ડિલીવરી સિસ્ટમ એ હેલ્થનાં ફિલ્ડમાં મોટી અસર ઉભી કરે છે.
- આપણું રાષ્ટ્ર એ વિશ્વમાં વસ્તીની દ્રષ્ટીએ બીજુ સ્થાન ધરાવે છે.
- જ્યાં ગ્રાસ રૂટ લેવલે સેવા પુરી પાડવી મુશ્કેલ બને છે.
- આ ઉપરાંત આરોગ્ય સેવાની અસમાન વહેંચણી, અપુરતો માનવ સંસાધન વગેરે પરિબળો પણ ભાગ ભજવે છે.
આમ ઉપર મુજબના ડીટર્મિનન્સ જવાબદાર છે.
પ્રાયમરી હેલ્થ કેર
ઇન્ટ્રોડક્શન
- ૧૯૭૭ માં વર્લ્ડ હેલ્થ એસમ્બલીએ સહુનું આરોગ્ય માટે ચળવળ શરૂ કરવા નક્કી કર્યું.
- ૧૯૭૮ માં ૧૨ મી સપ્ટેમ્બર એ આલ્મા આટા ખાતે WHO અને યુનીસેફ ના સંયુક્ત પ્રયાસ રૂપે યોજવામાં આવેલ આંતરરાષ્ટ્રીય પરિષદમાં અગાઉના વર્ષમાં વિશ્વ આરોગ્ય સંસ્થાની 30 મી વિશ્વ આરોગ્ય પરિષદે પસાર થયેલ ઠરાવને મંજુરી આપી.
- આરોગ્ય સેવાઓના વિકાસ અર્થે કેટલાક મુળભુત પાયાના સિધ્ધાંતો સ્પષ્ટ કર્યા અને તે માટે ઘોષણા કરી કે સૌના માટે આરોગ્ય જન્મસિધ્ધ બને.
- સને ૨૦૦૦ ની સાલ સુધીમાં સહુના માટે આરોગ્ય માટે તેમાં એવું નક્કી કરવામાં આવ્યુ કે વિશ્વના તમામ નાગરીકોને એક ન્યુનતમ આરોગ્ય સ્તર પ્રાપ્ત થાય કે જે તેમને આર્થિક દ્રષ્ટી એ ઉત્પાદક અને સામાજીક દ્રષ્ટીએ જીવન જીવવા માટે ઉપયોગી થાય.
વ્યાખ્યા
- પ્રાથમિક આરોગ્ય સંભાળ તે જરૂરી આરોગ્ય સંભાળ છે. વૈજ્ઞાનીક રીતે આધારવાળી, બુદ્ધીગમ્ય હોય અને સાર્વત્રીક પ્રાપ્ય હોય છે. ઘર આંગણે અપાય તેવી તમામ પાયાની સેવાઓ આવરી લીધેલ હોય, સમાજ દ્વારા સ્વીકાર્ય હોય અને લોકભાગીદારી દ્વારા દેશ અને સમાજને પોસાય તેવી કિંમતે હોય .
કમ્પોનન્ટસ અથવા એલિમેન્ટ્સ (આવશ્યક ઘટકો)
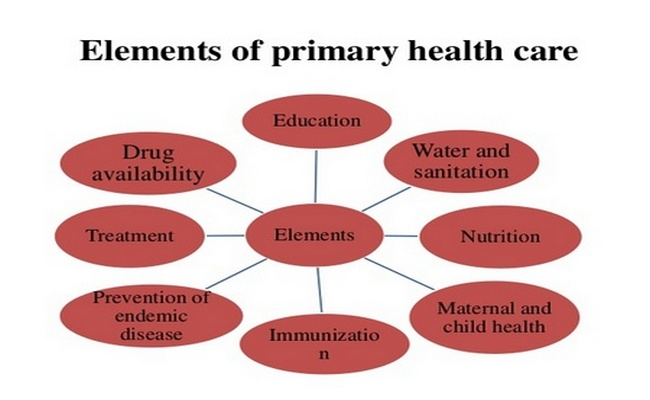
- ફળદાયક પ્રાથમિક આરોગ્ય સંભાળના વિકાસ માટે નીચે જણાવેલ ઘટકો એટલે કે અંગભુત ઘટકોનું સંકલીત રીતે અમલ કરવુ જરૂરી છે.
1.હેલ્થ એજ્યુકેશન
- આરોગ્યના પ્રશ્નો તથા કોઈપણ સમસ્યાઓ, તેમના પ્રતિકાર અને નિયંત્રણ અંગેનું જ્ઞાન આપવા શિક્ષણ આપવુ . દા.ત. ડાયેરીયા, મેલેરીયા વિશે હેલ્થ એજ્યુકેશન આપવુ.
2.ન્યુટ્રીશન
- અન્ન, ખાધ્ય પદાર્થોનો પુરવઠો વધારવા અને પોષણ સ્તર વધારવા ખાસ પગલાં લેવા. ક્યો ખોરાક કેવી રીતે બનાવવો ક્યા ખોરાકમાંથી કેટલું પોષણ મળે છે. પોષણ યુક્ત ખોરાક માટે આંગણવાડી અને મધ્યાહન ભોજનનો લાભ લેવા લોકોને સમજાવવા તેના લાભાર્થીની યાદી બનાવવા અને પોષણ યુક્ત આહાર પ્રાપ્ત કરવા સમજાવવુ.
3.વોટર & સેનીટેશન
- સુરક્ષીત પીવાના પાણીનો પુરવઠો અને સ્વચ્છતા દા.ત – પીવાનું પાણી ગાળીને વાપરવું. રોગ ચાળા દરમ્યાન પાણી ઉકાળીને પીવુ, પાણીનું ક્લોરીનેશન કરાવવુ, ઘર વપરાશ ના પાણીનો યોગ્ય નિકાલ કરવો તેમજ ઘરની આજુ- બાજુ ખાબોચીયા ભરાઈ ન રહે તેનું ધ્યાન રાખવુ.
4.મેટરનલ & ચાઈલ્ડ હેલ્થ સર્વિસિસ
- એમ.સી.એચ સેવાઓ ઉપર ભાર મુકવો જેમાં માતા અને બાળક ને લગતી સેવાઓ પુરી પાડવી.
5.ઇમ્યુનાઈઝેશન
- રસી નિયંત્રીત રોગ માટે રસીકરણ પર ભાર મુકવો અને તે અંગે આરોગ્ય શિક્ષણ આપવુ.
6.કોમ્યુનિકેબલ રોગોનો અને નોન- કોમ્યુનિકેબલ ડીસીઝનો અટકાવ
- કોમ્યુનિકેબલ ડીસીઝ વિશે માહીતી આપી તેના નિયંત્રણ માટે શું પગલાંઓ લઇ શકાય તે સમજાવવુ, અને નોન- કોમ્યુનિકેબલ ડીસીઝની સારવાર અને નિયંત્રણ પર કાર્ય કરવું.
7.એન્ડેમીક ડીસીઝ એન્ડ એપીડેમિક ડીસીઝ
- સ્થાનીક રોગની અટકાયત અને નિયંત્રણ પર ભાર મુકવો તેની સારવાર માટે કેવા પ્રકારના પગલાં લેવા જોઇએ તેનુ એજ્યુકેશન આપવુ.
8.સારવાર
- સામાન્ય રોગો અને સામાન્ય ઈજાઓની સારવાર કરવી તથા સલાહ આપવી.
9.દવાઓની પ્રાપ્તિ
- જરૂરી દવાઓનો પુરવઠો વધારવો અને પુરો પાડવો. દા.ત. સબસેન્ટર પર મેલેરીયાની દવા ની વધુ જરૂરીયાત હોય તો વધુ દવા આપવી.
પ્રિન્સિપલ ઓફ પ્રાઈમરી હેલ્થ કેર ( પ્રાથમિક આરોગ્ય સંભાળના સિધ્ધાંતો)
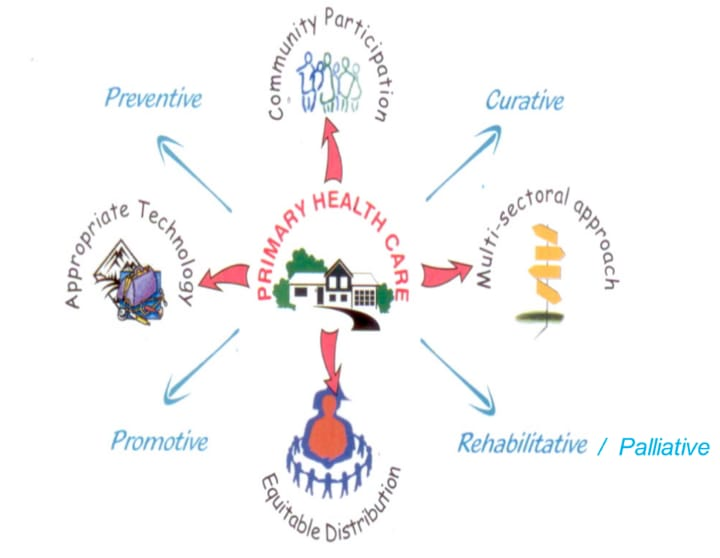
1.ઈક્વિટેબલ ડિસ્ટ્રીબ્યુશન (સામાન્ય ધોરણે વહેચણી)
- મોટાભાગની આરોગ્ય સેવાઓ તેમજ સાધનોનો ઉપયોગ શહેરી વિસ્તાર માટે થાય છે. તેમજ તજજ્ઞો પણ શહેરી વિસ્તારમાં ઉપલબ્ધ હોય છે.
- આ સામાજિક અસમાનતાને દુર કરી ગ્રામીણ વિસ્તારમાં સમાનતાના ધોરણે આરોગ્યની સેવાઓ પુરી પાડવી.
- પ્રાયમરી હેલ્થ કેર દરેક ઘર સુધી પહોંચે તેમજ કાર્યસ્થળ સુધી પહોંચવી જોઈએ.
- દરેક વ્યક્તીને એક સરખી આરોગ્ય સેવાઓ મળી રહે તેમજ દરેક વ્યક્તીને તેનો લાભ મળવો જોઈએ.
2.કોમ્યુનિટી પાર્ટિસીપેશન (લોકભાગીદારી)
- પ્રાયમરી હેલ્થ કેર એ લોકો માટે છે. તેમજ લોકો દ્વારા આપવામાં આવતી હોય છે.
- સેવાઓ પુરી પાડવાની જવાબદારી કેંદ્ર અને રાજ્યની હોવા છતાં વ્યક્તિ, કુંટુંબ અને સમુદાયનો સમાવેશ કરવો ખુબ જ જરૂરી છે.
- આરોગ્ય સેવાના અમલ માટે તેમજ આયોજન અને જાળવણી માટે સમુદાયનો ઉપયોગ કરવો તે જરૂરી છે.
- દા.ત. કોઈ પણ ગામમાં રસીકરણ કાર્યક્રમ કરવાનો હોય તો તેમના આયોજન માટે ટ્રેઈન દાયણો, બ્લોક હેલ્થ વિઝીટર, આંગણવાડી વર્કર, આશા વગેરે સેવાઓ પુરી પાડી શકે છે. કારણ કે તેઓ લોક સમુદાયમાંથી ચુંટાયેલા હોય છે.
3.ઇન્ટરસેકટર કોર્ડીનેશન એપ્રોચ (જુદા જુદા ખાતાઓ વચ્ચે તેમજ એક ખાતામાં જુદા જુદા વિભાગોનું સંકલન)
- સમુદાયના વિકાસ માટે જરૂર મુજબ સંબંધીત ખાતાઓનું આરોગ્ય ખાતા સાથે સહકાર લેવો જેમ કે ખેતીવાડી, પશુપાલન, શિક્ષણ, રહેઠાણ વિભાગ, પરિવહન વિભાગ વગેરે.
- દરેક વિકાસ કરતો વિભાગ સમુદાયના વિકાસ પર અસર કરે છે.
- સફળ આરોગ્ય સંભાળ માટે જુદા- જુદા ખાતાઓનો એક બીજા ખાતા સાથે સાથ સહકાર જરૂરી છે.
4.એપ્રોપ્રિયેટ ટેકનોલોજી (યોગ્ય સાધન સામગ્રીનો ઉપયોગ)
- પ્રાથમિક આરોગ્ય સંભાળ આપવા માટે જરૂરી સાધન-સામગ્રીનો યોગ્ય ઉપયોગ વૈજ્ઞાનીક ઢબે કરવો જોઈએ.
- કોમ્યુનીટીમાં જે સાધન-સામગ્રી ઉપ્લબ્ધ હોય તે સાધન-સામગ્રીનો યોગ્ય ઉપયોગ કરવો.
- નવી ટેકનોલોજીનો ઉપયોગ કરવો જુની ટેકનોલોજી ને રદ કરવી.
- લોકોનું આરોગ્ય લોકો દ્વારા, લોકોના હાથમાં મુકવું અને જરૂરી સાધન સામગ્રી તેમજ ટેકનોલોજીમાં ફેરફાર લાવી લોકોની જરૂરીયાત પુરી પાડવી.
5.પ્રોબ્લેમ સોલ્વિંગ (સમસ્યાનું નિરાકરણ)
- આરોગ્ય સંભાળના અટકાવ માટે ત્રણ સ્તરના પ્રિવેન્શન ધ્યાનમાં રખાય છે. જે નીચે મુજબ છે.
અ. પ્રાયમરી પ્રિવેન્શન :-
- આરોગ્યમાં વધારો કરવો.
બ.સેકન્ડરી પ્રિવેન્શન :-
- વહેલી તકે કેસની ઓળખ નિદાન અને સારવાર
ક. ટર્સરી પ્રિવેન્શન :-
- ખોડખાંપણ થતી નિવારવી, અને રીહેબીલીટેશન સેવાઓ પુરી પાડવી.
મહત્વ
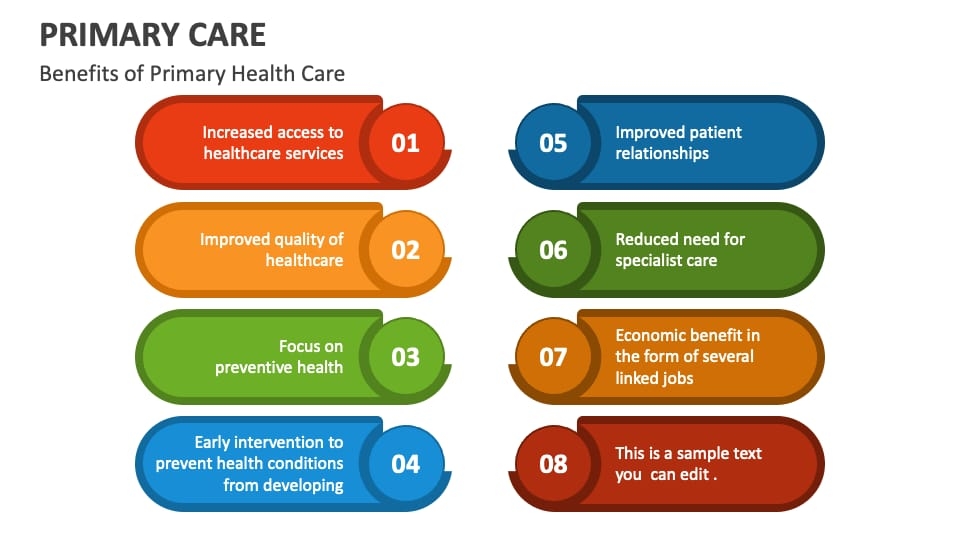
1.પ્રોફેશનલ મેડીકલ કેર
- પ્રાથમિક આરોગ્ય સંભાળ દ્વારા વ્યવસાયીક મેડીકલ સેવા સારવાર ઉપલબ્ધ કરી વ્યક્તિ, કુટુંબ અને સમાજને પહોંચાડવામાં આવે છે કે જે છેવાડાના વિસ્તાર સુધી પ્રાપ્ય હોય.
2.પ્રોવાઈડ કન્ટીન્યુઇગ ઓફ કેર
- સમુદાયમાં સતત સારવારનું સાતત્ય જળવાઈ રહે તે પ્રાથમિક આરોગ્ય સંભાળનો મુખ્ય હેતુ છે. નિરંતર પ્રક્રિયા દ્વારા સમાજના આરોગ્ય સ્તરમાં વધારો કરવો.
3.મેઈન્ટેઈન ક્વોલીટી ઓફ હેલ્થ સર્વિસ
- ગુણવત્તા સભર આરોગ્ય સેવાઓ આપવી તથા તે માટે જરૂરી તાલીમ દ્વારા જ્ઞાન, કુશળતા અને આવડતમાં વધારો કરવો.
4.રીફર સ્પેશીયાલિસ્ટ હોસ્પિટલ સર્વિસીસ
- ગ્રામ્ય કક્ષાએથી એટલે કે પ્રથમ સ્તર, દ્વિતિય સ્તર, તૃતીય સ્તર, લેવલ સુધીની સ્પેશિયલ હોસ્પિટલ સંદર્ભ સેવાનો અમલ થાય છે.
5.ગાઈડ ધ પેશન્ટ
- સમુદાયમાં જે વ્યક્તિ બિમાર છે તેને યોગ્ય માર્ગદર્શન દ્વારા બિમારીમાંથી મુક્ત કરી તેમજ સેવાઓની ઉપલબ્ધી, દવા, સેવાના સ્થળ વિશે માર્ગદર્શન આપવું અને સરકારશ્રી તરફથી મળતા લાભ, યોજના અને આરોગ્ય કાર્યક્રમ વિશે માર્ગદર્શન આપવુ.
6.પ્રોવાઈડ બેસ્ટ સોશીયલ સર્વિસીસ
- સમાજમાં આદર્શ આરોગ્ય સંભાળ આપવા આરોગ્ય કર્મચારી દ્વારા ઘર આંગણે દરેક ક્ષેત્રે આરોગ્ય સેવા પ્રાપ્ય હોય તેવા પ્રયત્ન કરવા.
કોમ્યુનિટી એપ્લિકેશન (પ્રાથમિક આરોગ્ય સંભાળનું સમાજના સ્તરે અમલીકરણ)
- પ્રથમિક આરોગ્ય સંભાળ આપવાનો મુખ્ય ધ્યેય લોકોનું આરોગ્ય ધોરણ ઊંચું લાવવું અને સુધારવાનું છે. “ દરેકનું આરોગ્ય” માટે ધ્યેય નક્કી કરવામાં આવ્યા
જેમાં :
- માંદગી અને મરણ ઓછુ કરવું.
- વધતી વસ્તી ઘટાડવી.
- જીવન મર્યાદામાં વધારો કરવો.
- પોષણનું ધોરણ ઊંચું લાવવું.
- આરોગ્ય સેવા આપવા માટે માનવશક્તિ પુરી પાડવી અને તેવા માધ્યમો ઊભા કરવા.
- આ ઉપરાંત અન્ય માપદંડો જેવા કે અનાજ, સાક્ષરતા વધારવી, ગરીબી રેખા નીચે લાવવી આરોગ્ય સેવાઓનું ક્ષેત્ર ઘણું વિશાળ છે. દરેક રાષ્ટ્ર અલગ-અલગ છે તેમજ લોકોની આરોગ્ય સમસ્યાઓ, જરૂરીયાત, વલણ પ્રમાણે બદલાય છે. વિશાળ મત એ છે કે આરોગ્ય સેવાઓ એકત્રીત, સ્વીકાર્ય, સામુહીક સહયોગ હોય, ઉપલબ્ધ હોય, સમાજ અને દેશને આર્થિક રીતે પરવડે તેવી કીંમતે હોવી જોઈએ.
- પ્રાથમિક આરોગ્ય સારવાર દરેક વિલેજ લેવલે ગામડાંમાં રહેતા છેવાડાના લોકો સુધી આરોગ્ય સેવાઓ મળી રહેવી જોઈએ હાલમાં, તેના માટે સબ-સેન્ટર ને હેલ્થ અને વેલનેસ સેન્ટર બનાવવામાં આવ્યા છે.
ઇન્ડિકેટર્સ ઓફ હેલ્થ
- આરોગ્ય સેવાઓની ગુણાત્મક અને જથ્થાત્મક રીતે અસર જાણવા માટે વપરાતા વિવિધ ઈન્ડીકેટરને હેલ્થ ઈન્ડીકેટર કહેવામાં આવે છે. તેની વ્યાખ્યા નીચે મુજબ છે.
વ્યાખ્યા
- ઈન્ડીકેટર પરિવર્તનશીલ સૂચક ઘટક છે કે જે ફેરફારનું પ્રમાણ જાણવામાં મદદરૂપ થાય છે.
ઈમ્પોર્ટન્સ ઓફ હેલ્થ ઇન્ડિકેટર

- આરોગ્ય સેવાઓની અસર જાણવા તેમજ લોકોનું હેલ્થ સ્ટેટસ નક્કી કરવા હેલ્થ ઇન્ડિકેટર ખુબ જ મહત્વના છે.
આ ઉપરાંત હેલ્થ ઈન્ડીકેટર નીચેની બાબતો માટે ઉપયોગી છે.
- (૧) તેના દ્વારા એક દેશના હેલ્થ સ્ટેટસ સાથે બીજા દેશના હેલ્થ સ્ટેટસને સરખાવી શકાય છે.
- (૨) તેના દ્વારા આરોગ્ય સેવાની જરૂરિયાત જાણી શકાય છે.
- (3) તેના દ્વારા આરોગ્ય સેવાઓનું મોનીટરીંગ અને ઈવાલ્યુએશન થઇ શકે છે.
- (૪) તેના દ્વારા આરોગ્ય કાર્યક્રમના હેતુઓ અને ધ્યેયો નક્કી કરી શકાય છે.
- (૫) તેના આધારે આરોગ્ય સેવાઓમાં જરૂરી સુધારા વધારા કરી શકાય છે.
હેલ્થ ઇન્ડિકેટરની લાક્ષણિકતાઓ
- આરોગ્યના સુચક સામાન્ય રીતે નીચેની લાક્ષણિકતા ધરાવતા હોવા જોઈએ.
1.ઇટ સુડ બી વેલીડ(માન્ય હોવા જોઈએ):
- હેલ્થ ઈન્ડીકેટર તે ચોક્કસ જ હોવા જોઈએ. અને તે સાચી રીતે માપેલા હોવા જોઈએ.
2.ઇટ સુડ બી રિલાયેબલ :
- એક જ સરખી સ્થિતિ ધરાવતી જુદી-જુદી વ્યક્તિઓના હેતુની માહિતી લેવામાં આવે તો તેનું પરિણામ એક જ સરખું જોવા મળે.
3.ઇટ સુડ બી સેન્સીટીવ :
- જેમ પરિસ્થિતિ બદલાય તેમ તેમાં તરત જ ફેરફાર જોવા મળે છે.
4.ઇટ સુડ બી સ્પેસિફિક :
- એક વખત તેનું મેજરમેન્ટ (માપણી) થાય ત્યાર પછી તેમાં ફેરફાર થઇ શકતો નથી. એટલે કે જે પણ આંકડાકીય માહિતી હોય તે સચોટ અને ચોક્કસ હોવી જોઈએ. હેલ્થ ઈન્ડીકેટર નીચે પ્રમાણેના હોય છે. જેનું વર્ગીકરણ નીચે પ્રમાણે કરવામાં આવ્યું છે.
ક્લાસિફિકેશન ઓફ હેલ્થ ઇન્ડિકેટર
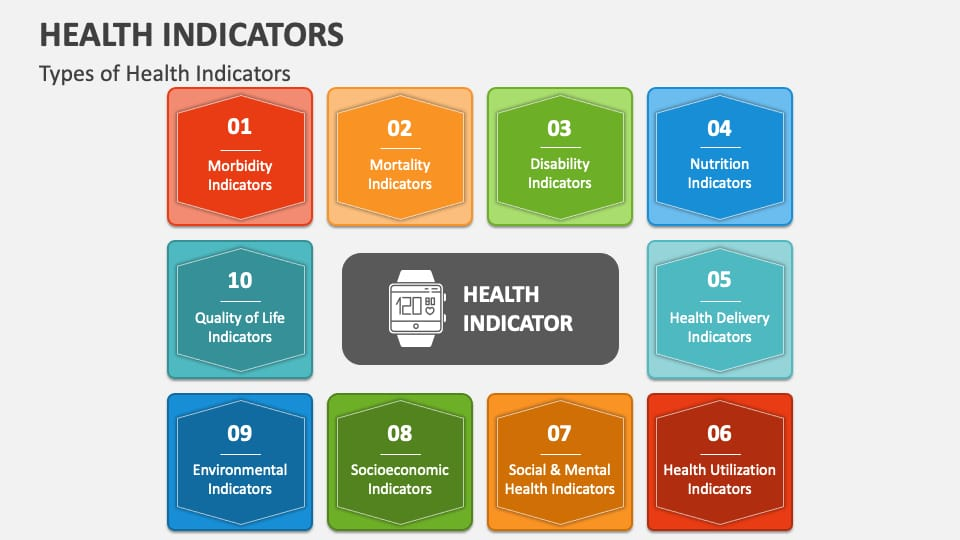
હેલ્થ ડાયમેન્શન અને ડીટર્મિનન્સના આધારે હેલ્થ ઈન્ડીકેટરને નીચે મુજબ ક્લાસીફાઈ કરવામાં આવેલ છે.
(1) મોર્ટાલીટી ઇન્ડિકેટર
(2) મોર્બીડીટી ઇન્ડિકેટર
(3) ડિસેબિલિટી ઇન્ડિકેટર
(4) ન્યુટ્રીશનલ સ્ટેટસ ઇન્ડિકેટર
(5) હેલ્થ કેર ડીલેવરી ઇન્ડિકેટર
(6) યુટિલાઇઝેશન રેટ ઇન્ડિકેટર
(7) સોશિયલ & મેન્ટલ હેલ્થ ઇન્ડિકેટર
(8) એન્વાયરમેન્ટલ ઇન્ડિકેટર
(9) સોસીયો ઇકોનોમિક ઇન્ડિકેટર
(10) હેલ્થ પોલિસી ઇન્ડિકેટર
(11) ક્વાલીટી ઓફ લાઈફ ઇન્ડિકેટર
(12) અધર ઇન્ડિકેટર
કેટલાક અગત્યના હેલ્થ ઈન્ડીકેટરની વિગતવાર ચર્ચા નીચે મુજબ છે.
1.બર્થ રેટ (જન્મદર) :
- 1000 ની અંદાજીત મધ્યવસ્તી એ 1 વર્ષમાં થયેલા જીવીત જન્મને બર્થ રેટ કહે છે.
- જન્મદર = 1 વર્ષમાં થયેલા કુલ જીવીત જન્મ x 1000/ અંદાજીત મધ્યવર્ષીય વસ્તી
- દા.ત, જન્મદર = 66 x 1000 / 3300
ઉદાહરણ
- (૧) દા.ત. એક ગામમાં એક વર્ષમાં કુલ 66 જીવિત જન્મ થયેલ છે. અને તેની અંદાજીત મધ્યવર્ષીય વસ્તી 33 છે. તો તેનો જન્મદર 20 ગણાય.
- (૨) દા.ત. એક ગામની અંદાજીત મધ્યવર્ષીય વસ્તી 5000 છે અને તે ગામમાં કુલ જીવીત જન્મ 200 છે. તો તેનો જન્મદર 40 ગણાય.
2.ક્રુડ ડેથ રેટ (મૃત્યુદર) :
- 1 વર્ષમાં 1000 ની મધ્યવર્ષીય વસ્તીએ થયેલા કુલ મૃત્યુના પ્રમાણને મૃત્યુદર કહેવામાં આવે છે.
- મૃત્યુદર = 1 વર્ષમાં થયેલા કુલ મૃત્યુ × 1000 / અંદાજીત મધ્યવર્ષીય વસ્તી
- દા.ત. એક ગામની મધ્યવર્ષીય વસ્તી 6000 છે અને 1 વર્ષમાં કુલ મૃત્યુ 90 છે. તો તેનો મૃત્યુદર 15 કહેવામાં આવે છે.
3.ઇનફન્ટ મોર્ટાલિટી રેટ (IMR) (બાળ મૃત્યુદર):
- બાળકના જન્મ પછી 1 વર્ષની અંદર કુલ જીવીત જન્મમાંથી 1000 ની વસ્તીએ કેટલા મૃત્યુ થયા છે, તે દર્શાવતા આંકને ઇનફન્ટ મોર્ટાલિટી રેટ કહે છે
- IMR = કુલ 1 વર્ષમાં 1 વર્ષ સુધીના બાળકોના મૃત્યુ x 1000 / 1 વર્ષમાં કુલ જીવિત જન્મ
- દા.ત. 1 ગામની 1000 ની વસ્તીએ 1 વર્ષમાં કુલ 250 બાળકો જન્મેલા છે. જેમાંથી ત્રણ બાળકો 1 વર્ષની અંદરના ઉંમરના મૃત્યુ પામેલ છે તો તેનો IMR 12 થાય
4.નીયોનેટલ મોર્ટાલીટી રેટ (NMR) (0 થી 28 દિવસના શિશુ મૃત્યુદર):
- બાળકના જન્મ પછી 28 દિવસની અંદર કુલ જીવીત જન્મમાંથી 1000 ની વસ્તીએ કેટલા શિશુ મૃત્યુ થયા છે , તે દર્શાવતા આંકને નીયોનેટલ મોર્ટાલીટી રેટ કહે છે
- NMR = 0 થી 28 દિવસમાં કુલ બાળકોના મૃત્યુ × 1000 / 1 વર્ષમાં કુલ જીવિત જન્મ
- દા.ત. 1 ગામમાં દર હજારની વસ્તીએ 1 વર્ષમાં 100 બાળકોના જીવિત જન્મ થયેલ છે. અને તેમાંથી 0 થી 28 દિવસનું 1 બાળક મૃત્યુ પામેલ છે. તો તેનો NMR 10 થાય
5.મેર્ટનલ મોર્ટાલીટી રેશિયો(MMR) (માતા મૃત્યુ પ્રમાણ):
- MMR એટલે કે રીપ્રોડક્ટિવ એજમાં થતા સ્ત્રીઓના મૃત્યુનું પ્રમાણ, જેમાં 1 વર્ષમાં 1 લાખ જીવિત જન્મે, પ્રેગ્નન્સીના લીધે કે એબોર્શનના લીધે કે ચાઈલ્ડ બર્થ દ્વારા અથવા તો ડિલીવરીના 42 દિવસની અંદર (એટલે કે પરપ્યુરીયમ પિરિયડમાં) થતાં માતાના મૃત્યુના પ્રમાણને MMR કહેવાય છે.
અથવા
- સગર્ભાવસ્થા કે પ્રસુતિબાદ 42 દિવસની અંદર થયેલ માતાના મૃત્યુનું પ્રમાણ
- MMR = પ્રેગ્નન્સી, એબોશન, ચાઈલ્ડબર્થ કે બર્થ પછી 42 દિવસમાં માતાનું મૃત્યુ × 100000 / એક વર્ષ માં થયેલ કુલ જન્મ (લાઇવ બર્થ)
- દા.ત, 1 ગામમાં 1000 ની વસ્તીએ કુલ 250 જન્મ થયેલા છે. જેમાં 2 માતાઓના મૃત્યુ સગર્ભાવસ્થાથી ડિલેવરી પછીના 42 દિવસની અંદર થયેલા છે. તો તેનો MMR 8 થાય.
6.પેરીનેટલ મોર્ટાલીટી રેટ (PMR):
- ટોટલ 1000 જીવિત જન્મે 28 વીકની પ્રેગનન્સીમાં ફિટસનું મૃત્યુ થાય અથવા બર્થ પછીના 7 દિવસમાં બાળકનું મૃત્યુ થાય તેને પેરીનેટલ મોર્ટાલીટી રેટ કહે છે.
અથવા
- દર 1000 જન્મે મૃત્યુદર થાય અથવા જન્મ પછી 7 દિવસમાં કે 1 વીકમાં બાળકનું મૃત્યુ થાય તેને પેરીનેટલ મોર્ટાલીટી રેટ કહેવામાં આવે છે.
- PMR = 28 વીકની પ્રેગ્નન્સીમાં ફિટલનું ડેથ કે જન્મ પછી સાત દિવસમાં બાળકનું મૃત્યુ x 1000 / કુલ જન્મ (જીવિત કે મૃત)
- દા.ત. 1 ગામમાં 1000 ની વસ્તીએ કુલ 28 Weekની પ્રેગ્નન્સીમાં ૩ ફિટલ ડેથ થયેલા છે. તેમજ જન્મ પછી 7 દિવસની અંદર 2 બાળકોના મૃત્યુ થયેલા છે અને 195 જીવીત જન્મ અને ઉપર જણાવ્યા મુજબ કુલ કમૃત જન્મ છે. તો તે ગામનો PMR 25 થાય.
7.એક્સપેક્ટેશન ઓફ લાઈફ (અંદાજીત સરેરાશ અયુષ્ય):
- કોઈ પણ દેશ કે વિસ્તારમાં વ્યક્તિનું સરેરાશ આયુષ્ય કેટલું છે તે બાબતને એક્સપેક્ટેશન ઓફ લાઈફ કહેવામાં આવે છે.
- આપણા ભારત દેશમાં ઈ.સ.૨૦૧૧ની ગણતરી મુજબ પુરૂષોમાં ૬૬.૯ વર્ષ અને સ્ત્રીઓમાં ૭૦.૦ વર્ષ સરેરાશ આયુષ્ય જાણવા મળ્યુ છે.
8.ચાઈલ્ડ મોર્ટાલિટી રેટ (C.M.R):
- બાળકના જન્મ પછી o થી ૪ વર્ષની અંદર કુલ જીવીત જન્મમાંથી 1000ની વસ્તીએ કેટલા મૃત્યુ થયા છે. તે દર્શાવતુ આંક તે ચાઈલ્ડ મોર્ટાલિટી રેટ (C.M.R) કહે છે. ચાઈલ્ડ મોર્ટાલિટી રેટ ઈ.સ.૧૯૯૮ માં હતો. ત્યાર બાદ ઈ.સ.૨૦૦૫ની સાલમાં ૧૫ જેટલો થયેલ છે.
C.M.R. શોધવાનું સુત્ર નીચે મુજબ છે.
- CMR = જે તે વર્ષના 0 થી 4 વર્ષના મૃત્યુદર × 1000 / તે વર્ષના ટોટલ લાઈવ બર્થ
9.અંડર – 5 મોર્ટાલિટી રેટ (U5MR):
- 5 વર્ષની ઉંમરના બાળકોનો મ્રુત્યુદર હેલ્થ ના લેવલ અંગેનુ પ્રમાણ જાણવા માટેનો અગત્યનો માપદંડ છે. બાળકના જન્મ પછી ૫ વર્ષની અંદર કુલ જીવીત જન્મમાંથી ૧૦૦૦ની વસ્તીએ કેટલા મ્રુત્યુ થયા છે. બાળકના જન્મ પછી ૫ વર્ષની અંદર કુલ જીવીત જન્મમાંથી ૧૦૦૦ની વસ્તી કેટલા મૃત્યુ થાય છે.તે દર્શાવતા આંકને અંડર – 5 મોર્ટાલિટી રેટ (U5MR) કહે છે.
U5MR શોધવાનું સુત્ર નીચે મુજબ છે.
- U5MR = જે તે વર્ષના પાંચ વર્ષની અંદરની ઉંમરના બાળકોના મૃત્યુદર X 1000 / તે વર્ષ ના ટોટલ નંબર ઓફ લાઈવ બર્થ
10.ડીસીઝ સ્પેસિફિક મોર્ટાલીટી રેટ (DSMR):
- ખાસ પ્રકારના રોગના કારણે થતા મૃત્યુ દરને ડીસીઝ સ્પેસિફિક મોર્ટાલીટી રેટ કહે છે.
- દા.ત. કોઇપણ દેશ કે વિસ્તારમાં જે તે વર્ષમાં ૧૦૦૦ ની વસ્તીએ કેન્સરના રોગથી થયેલા મૃત્યુઓની સંખ્યા.
11.પ્રોપર્સનલ મોર્ટાલીટી રેટ :
- કોમ્યુનિટીમાં રોગોને કારણે જે વિસ્તારમાં વધારે પડતા મૃત્યુઓ થતા હોય તેવા વિસ્તારના મોર્ટાલીટી રેટને પ્રોપર્સનલ મોર્ટાલીટી રેટ કહેવાય છે.
12.ન્યુટ્રીશનલ સ્ટેટસ ઇન્ડિકેટર :
- ન્યુટ્રીશનલ સ્ટેટસને લગતા ઈન્ડીકેટર વ્યક્તિના પોઝીટીવ હેલ્થને જાણવા માટેના ખુબ જ મહત્વના ઈન્ડીકેટર તરીકે સ્વીકારાયેલ છે. જે નીચે મુજબ છે.
(a) એન્થ્રોપોમેન્ટ્રીક મેજરમેન્ટ ઓફ ચિલ્ડ્રન
- ન્યુટ્રીશનલ સ્ટેટસ જાણવા માટે નાના બાળકોનું વજન, ઉંચાઇ, અને હાથના બાવડાના ઘેરાવાનું મેઝરમેન્ટ કરવામાં આવે છે.
(b) પ્રિવલન્સ ઓફ લો બર્થ વેઇટ
- 25 કિ.ગ્રા કરતા ઓછા વજન વાળા નવજાત શિશુઓ પુઅર ન્યુટ્રીશનલ સ્ટેટસ તરીકે સ્વીકારાયેલ છે.
હેલ્થ ફોર ઓલ 2000 A.D.

- સામુદાયિક આરોગ્ય સેવાઓ પુરી પાડવાનો ધ્યેય પાર પાડવા માટે ઇ.સ.૧૯૮૧ માં WHO દ્વારા એક મહાસંમેલન બોલાવવામાં આવેલ આ મીટીંગ દરમિયાન આરોગ્ય સેવાઓને અસરકારક બનાવવા અને દેશના તમામ વિસ્તારને આવરી લેવા માટે એક કાર્યક્રમ નક્કી કરવામાં આવ્યો અથવા તો ધ્યેય નક્કી કરવામાં આવ્યો. જેનું નામ હેલ્થ ફોર ઓલ બાય ધ યર 2000 A.D. રાખવામાં આવ્યું. તેની વ્યાખ્યા નીચે મુજબ છે.
- આરોગ્ય સેવાઓના એવા તબક્કા સુધી પહોચવું કે જેમાં દરેક વ્યક્તિ સામાજિક અને આર્થિક રીતે સમૃધ્ધ જીવન જીવી શકે. હેલ્થ ફોર ઓલનો અર્થ એટલે કે દરેક વ્યક્તિઓનું આરોગ્ય જાળવવુ. હેલ્થની WHO ની વ્યાખ્યા મુજબ વ્યક્તિને શારીરિક, માનસિક, સામાજીક અને આધ્યાત્મિક રીતે તંદુરસ્ત રાખવા માટે પ્રિવેન્ટીવ,પ્રમોટીવ અને ક્યુરેટીવ હેલ્થ કેર પુરી પાડવી. આ માટે નીચેની સેવાઓ સઘન બનાવવા નિર્ણય લેવામાં આવેલ છે.
- (૧) દરેક વ્યક્તિનું આરોગ્ય પોતાના ઘરેથી શરૂ કરીને સ્કુલ, કોલેજ અને કામ કરવાના સ્થળે પણ જાળવવું જોઇએ.
- (૨) દરેક લોકો રોગ અટકાવવા માટે અને ખોડખાંપણ તથા બિમારી ઘટાડવા માટે જાગૃત થવા જોઇએ.
- (૩) જે કંઇ આરોગ્ય સાધન સુવિધાઓ ઉપલબ્ધ હોય છે. તે વસ્તીના પ્રમાણમાં ડિસ્ટ્રીબ્યુશન થયેલી હોવી જોઇએ.
- (૪) એસેન્સીયલ હેલ્થ કેર વ્યક્તિગત અને ફેમિલીમાં સ્વીકાર્ય અને પોસાય તેવી રીતે તેઓના સંપુર્ણ સહકારથી આપવી જોઇએ.
- પ્રાઈમરી હેલ્થ કેર અંગેની ઈન્ટરનેશનલ કોન્ફરન્સ ઇ.સ. ૧૯૭૮માં આલ્મા આટા નામના શહેરમાં યોજાયેલ હતી તેમાં પણ હેલ્થ ફોર ઓલ બાય ધ યર 2020ના ગોલને સારો રિસ્પોન્સ આપવામાં આવેલ અને તે માટે નેશનલ સ્ટ્રેટેજી નક્કી કરવામાં આવેલ છે.
નેશનલ સ્ટ્રેટેજી ફોર HFA
- સરકાર દ્રારા ઈ.સ.૧૯૮૩ માં HFA ના ગોલને સિધ્ધ કરવા માટે ખાસ પ્રકારના પ્રકારના ક્રાઈટેરીયા નક્કી કરવામાં આવ્યા એટલે કે ટાર્ગેટ નક્કી કરવામાં આવ્યો જેને નેશનલ સ્ટ્રેટેજી ફોર HFA(હેલ્થ ફોર ઓલ) કહેવામાં ભારત આવે છે. આ સ્ટ્રેટેજી મા નીચે મુજબની બાબતો નક્કી કરવામાં આવી.
ઇ.સ. ૨૦૦૦ની સાલ સુધીમાં સૌના આરોગ્ય માટે નક્કી કરેલા ગોલ નીચે મુજબ છે.
- ઈન્ફન્ટ મોર્ટાલીટી રેટ ૧૨૫ (ઇ.સ.૧૯૭૮) થી ઘટાડીને ૬૦ સુધી લાવવો. (ઇ.સ.2000)
- વ્યક્તિના સરેરાશ આયુષ્ય પર વર્ષ(ઇ.સ.૧૯૭૮)માંથી વધારીને ઇ.સ.૨૦૦૦ સુધીમાં ૬૪ વર્ષ સુધી લાવા પ્રયત્ન કરવા.
- ક્રુડ બર્થ રેટને ૩ર (ઇ.સ.૧૯૭૮) માંથી ઘટાડીને ઈ.સ.૨૦૦૦ સુધીમાં ૨૧ સુધી નીચે લઇ જવો.
- ક્રુડ ડેથ રેટને ૧૨ (ઇ.સ.૧૯૭૮) થી ઘટાડીને ૯ (ઇ.સ.૨૦૦૦) સુધી લઇ જવો.
- નેટ રીપ્રોડક્શન રેટ ઇ.સ.૨૦૦૦ સુધીમાં ૧ સુધી નીચે લઇ જવો.
હેલ્થ ફોર ઓલ – 2000 A.D. ઇન્ડિકેટર
- ઇ.સ.૨૦૦૦ ની સાલ સુધીમાં સૌના આરોગ્ય માટે નક્કી કરેલા ધ્યેયો પુરા કરવા માટે W.H.O.એ ઈન્ડીકેટરને ચાર કેટેગરીમાં વહેચેલ છે.
જે નીચે મુજબ છે.
(1) હેલ્થ પોલિસી ઇન્ડિકેટર
(2) સોશિયો ઇકોનોમિક ઇન્ડિકેટર્સ
(3) ઈન્ડિકેશન ફોર પ્રોવિઝનલ હેલ્થ કેર
(4) હેલ્થ સ્ટેટસ ઇન્ડિકેટર
પ્રિન્સિપલ ઓફ કોમ્યુનિટી હેલ્થ નર્સિંગ

- કોમ્યુનીટી હેલ્થ નર્સિંગના સિધ્ધાંતો કોમ્યુનીટી હેલ્થ નર્સિંગ પ્રોસેસને ધ્યાનમાં રાખીને નક્કી કરવામાં આવેલ છે.
જે નીચે મુજબ છે.
(1) મીટ ધ કોમ્યુનિટી
- સૌ પ્રથમ કોમ્યુનીટી હેલ્થ નર્સિંગના પ્રિન્સીપલમાં કોમ્યુનિટી(સમુદાય) ને હેલ્થ કેર પુરી પાડતા સમયે નીચેની બાબતો જરૂરી છે.
- (a) ગામના સરપંચ, પોલીટીકલ લીડર(નેતા) તેમજ આરોગ્ય સેવાઓ સાથે સંકળાયેલ બીજી
સંસ્થાઓ સાથે સંપર્કમાં રહેવુ જોઇએ. - (b) લોકલ લીડર અને હેલ્થ વર્કર પાસેથી સર્વે કરી માહિતી મેળવવી અને હેલ્થ સ્ટેટસ જાણવુ અને આરોગ્યની સ્થિતી જાણવી.
(2) આઈડેન્ટિફિકેશન ઓફ હેલ્થ પ્રોબ્લેમ & નીડ
- જુદી જુદી પધ્ધતિઓ દ્રારા કોમ્યુનીટીના હેલ્થ પ્રોબ્લેમ્સ અને આરોગ્ય સેવાની જરૂરીયાત જાણવી. જે માટે લાઈન સર્વે કરવું. પ્રાઈમરી હેલ્થ અને સબ-સેન્ટરના રેકોર્ડ તપાસવા, જે તે એરીયામાં સામાન્ય રોગોની માહીતી મેળવવી, જે તે વિસ્તારમાં જન્મદર, મૃત્યુદર અને ખોડખાંપણ તેમજ બેરોજગાર વ્યક્તિની માહિતી એકત્ર કરવી વગેરે.
(3) પ્રાયોરિટી અમોંગ હેલ્થ પ્રોબ્લેમ
તેમાં નીચે પ્રમાણેના ચાર ક્રાઈટેએરીયા મુજબ હેલ્થ પ્રોબ્લેમનું સેટિંગ કરવુ જોઇએ.
(a) ફ્રિકવન્સી :-
- હેલ્થ પ્રોબ્લેમ વારંવાર થયેલ છે કેમ તે જાણવું.
(b) સિરિયસનેસ :-
- વ્યક્તિગત કે સોસાયટીમાં આરોગ્ય સમસ્યાની ગંભીરતા નક્કી કરવી.
(c) અર્જન્સી :-
- હેલ્થ પ્રોબ્લેમ ઉકેલવો કેટલો જરૂરી છે તે જાણવું.
(d) ફેસીબીલીટી :-
- હેલ્થ પ્રોબ્લેમ ને ઉકેલવા માટે ફાઈનાન્સીયલ રીસોર્સીસ પુરતા છે કે નહી તે જાણવું.
(4) પ્લાનિંગ & પ્રોબ્લેમ સોલ્વિંગ
- કોમ્યુનીટી હેલ્થ નર્સ તરીકે કોમ્યુનીટીની આરોગ્ય સમસ્યા જાણ્યા પછી તેની અગત્યતા મુજબ પ્રાથમિકતા સેટ કરી હેલ્થ કેરને પુરી પાડવા માટે ખાસ પ્રકારનું પ્લાનિંગ કરવું જોઇએ. પ્લાનીંગ માટે હેતુઓ નક્કી કરવા જોઇએ અને પ્રોબ્લેમના ઉકેલ માટે સોલ્યુશન નક્કી કરવા જોઇએ.
(5) ઇન્ટરવેશન અથવા ઇમ્પ્લીમેન્ટેશન
- કોમ્યુનીટીની હેલ્થ નીડ પુરી પાડવા પ્લાનીંગ કર્યા બાદ પ્લાનીંગ કર્યા મુજબની આરોગ્ય સેવાઓ વ્યક્તિ કે સોસાયટીને પુરી પાડવી જોઇએ. એટલે કે નક્કી કરેલ બાબતો પ્રેક્ટીસમાં મુકવી જોઇએ.
(6) ઈવાલ્યુએશન
- કોઇપણ સેવાઓની અસરકારકતા જાણવા માટે તેમનું મુલ્યાંકન કરવું ખુબ જ જરૂરી છે. હેલ્થ કેર પુરી પાડયા પછી તેનુ પ્રોપર ઈવાલ્યુએશન કરવાથી આપેલી હેલ્થ કેર કેટલી અસરકારક પુરવાર થઇ છે તે જાણી શકાય છે. ઈવાલ્યુએશન દ્વારા ફીડબેક મેળવી શકાય છે. જેનાથી પ્રોગ્રામમાં જરૂરી ફેરફાર અથવા સુધારા વધારા કરવાનો ખ્યાલ આવી શકે છે અને પ્રોગ્રામને વધારે અસરકારક બનાવી શકાય છે.
પબ્લિક હેલ્થ નર્સની વ્યાખ્યા
- સામુહીક આરોગ્ય અંગે વધારાની લાયકાત સાથે કોમ્યુનીટીમાં હેલ્થ કેર પુરી પાડવાની સાથે આરોગ્ય શિક્ષણ અને રોગ અટકાવવાની કામગીરી વ્યક્તિને, કુટુંબને અને સોસાયટીને આપનાર વ્યક્તિને પબ્લીક હેલ્થ નર્સ કહેવામાં આવે છે.
ક્વોલિટીઝ ઓફ પબ્લિક હેલ્થ નર્સ

- કોમ્યુનીટી હેલ્થ નર્સ માં નીચે પ્રમાણેના સારા ગુણો અને આવડતો હોવા જોઇએ.
- (1) માનવીય વર્તન
- (2) અન્ડરસ્ટેન્ડીગ હ્યુમન બીહેવીયર (લોકો સાથે હળીમળી ને રહી શકે તેવી હોવી જોઈએ)
- (3) સીન્સ્યોરિટી (નિષ્ઠાવાન) એન્ડ એબિલિટી ટુ વર્ક
- (4) રિસોર્સફુલ (સાધન સંપન્ન) & હેલ્પ ફુલ
- (5) ઓનેસ્ટ & ચેરીટેબલ (સેવા ભાવી)
- (6) કો-ઓપરેટીવ & રિસ્પોન્સિબલ (જવાબદાર)
- (7) ગુડ કોમ્યુનિકેશન સ્કીલ
- (8) રિસેન્ટ નોલેજ ઇન ટેકનિકલ સ્કીલ
- (9) સેલ્ફ ડિસિપ્લિન
- (10) વેલ જજમેન્ટ પાવર (નિર્ણય શક્તિ)
- (11) શાર્પ ઓબ્ઝર્વેશન પાવર
ફંકશન ઓફ કોમ્યુનિટી/પબ્લિક હેલ્થ નર્સ
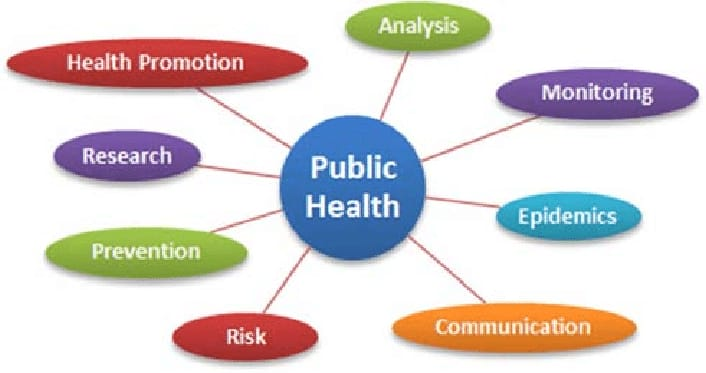
(1) એડમિનીસ્ટ્રેશન (વહીવટ)
- એડમિનીસ્ટ્રેશન એ પબ્લિક હેલ્થ નર્સ ની મુખ્ય જવાબદારી છે.
- કોમ્યુનિટી હેલ્થ સેટઅપમાં તેણીની નીચે કામ કરનારા દરેક નર્સિંગ કર્મચારીની ડયુટી નક્કી કરવી.
- કામની વહેચણી કરવી અને કરેલા કામનું સુપરવિઝન કરવું તેમજ જરૂર લાગે ત્યાં યોગ્ય માર્ગદર્શન પુરૂ પાડવુ વગેરે કાર્યો પબ્લિક હેલ્થ નર્સે કરવાના હોય છે.
- આ ઉપરાંત કોમ્યુનીટી માં આપેલી સેવાનું મુલ્યાંકન કરી તેનો રીપોર્ટ હેડ ઓફિસને કરવાની જવાબદારી પણ PHN ની હોય છે.
(2) કમ્યુનિકેશન
- સમુદાયમાં PHN(પબ્લિક હેલ્થ નર્સ) એ કોમ્યુનીટી હેલ્થ સભ્ય નાસભ્ય સાથે સારી રીતે કામ લેવુ.
- દરેક સભ્ય સાથે ઇન્ટરપર્સનલ રીલેશન (IPR)જાળવવા, સમયાંતરે મિટીંગોનું આયોજન કરવું વગેરે કાર્યો કરવા માટે પબ્લિક હેલ્થ નર્સ એ સારી રીતે કોમ્યુનિકેશન કરવાનું રહે છે.
(3) નર્સિંગ કેર
- પબ્લિક હેલ્થ નર્સનું મુખ્ય કાર્ય કોમ્યુનિટીમાં લોકોને યુનિવર્સલ અને કોમ્પ્રીહેન્સીવ સારવાર પુરી પાડવાનું છે.
- જેમાં તેણી વ્યક્તિગત તેમજ પરિવારોને ટીમ દ્વારા ટોટલ હેલ્થ કેર આપવા માટે જવાબદાર છે.
- આ સંભાળમાં માતૃ સંભાળ(મેર્ટનલ કેર), બાળ સંભાળ (ચાઈલ્ડ કેર), એડોલેશન્ટ કેર(તરુણોની સંભાળ), જીરીયાટીક કેરવ(ઘરડી વ્યક્તિઓની સંભાળ), સ્કુલ હેલ્થ પ્રોગ્રામ,ફેમીલી પ્લાનિંગ વગેરેનો સમાવેશ થાય છે.
(4) ટીચિંગ
- કોમ્યુનીટી હેલ્થ નર્સ તેમના પોતાના તેમજ તેની નીચે કામ કરતા નર્સિંગ કર્મચારીઓના ઈન સર્વિસ એજ્યુકેશન માટે પણ જવાબદાર છે.
- આ કાર્યમાં તેઓ ફિમેલ હેલ્થ વર્કર તેમજ અન્ય આરોગ્ય કાર્યકરોને આરોગ્ય સેવાઓની નવીનત્તમ ટેકનોલોજીને અનુરૂપ વિવિધ તાલીમો આપવાનું આયોજન કરે છે.
- આ ઉપરાંત કોમ્યુનીટીમાં લોકોને આરોગ્ય પ્રત્યે જાગૃત કરવા માટે આરોગ્ય શિક્ષણનું આયોજન પણ તેણી દ્વારા કરવામાં આવે છે.
(5) રિસર્ચ ફંક્શન
- નર્સિંગના ક્ષેત્રમાં રિસર્ચ એટલે કે સંશોધનનું કાર્ય ખુબ જ મહત્વનું છે.
- આથી કોમ્યુનીટી હેલ્થ નર્સ તેના ઉપરોકત કાર્યોની સાથે નર્સિંગ કેર આપ્યા બાદ કોમ્યુનીટીમાં લોકો પર તેની શું અસર થાય છે.
- લોકો તેને કેટલા અંશે સ્વીકારે છે. તેમાં શું-શું ફેરફાર કરવા જરૂરી છે? વગેરે બાબતોનું તેમજ આપેલ સારવારની અસરકારકતાના માપદંડ જાણવા અંગે સંશોધન કરવાનુ કાર્ય પણ કરે છે.