F.Y.- PHCN – CD – UNIT – 2 COMMUNICABLE DISEASE (upload in app))
યુનિટ-2
કોમ્યુનિકેબલ ડીસીજ
સંક્રામક રોગો
ડિપ્થેરિયા (ગળસૂ/ઘટસર્પ)
- પશ્ચિમના દેશો માં આ રોગ ઓછો જોવા મળે છે. તેથી તે દેશોમાં આ પબ્લિક હેલ્થ પ્રોબ્લેમ નથી. પરંતુ ભારતમાં ડીપ્થેરિયા એ પબ્લિક હેલ્થ પ્રોબ્લેમ છે.
ડેફીનેશન
- ડીપ્થેરિયા એ અચાનક થતો ચેપી રોગ છે. તે કોરીની બેક્ટેરી ડીપ્થેરી બેસીલાઈથી થતો રોગ છે. નાક, ગળામાં અને સ્વરપેટી પર અસર કરે છે. શ્વસનતંત્ર ઉપરાંત ચામડી, યોનિમાર્ગ પર પણ અસર કરે છે. આ બેસીલાઈ ગળામાં વિભાજન પામે છે, તેમાંથી ઝેરી તત્વ નીકળે છે, જે ગળામાં ગ્રે કલરનું પાતળું પડ બનાવે છે, ગળામાં સોજો આવે છે. ત્યાંના લસિકા-ગાંઠમાં પણ સોજો આવે છે. ટોકિઝેમિયાના ચિહ્નો-લક્ષણો દેખાય છે.
- ડીપ્થેરિયા એ એન્ડેમીક સ્વરૂપે જોવા મળે છે.તે વિકસિત દેશોમાં ભાગ્યે જ જોવા મળે છે.જ્યાં સંતોષકારક રસીકરણ થાય છે,ત્યાં ઓછા પ્રમાણમાં જોવા મળે છે.ભારતમાં રસીકરણ હેઠળ ના આવરેલ બાળકોમાં જોવા મળે છે. ભારતમાં રસીકરણના વધતા જતા પ્રયાસોથી ડીપ્થેરિયાનું પ્રમાણ ઘટ્યુ છે.
એપીડેમીયોલોજી
એજન્ટ
- કોરીની બેક્ટેરી ડીપ્થેરીથી એ ડીપ્થેરિયા માટે જવાબદાર એજન્ટ છે. તે ગ્રામ પોઝીટીવ, નોન મોટાઈલ બેસીલાઈ છે.
- તે ચાર પ્રકારના હોય છે. -ગ્રેવિસ, માઈટીસ, બેલફન્ટી, ઈન્ટરમિડિયસ.
- આ તમામ મનુષ્યમાં રોગ ફેલાવી શકે છે. ગ્રેવિસનો ચેપ માઈટીસ કરતા વધુ તીવ્ર હોય છે.
- આ બેસીલાઈના ઝેરી તત્વ (ટોક્સીન) હ્રદય પર અસર કરે છે, જ્ઞાનતંતુને અસર કરીને પેરાલિસીસ પણ કરી શકે છે.
- ડીપ્થેરિયાનો દર્દી,અથવા કેરિયર ચેપ ફેલાવે છે.તેમના નાક, ગળામાંથી નીકળતો સ્ત્રાવ, ચામડીમાં પડેલા ચાંદામાંથી નીકળતો સ્ત્રાવ,દૂષિત ફોમાઈટ વગેરે ચેપી પદાર્થોથી ચેપ ફેલાય છે.
- જો રોગની સારવાર આપવામાં ન આવી હોય તો તે દર્દીમાંથી ૧૪ થી ૨૮ દિવસ સુધી ચેપ ફેલાય છે. જ્યારે કેરિયર લાંબા સમય સુધી ચેપ ફેલાવે છે.
હોસ્ટ
- ડીપ્થેરિયા એ ૧ થી ૫ વર્ષના બાળકોમાં વધુ જોવા મળે છે.
- છોકરા અને છોકરીઓમાં સરખા પ્રમાણમાં જોવા મળે છે.
- જન્મ પછીના થોડાક અઠવાડિયા સુધી બાળકને માતામાંથી મળેલી ઈમ્યુનીટી રોગ સામે રક્ષણ આપે છે.
એન્વાયરમેન્ટ /વાતાવરણ
- ડીપ્થેરિયાના કેસ દરેક સીઝનમાં થઈ શકે છે, સામાન્ય રીતે શિયાળામાં તેનો ફેલાવો વધુ થાય છે.
ફેલાવવાની રીતો
- મોટા ભાગે ડ્રોપલેટ ઈન્ફેક્શન દ્વારા ફેલાય છે.દર્દીના નાક, ગળામાંથી નીકળતો સ્ત્રાવ, ચામડીમાં પડેલા ચાંદામાંથી નીકળતો સ્ત્રાવ, દૂષિત ફોમાઈટ વગેરે ચેપી પદાર્થોથી ચેપ ફેલાય છે.
ઈન્ક્યુબેશન પીરિયડ
- સામાન્ય રીતે ૨ થી ૬ દિવસનો હોય છે.
ચિહ્નો-લક્ષણો
ડીપ્થેરિયા ત્રણ સ્વરૂપે જોવા મળે છે.
૧) ફેરીન્ગોટોન્સીલર
ર) નેઝલ
૩) લેરીન્ગોટ્રેકીયલ
1. ફેરીન્ગોટોન્સીલર
- જેમાં ગળામાં દુખાવો, તાવ, અશક્તિ જેવા લક્ષણો જોવા મળે છે.ટોન્સીલ પર સોજો આવે છે.ગળામાં ટોન્સીલ ઉપર સફેદ અથવા લીલા રંગની છારી જેવું પડ બાઝે છે.જો તેને દૂર કરવાનો પ્રયત્ન કરવામાં આવે તો રક્તસ્ત્રાવ થાય છે.રોગની વધુ તીવ્રતા હોય તો ગળાની આજુબાજુની લસિકાગાંઠમાં સોજો આવે છે. તેથી બળદની ડોક જેવુ લાગે છે. બુલ-નેકેડ
2. નેઝલ
- જેમાં દર્દીના નાક અને મોંમાંથી સ્ત્રાવ નીકળ્યા કરે છે. નાકના દ્વારા શ્વાસ લેવામાં તકલીફ પડે છે.
3. લેરીન્ગોટ્રેકીયલ
- મોટાભાગે ફેરીન્ગોટોન્સીલર ડીપ્થેરિયાના કોમ્પલીકેશન દ્રારા થાય છે. તાવ, કફ, સ્વરપેટી (લેરીન્ગસ) પર પડ બની જાય છે. અવાજ ઘોઘરો બની જાય છે. સ્વરપેટી ના સોજાને કારણે શ્વાસ લેવામાં તકલીફ પડે છે.જો શ્વાસનળી પર પડ આવી જાય તો મૃત્યુ પણ થઈ શકે છે.
જટિલતાઓ
- લેરીન્ગોટ્રેકીયલ ડીપ્થેરિયાના કારણે હૃદય, કિડની, આંખોમાં તકલીફ, ગળામાંથી ઉતારવામાં, બોલવામાં, પેરાલિસીસ જેવી જટિલતાઓ થઈ શકે છે.
નિદાન
- ચિહ્નો-લક્ષણો દ્વારા અને દર્દીના નાક અને ગળામાંથી નીકળતા સ્ત્રાવનું લેબોરેટરીમાં કલ્ચર મેથડ દ્વારા નિદાન કરાવવામાં આવે છે. ડીપ્થેરિયાના નિદાન માટે સીક ટેસ્ટ કરવામાં આવે છે.
સારવાર
- શંકાસ્પદ ડીપ્થેરિયાના કેસ હોય તેને તુરંત જ ડીપ્થેરિયા એન્ટી ટોક્સીન આઈ.એમ/આઈ.વી આપવુ જોઈએ.
- આ ઉપરાંત એન્ટીબાયોટીક -પેનીસીલીન અથવા એરીથોમાયસીન આપવી જોઈએ.
- કેરિયરને પણ ૧૦ દિવસની એરીથોમાયસીન એન્ટીબાયોટીક મોં એથી આપવાની છે.
અટકાયતી પગલા/ઈમ્યુનાઈઝેશન
1) ઈડીપીટી
- અર્લી ડાયગ્નોસીસ એન્ડ પ્રોમ્પટ ટ્રીટમેન્ટ-જલ્દી નિદાન તુરંત જ સારવાર દર્દીના કુટુંબ,સ્કૂલ કોન્ટેક્ટમાંથી તાત્કાલિક કેસો શોધી કાઢવા.
- કેરિયરને કલ્ચર મેથડ કરાવી શોધી કાઢવા.
૨) આઈસોલેશન
- જ્યાં સુધી ચેપરહિત ના થાય ત્યાં સુધી કેસ અને કેરિયરને લગભગ ચૌદ દિવસ સુધી અલાયદા રાખવા.
3) સારવાર શંકાસ્પદ ડીપ્થેરિયાના કેસ હોય તેને તુરંત જ ડીપ્થેરિયા એન્ટી ટોક્સીન સારવાર
- શંકાસ્પદ ડીપ્થેરિયાના કેસ હોય તેને તુરંત જ ડીપ્થેરિયા એન્ટી ટોક્સીન આઈએમ/આઈવી આપવુ જોઈએ.
- આ ઉપરાંત એન્ટીબાયોટીક -પેનીસીલીન અથવા એરીથોમાયસીન આપવી જોઈએ.
- કેરિયરને પણ ૧૦ દિવસની એરીથોમાયસીન એન્ટીબાયોટીક મોંએથી આપવાની છે.
૪) રસીકરણ
- રાષ્ટ્રીય રસીકરણ પત્રક મુજબ દરેક બાળકને 6, 10 અને 14 અઠવાડિયે પેન્ટાવેલન્ટની કુલ ત્રણ રસી આપવાની છે.
- આ રસી જાંઘ પર આઈએમ આપવાની છે.
- આ રસી પાંચ રોગ સામે રક્ષણ આપે છે. -ડીપ્થેરિયા,પર્ટુસીસ, ધનુર,ઝેરી કમળો,એચ. ઈન્ફલ્યુએન્ઝા.
- આ ઉપરાંત દોઢ વરસે અને સાડા ચાર વરસે ડીપીટીના બે બુસ્ટર ડોઝ આપવામાં આવે છે.
પ્રિવેન્ટીવ એન્ડ કંટ્રોલ મેજર
1. નોટિફિકેશન
- રોગ ના કેસો દેખાય કે તરતજ હાયર ઓથોરિટીને જાણ કરવી.
2. આઈસોલેશન
- આવા દર્દી ને 14 દિવસ સુધી સ્ટ્રીક્ટ આઈસોલેશનમા રાખવુ જોઈએ. પેશન્ટના સંપર્ક માં આવેલ તમામ બાળકો ને પણ ટેસ્ટ કરવા. જેને સીક ટેસ્ટ કહે છે. જેમા ડીપ્થેરિયા સામેની રોગ પ્રતિકારક શક્તિ છે કે નહી તે જાણવા મળે છે. આમા 0.2 ડીપ્થેરિયા ટોક્સિનને ફોરઆર્મમાં ઇન્ટ્રાડર્મલ આપવામાં આવેછે . બીજા હાથપર કન્ટ્રોલ માટે 0.26 એન્ટી ટોક્સિકને આપવામાં આવેછે. 36 કલાક બાદ રીઝલ્ટ જોવા માં આવેછે.
- જો કઈ રિએક્શન ન હોય તો વ્યક્તી ને ડીપ્થેરિયા સામે રોગ પ્રતિકારક શક્તિ છે એમ ગણવામાં આવેછે. જો આપેલ ભાગ પર 50mm નું લાલ ગઠા જેવો ભાગ દેખાય તો રીઝલ્ટ પોઝિટિવ ગણાય છે. એટ્લે કે તેને ડીપ્થેરિ વેક્સિન આપવામાં આવેછે.
- જ્યાં સુધી દદર્દી ના 3 ટેસ્ટ નેગેટીવ ન આવે ત્યા સુધી તેને અલાયદો રાખવો.આમાં લગભગ 4 થી 6 અઠવાડીયા જેટલો સમય લાગે છે. સી કે ટેસ્ટ પોઝિટિવ આવેલ હોય તેવા પેશન્ટ ઓને એડીએસ આપી અલગ રાખવા.
3. ડીસઇન્ફેક્શન
- પેશન્ટના પ્રત્યેક ડિસ્ચાર્જને જંતુરહિત કરીને પછી જ નિકાલ કરવું.
- પેશન્ટ એ વાપરેલ તમામ વસ્તુઓને જંતુરહિત કરવી.
- દુધ અને પાણી ઉકાળીને પીવા.
4. હેલ્થ એજ્યુકેશન
- લોકોને હેલ્થ વિષે પુરી જાણકારી આપવી.
- દુધ અને પાણી ઉકાળીને પીવા સમજાવવુ.
- પેશન્ટ એ વાપરેલ તમામ વસ્તુઓને અલગ રાખવા માટે સમજાવવુ.
- વાત કરતી વખતે બે વ્યક્તિઓ વચ્ચે અંતર રાખવા સમજાવવુ.
- પેશન્ટના તમામ ડિસ્ચાર્જના યોગ્ય નિકાલ માટે સમજાવવુ.
- સારવાર કરનારને માસ્કના ઉપયોગ વિશે સમજાવવુ.
5. વેક્સિનેશન
- પેન્ટવેલેન્ટ રસીના ત્રણ ડોઝ આપવામા આવે છે. ડીપીટી વેક્સિનનો બુસ્ટર ડોઝ આપવામાં આવે છે.
પર્ટુસીસ / ઊંટાટિયુ/ વુપિંગ કફ/ મોટી ઊધરસ
- આ રોગ મોટાભાગે બધાજ દેશોમાં જોવા મળે છે.
- આમાં શરુઆતમાં મૃત્યુ દર ખુબજ વધુ હતો પરંતુ હાલમાં સારી વેક્સિન અને લોકોમાં જાગ્રુતિને લીધે મરણનુ પ્રમાણ ઘણુ જ ઘટી ગયેલ છે.
- આ રોગ નાના બાળકોમાં થતો ચેપી રોગ છે.
- તે બોર્ડટેલા પર્ટુસીસ નામના બેસીલાઈથી થાય છે.
- શરૂઆતમાં ઝીણો તાવ,ખાંસી આવે છે, ધીમે ધીમે વધે છે.શ્વાસ લેવામાં તકલીફ પડે છે.
- વિશ્વમાં રસીની શોધ પહેલા બાળકોમાં થતો આ મુખ્ય રોગ હતો.
- રસીકરણ કાર્યક્રમ મુજબ અપાતી રસીના કારણે પર્ટુસીસના કેસની સંખ્યામાં ઘટાટો નોંધાયેલ છે.
- ભારતમાં પણ યુપીના કારણે પર્ટુસીસના કેસની સંખ્યામાં ઘટાટો નોંધાયેલ છે.
એપીડેમીયોલોજી
એજન્ટ
- બોર્ડટેલા પર્ટુસીસ નામના બેસીલાઈ જવાબદાર એજન્ટ છે. તેનો ચેપ પર્ટુસીસના દર્દીના નાક અને મોંમાંથી નીકળતા સ્ત્રાવ, તેણે અડેલી વસ્તુઓ દ્વારા ફેલાય છે.
હોસ્ટ
- આ નવજાત શિશુ અને પ્રી-સ્કૂલના બાળકોમાં જોવા મળે છે. પાંચ વર્ષથી નાના બાળકોમાં વધુ પ્રમાણમાં જોવા મળે છે.પુરૂષ બાળક કરતા સ્ત્રી બાળકોમાં વધુ જોવા મળે છે.
એન્વાયરમેન્ટ /વાતાવરણ
- પર્ટુસીસ ના કેસ દરેક સીઝનમાં થઈ શકે છે. સામાન્ય રીતે શિયાળામાં તેનો ફેલાવો વધુ થાય છે. ગીચ વસ્તીમાં રહેતા અને સામાજિક અને આર્થિક રીતે પછાત લોકોમાં તે વધુ પ્રમાણમાં જોવા મળે છે.
ફેલાવવાની રીતો
- મોટા ભાગે ડ્રોપલેટ ઈન્ફેક્શન દ્વારા ફેલાય છે. દર્દીના નાક, ગળામાંથી નીકળતો સ્ત્રાવ, ચામડીમાં પડેલા ચાંદામાંથી નીકળતો સ્ત્રાવ, દૂષિત ફોમાઈટ વગેરે ચેપી પદાર્થોથી ચેપ ફેલાય છે.
ઈન્ક્યુબેશન પીરિયડ
- સામાન્ય રીતે ર થી ૬ દિવસનો હોય છે.
ચિહ્નો-લક્ષણો
- સામાન્ય રીતે બી.પર્ટુસીસથી લોકલ જ ચેપ લાગે છે. તે શ્વસનતંત્રની એપીથેલિયમ પર વિભાજિત થાય છે અને ત્યાં મ્યુકોસા પર સોજો અને નેક્રોસીસ કરે છે. તેના કારણે બીજા બેક્ટેરિયાથી ચેપ લાગે છે.
પર્ટુસીસના ચિહ્નો-લક્ષણો ત્રણ તબક્કામાં દેખાય છે.
૧) કેટેહલ સ્ટેજ
- જેમાં શરદી,ખાંસી,નાકમાંથી પાણી પડવુ,તાવ સાથે શરૂઆત થાય છે.
- સમય જતા ખાંસીનું પ્રમાણ વધે છે, રાત્રે ખાસીની સાથે ઉંઘમાં પેશાબ પણ થઈ જાય છે.
- આ સ્ટેજ લગભગ ૧૦ દિવસ ચાલે છે.
૨) પેરોક્સીઝમલ સ્ટેજ
- આ તબક્કામાં વારંવાર ખાંસીના હુમલા આવે છે,ખાંસી આવ્યા પછી શ્વાસ લેતી વખતે સેવુપ્પી જેવો અવાજ આવે છે.
- બાળક બેચેન બને છે.મોં લાલ થઈ જાય છે, તીવ્ર આવેગની અવસ્થામાં બાળક ભૂરૂ પડી જાય છે,આંખો પહોળી થઈ જાય છે,અને આંસુથી ભરાઈ જાય છે.
- આ અસર થયા બાદ બાળક રાહત અનુભવે છે, અને લાંબો શ્વાસ લેવા લાગે છે.
- આ તબક્કો ત્યારે જ અટકે છે. જ્યારે બાળક મોં વાટે મ્યુકસ અને ખોરાક મોં વાટે ઊલટી કરીને બહાર કાઢે છે.
- આ સ્ટેજ લગભગ ૨ થી ૪ અઠવાડિયા ચાલે છે.
૩) કોન્વેલસન્ટ સ્ટેજ
- લગભગ ચોથા અઠવાડિયાથી ઊંધરસના હુમલાની પરાકાષ્ઠા ઘટવા માંડે છે.
- બાળક ઊલટી કરવાનું બંધ કરી દે છે. ઊંડા શ્વાસ લે છે.
- લગભગ ૬ થી ૮ અઠવાડિયા સુધી બિમારી રહે છે.
જટિલતાઓ
- આશરે ૫ થી ૬ % દર્દીઓમાં તેમાં પણ ૬ મહિનાથી નાના બાળકોમાં જટિલતાઓ જોવા મળે છે.
- જેવી કે બ્રોકાઈટીસ, બ્રોન્કોન્યુમોનિયા..
- જો હુમલો વધુ તીવ્રતાથી થયેલો હોય તો સબકુંજક્ટાઈવલ હેમેરેજ, એપીસ્ટેક્સીસ (નાકમાંથી લોહી પડવુ),હીમોપ્ટીસીસ (ગળફામાંથી લોહી પડવુ) સેરીબ્રલ હેમરેજ અને તેના કારણે ખેંચ, બેભાન વસ્થા પણ થઈ શકે છે.
નિદાન
- પર્ટુસીસના ચિહ્નો-લક્ષણો પરથી કરાય છે.
સારવાર
- એન્ટીબાયોટીક -એરીથ્રોમાયસીન ૩૦ થી ૫૦ ગ્રામ/કિ.ગ્રા. વજન પ્રમાણે નક્કી કરી દિવસમાં ચાર વાર કુલ ૧૦ દિવસ આપવાની છે.
- એમ્પીસીલીન, સેપ્ટાન કે ટેટ્રાસાયક્લિન પણ આપી શકાય છે.
- આ એન્ટીબાયોટીકથી રોગની તીવ્રતા ઓછે થતી નથી પરંતુ બીજા બેક્ટેરિયાથી ચેપ લાગેલો હોય તો તે કંટ્રોલ થઈ શકે છે.
અટકાયતી પગલા/ઈમ્યુનાઈઝેશન
૧) ઈડીપીટી
- અર્લી ડાયગ્નોસીસ એન્ડ પ્રોમ્પટ ટ્રીટમેન્ટ-જલ્દી નિદાન તુરંત જ સારવાર
૨) આઈસોલેશન
- જ્યાં સુધી ચેપરહિત ના થાય ત્યાં સુધી કેસ અને કેરિયરને લગભગ ચૌદ દિવસ સુધી અલાયદા રાખવા.
૩) સારવાર
- એન્ટીબાયોટીક -એરીથ્રોમાયસીન ૩૦ થી ૫૦ ગ્રામ/કિ.ગ્રા. વજન પ્રમાણેનક્કી કરી દિવસમાં ચાર વાર કુલ ૧૦ દિવસ આપવાની છે. એમ્પીસીલીન, સેટ્રાન કે ટ્રાસાયક્લિન પણ આપી શકાય છે.આ એન્ટીબાયોટીકથી રોગની તીવ્રતા ઓછે થતી નથી પરંતુ બીજા બેક્ટેરિયાથી ચેપ લાગેલો હોય તો તે કંટ્રોલ થઈ શકે છે.
૪) કોન્ટેક્ટ્સ
- નવજાત શિશુ અને નાના બાળકોને દર્દીથી અલગ રાખવા જે કોન્ટેક્ટ્સમાં આવ્યા હોય તેમને એરીથોમાયસીન ૩૦ થી ૫૦ ગ્રામ/કિ.ગ્રા. વજન પ્રમાણે નક્કી કરી દિવસમાં ચાર વાર કુલ ૧૦ દિવસ આપવાની છે.
૫) રસીકરણ
- રાષ્ટ્રીય રસીકરણ પત્રક મુજબ દરેક બાળકને ૬,૧૦ અને ૧૪ અઠવાડિયે પેન્ટાવેલન્ટની કુલ ત્રણ રસી આપવાની છે. આ રસી જાંઘ પર આઈએમ આપવાની છે. આ રસી પાંચ રોગ સામે રક્ષણ આપે છે. ડીપ્થેરિયા, પર્ટુસીસ, ધનુર,ઝેરી કમળો,એચ. ઈન્ફલ્યુએન્ઝા. આ ઉપરાંત દોઢ વરસે અને સાડા ચાર વરસે ડીપીટી ના બે બુસ્ટર ડોઝ આપવામાં આવે છે.
ટ્રીટમેન્ટ & કેર
- શરદી ઓછી કરવા ટીન્ક્ચર બેન્જોઇન ઈન્હેલેશન આપવામાં આવે છે.
- આરામ માટે કોઇ વખત સિડેટીવ ડ્રગ્સ આપવામાં આવે છે.
- ક્યારેક શ્વાસમાં વધુ તકલીફ હોય તો O2 ઈન્હેલેશન આપવામાં આવે છે.
- એન્ટીબાયોટીક આપવામાં આવે છે.
- ઇન્જેક્શન ઓપી 10 લેક્સ યુનિટ (ક્રિસ્ટલાઈન પેનિસિલિન) અથવા 6 અવર્લી ઇન્જેક્શન એસટીપી (સ્ટ્રેપ્ટોપેનિસિલિન)આપે છે.
- ઉધરસ ઓછી કરવા બ્રોંકોડાયલેટર્સ આપવામાં આવે છે.
- બીજા બાળકોને આ બાળકથી દુર રાખવામાં આવે છે.
- ખોરાકમાં પ્રવાહી હલકો ખોરાક આપવો.
- બાળકને જનરલ નર્સિંગ કેર આપવી.
- સીક્રીશન અને વોમીટ નો યોગ્ય નિકાલ કરવો.
1) નોટિફિકેશન
- રોગના વધુ પેશન્ટ ઓ જોવા મળે તો તરતજ ઉપલા અધિકારી કે ઉપલી કચેરીને જાન કરવી.
2) આઇસોલેશન
- 3-4 અઠવાડિયા સુધી અલગ રાખવુ.
- જરુર જણાય તો બાળકને આઈસોલેશન વોર્ડ માં રાખવુ.
3) ડીસઇન્ફેક્શન
- પેશન્ટ ના નાકમાંથી નીકળતા સીક્રીશનને તેમજ વોમીટને જંતુરહિત કરી પછી જ તેનો નિકાલ કરવો.
- પેશન્ટ એ વાપરેલ તમામ વસ્તુઓને જંતુરહિત કરવી.
4) હેલ્થ એજ્યુકેશન
- લોકોને રોગ વિશે માહિતિ આપવી.
- બાળક ઉધરસ ખાતુ હોય તો શુ શુ કરવું તેને વિશે સમજાવવુ.
- બાળકના સીક્રીશનને જંતુરહિત અને નિકાલ કઇ રીતે કરવો તે સમજાવવુ.
- ફેમિલી ને રસીકરણ વિશે સમજાવવુ.
- ચિન્હો લક્ષણો ઓળખી તાત્કાલિક સારવાર લેવા સમજણ આપવી.
- 3 વર્ષથી નાના બાળકોને પેશન્ટ ના સંપર્કથી અલગ રાખવા સમજાવવુ.
- ફેમિલી ને કયો ખોરાક આપવો એ સમજાવવુ.
5) ઇમ્યુનાઈઝેશન
- પેન્ટાવેલેન્ટ વેક્સિન સમજાવવુ.
- ડીપીટી બુસ્ટર ડોઝ આપવામાં આવે છે.
ટિટેનસ
- આ એક ગંભીર પ્રકારનો સંક્રમક રોગ છે, જે એક વ્યક્તિ થી બીજી વ્યક્તીને સીધો જ થતો નથી પરંતુ તેના જંતુઓ ધુળ તેમજ પશુઓના છાણમા હોય છે, જેના મારફતે તેનો ચેપ બીજાને લાગે છે. આ રોગ વિશ્વ ના દરેક દેશોમા જોવા મળે છે. શહેરી કરતા ગ્રામ્ય વિસ્તારમાં વધુ જોવા મળે છે. આને કારણે 40% – 80% જેટલી ઉંચો મૃત્યુદર રહેલો છે.
ડેફીનેશન:
- આ કોલાસ્ટીડીયમ ટિટેની નામના બેસીલાઇ થતો એક્યુટ ડીસીઝ છે જેમાં માંદગી દરમ્યાન મસ્કયુલર રીજીડીટી રહે છે, ખેય આવે છે લોક જો થાય છે.
એપીડેમીયોલોજીકલ ફેકટર
એજન્ટ
- ક્લોસ્ટ્રેડીયમ ટીટેનાઈ તે ગ્રામ પોઝીટીવ, એનેરોબીક, સ્પોર ફોર્મિંગ ઓર્ગેનીજમ છે.
- જે 120 °C. તાપમાને 20 આઈબીડબ્લ્યુ પ્રેશર વડે, 20 મીનીટ ઓટોક્લેવ કરવાથી નાશ પામે છે.
- જે ગ્રામ પોઝીટીવ, એનેરોબીક, સ્પોર ધરાવતા, ડ્રમ-સ્ટીક (સરગવાની શીંગ) જેવા લાગે છે.
- ક્લોસ્ટ્રેડીયમ ટીટેનાઈ ધૂળ અને માટીમાં રહેતા હોય છે., ઘણા પ્રાણીઓના આંતરડામાં પણ હોય છે અને તેમના મળમાંથી બહાર નીકળે છે.
- વાતાવરણમાં સ્પોર ઘણા વર્ષો સુધી જીવતા રહે છે. અને તે માણસના આંતરડામાં વર્ષો સુધી કાંઈ પણ હાનિ પહોંચાડયા વગર ઘણા લાંબા સમય સુધી જીવતા રહી શકે છે.
- ક્લોસ્ટ્રેડીયમ ટીટેનાઈના સ્પોર એક્ઝોટોક્સીન ઉત્પન્ન કરે છે. જેને ટીટેનોસ્પાઝમીન કહે છે. સ્પોરમાંથી નીકળતો ટીટેનોસ્પાઝમીન શરીરમાં ચેતાતંત્ર પર અસર કરે છે.
એજ
- 5 થી 40 વર્ષની ઉંમર દરમ્યાન વધુ જોવા મળે છે. તાજા જન્મેલા બાળકમાં નીઓનેટલ ટીટેનસ થાય છે. જે બાળકની નાળ ને અસ્વચ્છ સાધન વડે કાપવાથી કે તેના પર ધુળ, રાખ કે ગાયનું છાણ લગાવાથી થાય છે.
સેક્સ
- પુરુષોમાં વધુ થાય છે પરંતુ સ્ત્રીઓમાડીલીવરી અને એબોર્શન ને કારણે પરપ્યુરલ ટીટેનસનું જોખમ વધુ રહે છે.
ઓક્યુપેશન (ધંધો)
- ખેતીકામ કામ કરતા લોકોમાં માટીના સંપર્ક કારણે ખાસ જોખમ રહે છે.
ઇમ્યુનીટી
- ટીટેનસ વેકસીનના બે ડોઝ લેવાથી ઇમ્યુનીટી મળે છે. પરંતુ તે સત્ત ટકી રેહતી નથી
એન્વાયરમેન્ટલ એન્ડ સોશિયલ ફેક્ટર
- અસ્વચ્છ ટેવો અને ખરાબ રીત રીવાજો જેમ કે વુન્ડ પર ધુળ કે છાણ લગાવવુ .અસ્વચ્છસાધનો વડે ડીલીવરી કરવી અસ્વચ્છ સાધન વડેનાળ કાપવી રેહણાંક નુ અસ્વચ્છજગ્યા, અંધશ્રધ્ધા,અણઆવડત, પ્રાથમીક સારવારમાંની અસુવીધા વગેરેને કારણે વધુ થાય છે.
ગ્રામ્ય અને શહેરી તફાવત
- શહેર કરતા ગ્રામ્ય લોકોમાં વધુ જોવા મળે છે. ખાસ કરીને જે લોકો પશુના છાણ ના સંપર્કોમાં રહેતા હોય તેમને વધુ જોખમ રહે છે.
સોર્સ ઓફ ઇન્ફેક્શન :આના જંતુઓ પશુઓના આંતરડામાં જોવા મળે છે અને તેના મળ (છાણ) દ્વારા બહાર આવે છે. જે માટી માં હોય છે.
મોડ ઓફ ટ્રાન્સમિશન
- ટીટેનસના જંતુઓ વડે વુન્ડ દુષીત થવાથી તેનો ફેલાવો થાય છે. જેમા પીન લાગવી, ઉઝરડા થવા પંકચર વુન્ડ થવા બર્ન્સ, હ્યુમન અને એનીમલ બાઇટ : અસ્વચ્છ સર્જરી, ઇન્ટ્રા યુટરાઇન ડેથ આંતરડાના ઓપરેશન, દાંત કાઢવો. કંપાઉન્ડ ફેકચર, મધ્ય કર્ણ નો ચેપ અસ્વચ્છ સાધનથી નાળ કાપવી. ચામડી પર જુનુ અલ્સર ગેગરીન વાળા લીમ્બ… વગેરે મારફતે ફેલાય છે.
ઈન્કયુબેશન પિરિયડ
- 6 થી 10 દિવસ. તે 1 દિવસ જેટલો ટુંકો કે કેટલાક મહીના જેટલો લાંબો પણ હોઇ શકે.
ટાઈપ્સ ઓફ ટીટેનસ
ટીટેનસના મુખ્ય પ્રકારો:
(1)ટ્રોમેટ્રીક : ઇજા એ ટીટેનસના મુખ્ય કારણ છે. ક્યારેક એકદમ ખબર બહારની સામાન્ય ઇજાથી પણ ટીટેનસ થાય છે.
(2) પરપ્યુરલ : ડીલવરી પછી ખાસ કરીને એબોર્શન પછી પરપ્યુરલ ટીટેનસ થાય છે.
(3) ઓટોજેનીક :જો કે આ રીતે ક્યારેક ટીટેનસ થાય છે. ખાસ કરીને બાળકોમા ચેપી પેન્સીલ, દિવાસળી, વગેરેને કારણે આ પ્રકારનું ટીટેનસ થાઇ છે.
(4) ટીટેનસ ન્યુઓનેટ્રમ : ઘણા દેશોમાં આ પ્રકારનું ટીટેનસ થયેલ બાળકોમાંથી 80 ટકા બાળકો મૃત્યું પામે છે. આ પ્રકાર ટીટેનસના મુખ્યકારણ જન્મ બાદ નાળમાં થતો ચેપ છે.
(5)ઇડીયોપેથીક : આમાં ઇજાની કોઇ ચોક્કસ હિસ્ટ્રી હોતી નથી પરંતુ એવું મનાય છેકે તે માઇક્રોસ્કોપીક ઇજાને કારણે થાય છે. કેટલાક એવું વિચારે છે કે આંતરડામાં ટીટેનસ ટોક્સીન શોષવાથી તે થાય છે.ત્રીજા તારણ પ્રમાણે ટીટેનસના જંતુઓ શ્વાસમાંજવાથી થાય છે.
ચિહ્નો-લક્ષણો
- મસલ્સમાં રીજીડીટી (જકળાઇ જાય) આવે છે. ખાસ કરીને જડબું, ડોક, અન્નનળી, એબ્ડોમીન, પગ તેમજ સ્પાઇનના મસલ્સ માં રીજીડીટી આવે છે.
- દર્દો મોં ખોલી શકતો નથી જેને લોક જો કહે છે.
- પેશન્ટની પીઠ કમાનની જે વળી જાય છે.
- પેશન્ટ ચિડીયું અને બેચેન બની જાય છે
- સખત ફીવર આવે છે. (100 થી 105 ડીગ્રી ફે.)
- ભુખ તરસ લાગતી નથી અને ઉંઘ આવતી નથી
- પેશન્ટ ને આંચકી આવે છે. અને હવા કે પ્રકાશથી આંચકી વધે છે.
- શ્વાસ લેવામાં તકલીફ પડે છે.
- યુરીન તેમજ સ્ટુલ પાસ કરવામાં તકલીફ પડે છે.
- ખુબ જ પરસેવો વળે છે.
ટીટેનસ નીઓનેટ્રમ / નીઓનેટનલ ટીટેનસના બચાવ માટેના અટકાયતી પગલા
- દરેક સગર્ભા માતાને ઈજેક્શન ટી.ટી ના બે ડૉઝ આપવામાં આવે છે.
- પહેલો ડોઝ સગર્ભાવસ્થાની જાણ થતાં બને તેટલો જલ્દી અને, ત્યારબાદ બીજો ડોઝ એક મહિના પછી આપવામાં આવે છે.
- જે માતા અને બાળક બંનેને ધનૂર સામે રક્ષણ આપે છે.
- જો સગર્ભા માતાએ રાષ્ટ્રીય રસીકરણ પત્રક મુજબ ઈન્જેક્શન ટી.ટી.ના લીધા હોય તો સગર્ભાવસ્થાના કોઈપણ સમયે ઈન્જેક્શન ટી.ટી.નો એક ડોઝ તો આપી દેવો જોઈએ.
- જો કોઈ બાળક અનઈમ્યુનાઈઝ માતાથી જન્મેલ હોય તો તેને નીઓનેટનલ ટીટેનસ થવાનુ જોખમ વધી જાય છે. તેમને જન્મના ૬ કલાકમાં ઈન્જેક્શન એન્ટીટોક્સીન આપી રક્ષિત કરી શકાય છે.
- આ ઉપરાંત સ્વચ્છ સુવાવડ અને દવાખાનામાં સલામત પ્રસૂતિથી ધનુરનું જોખમ ઘટાડી શકાય છે. સુવાવડ વખતે સ્વચ્છ અષ્ટકનો અમલ કરવાનો છે.
- ૧) સ્વચ્છ હાથ
- ૨) સ્વચ્છ સુવાવડ કરાવવાની જગ્યા
- ૩) સ્વચ્છ ગર્ભનાળ
- ૪) સ્વચ્છ દોરો
- ૫) સ્વચ્છ બ્લેડ
- ૬) સ્વચ્છ માતાના કપડા
- ૭) સ્વચ્છ બાળકના કપડા
- ૮) સ્વચ્છ પેરીનિયમ
ટ્રીટમેન્ટ એન્ડ કેર
- પેશન્ટ ને ડાર્ક રુમમાં અલાયદો રાખવો.
- વુન્ડ ને હાઇડ્રોજન પેરોક્સાઇડ વડે સાફ કરવો.
- ઇંજેક્શન ટીટેનસ ઇમ્યુનોગ્લોબ્યુલીન (Ti g) 250-500i u. આપવામાં આવે છે. જે 30 દિવસ સુધી રક્ષણ આપે છે.
- જોઇજેક્શનટીટેનસ ઇમ્યુનોગ્લોબ્યુલીન ન હોય તો એ.ટી.એસ. (એન્ટી ટીટેનસ સીરમ) 1500 આઈ.યુ. સબક્યુટેનીયસ ટેસ્ટ ડોઝ કર્યા પછી આપવામાંઆવે છે. જે 7 થી 10 દિવસ રક્ષણ આપે છે.
- ઇન્જેક્શન ક્રિસ્ટલાઈન પેનિસિલિન 20 લેક્સ યુનિટ 6 અવર્લી ટેસ્ટ ડોઝ આપ્યા પછિ અપાય છે.
- કન્વલ્ઝન એન્ડ સીડેશન માટે ઇન્જેક્શન ડાઈઅઝેપામ અને ઇન્જેક્શન ક્લોરપ્રોમાઝીન અને ઇન્જેક્શન ફીનાર્ગન આપવામા આવે છે.
- પેશન્ટ મોટેભાગે સેડેશનમાં રાખવામાં આવે છે કે જેથી આંચકી આવે નહી.
- મસ્ક્યુલર રીજીડીટી ઓછી કરવા માટે ઇન્જેક્શન રોબી નેક્સ ડોક્ટર ઓર્ડર પ્રમાણે 100mg અપાય છે.
- શ્વાસમાંતકલીફ હોય તો ઓક્સીજન આપવામાં આવે છે.
- જરુરીયાત હોય પેશન્ટ ને વેન્ટીલેટર પર મુક્વાંમાં આવે છે.
- વધુ સીકીશન થતુ હોય તો સકશન કરવામાં આવે છે.
- કન્ટીન્યુસ કેથેટરાઝેશન કરવામાં છે
- આઇ.વી.ફ્લ્યુઇડ, જેમાં ઇન્જેક્શન 10% ડેક્સટ્રોઝ અપાય છે.
- ન્યુટ્રીશન રાઈલ્સ ટ્યુબ ફીડીંગ મારફતે આપવામાં આવે છે.
- સારુ થયા બાદ મોં વાટે દવાઓ આપવામાં આવે છે.
- નર્સિંગ કેર : જેમાં સ્પંજબાથ, બેકકેર, સકશન, ઇંજેક્શન, ઓબર્ઝવેશન, વગેરેનો સમાવેશ થાય છે.
પ્રિવેન્સન એન્ડ કન્ટ્રોલ મેજર
નોટીફિકેશન
- ઉચ્ચ કચેરીને ટેલીફોનીક તેમજ લેખીત જાણ કરવી.
આઈસોલેશન
- હવા અને પ્રકાશ ઓછો આવે તેમજ ખલેલ ન પહોંચે તેવી રીતે પેશન્ટ ને અલાયદો રાખવો.
ડીસઇન્ફેક્શન
- પેશન્ટ ના વુન્ડના ડ્રેશીગને જંતુરહીત કરીને યોગ્ય રીતે નિકાલ કરવો પેશન્ટ માટે વપરાયેલા તમામ વસ્તુઓને યોગ્ય રીતે જંતુરહીતકરવી.
હેલ્થ એજ્યુકેશન
- બધા જ વુન્ડને તરતજ સારી રીતે ધોવા.
- ઇજા ન થાય તે બાબતે ધ્યાન રાખવા સમજાવવું.
- લોકોને સમયસર સરવાર લેવા માટે સમજાવવુ.
- લોકોનેરોગની ગંભિરતા વિશે સમજણઆપવી.
- બાળકની નાળ પર છાણ લગવવાના જોખમથી લોકોને માહિતગાર કરવા.
- લોકોને રોગની સાચી માહીતી આપી ગેર સમજો દુર કરવી.
- લોકોને રસીકરણની ઉપયોગીતા વિશે સમજાવી, સમયસર રસીકરણ થતા ફાયદાઓ કહેવા
ઇમ્યુનાઈઝેશન
- ઈન્ફાન્ટ & ચાઈલ્ડ : દોઢ, અઢી અને સાડાત્રણમાસે પેન્ટાવેલન્ટ સાથે, (18થી 24માસે ડીપીટીબુસ્ટરડોઝ)
- પાંચ વર્ષે : ડીટી
- 10 અને 16 વર્ષે ઇન્જેક્શન ટીબી અડલ્ટ: 0.5mm આઈ.એમ બે ડોઝ, છ અઠવાડીયાના અંતરે ત્યારબાદ દર 10 વર્ષે બુસ્ટર ડોઝ.
- પ્રેગ્નેન્ટ વુમન : રજીસ્ટ્રેશન વખતે પ્રથમ ડોઝ ડીટી. બીજૉ ડૉઝ ૧ મહીના પછી પરંતુ જો ત્રણ વર્ષની અંદર બીજી પ્રેગ્નન્સી હોય તો ફક્ત એક જ ડોઝ ડીટી.
- ઉપરાંત જે વિસ્તારમાં નીઓનેટલ ટીટેનસનુ જોખમ વધુ હોય ત્યાં 2 ડોઝ ટીડી ના આપવા.
પોલિઓ માયલિટીસ-બાળલકવો / ખંજ-પગુ
- ખંજ—એક પગનો લકવો
- પંગુ—બે પગનો લકવો
- પોલિયો એ વાયરસથી થતો રોગ છે. માણસના આંતરડામાં પ્રાથમિક ચેપ લાગે છે, અને ચેતાતંત્ર પર અસર કરે છે. જે બાળકને અપંગ બનાવી દે છે.
એપીડેમીયોલોજી
એજન્ટ
- પોલિયો વાયરસ ત્રણ પ્રકારના હોય છે.
- પોલિયો વાયરસ 1, પોલિયો વાયરસ 2, પોલિયો વાયરસ 3. મોટા ભાગે પોલિયો વાયરસ 1થી ચેપ ફેલાય છે.
- આ વાયરસ બહારના વાતાવરણમાં લાંબા સમય સુધી જીવિત રહી શકે છે. ઠંડા વાતાવરણમાં ૪ મહિના સુધી અને મળમાં ૬ મહિના સુધી જીવિત રહે છે.
- ચેપી વ્યક્તિના મોં અને નાકમાંથી નીકળતા સ્ત્રાવ અને મળમાં વાયરસ હોય છે.
- ચિહ્નો-લક્ષણો દેખાયાના ૭ થી ૧૦ દિવસ પહેલા અને પછી વધુ ચેપી હોય છે. તેના મળમાંથી ૩ થી ૪ મહિના સુધી વાયરસ નીકળ્યા કરે છે.
હોસ્ટ
- ત્રણ વર્ષ સુધીના બાળકોમાં જોવા મળે છે.
- છોકરા અને છોકરીઓમાં ૩:૧ ના પ્રમાણમાં જોવા મળે છે.
- માતામાંથી મળતી એન્ટીબોડી ૬ મહિના પછી રહેતી નથી.
એન્વાયરમેન્ટ /વાતાવરણ
- ચોમાસા દરમ્યાન પોલિયો થવાની સંભાવના વધુ રહે છે. ઠંડા
- વાતાવરણમાં પોલિયો વાયરસ વધારે સમય માટે જીવિત રહે છે. દૂષિત પાણી, ખોરાક અને માખી રોગના ફેલાવવાના અગત્યના પરિબળો છે.
- વસ્તીની ગીચતા અને અસ્વચ્છતા ચેપનો ફેલાવો વધારે છે.
ફેલાવવાની રીતો
૧) ફીકો -ઓરલ રૂટ
- મળથી મુખ સુધી ગંદા આંગળા દ્વારા રોગનો સીધો ફેલાવો થાય છે. અંગત અસ્વચ્છતાના કારણે દૂષિત પાણી, ખોરાક, માખી જે આડકતરી રીતે રોગનો ફેલાવો કરે છે.
૨) ડ્રોપલેટ ઈફેક્શન
- દર્દીમાં જ્યારે પોલિયો તીવ્ર તબક્કામાં હોય,વાયરસ ગળામાં હાજર હોય ત્યારે નજીકના કોન્ટેક્ટમાં રહેલા લોકોમાં ડ્રોપલેટ ઈફેક્શન દ્વારા પોલિયો ફેલાઈ શકે છે.
ઈન્ક્યુબેશન પીરિયડ
- સામાન્ય રીતે ૭ થી ૧૪ દિવસનો હોય છે.
ચિહ્નો-લક્ષણો
- જ્યારે કોઈ વ્યક્તિમાં પોલિયો વાયરસથી ચેપ લાગ્યો હોય ત્યારે નીચેનામાંથી એકાદ રીસપોન્સ જોવા મળે છે.
૧) સબક્લિનીકલ ચેપ
- ૯૧ થી ૯૬ % લોકોમાં કોઈ ચિહ્નો-લક્ષણો જોવા મળતા નથી.વાયરસની હાજરી અથવા લોહીમાં એન્ટીબોડી ટાઈટર વધુ જોવા મળે છે.
૨) એબોર્ટીવ પોલિયો / માઈનોર ઈલનેસ
- ૪ થી ૮ % ચેપમાં જોવા મળે છે. લોહીમાં વાયરસ હોવાના કારણે ઈલનેસ જોવા મળે છે. લોહીમાં એન્ટીબોડી ટાઈટર વધુ જોવા મળે છે.
૩) નોન-પેરાલાયટિક પોલિયો
- ૧% ચેપમાં જોવા મળે છે.તેમં ડોક અક્કડ થઈ જાય છે,કમર અને ડોકમાં દુખાવો થાય છે.એસેપ્ટીક મેનીન્જાઈટીસ જેવુ લાગે છે.
૪) પેરાલાયટિક પોલિયો
- ૧ %થી પણ ઓછા લોકોમાં જોવા મળે છે. વાયરસ ચેતાતંત્રને અસર કરે છે અને પેરાલિસીસ થાય છે.
- હાથ, પગમાં પેરાલિસીસની અસર જોવા મળે છે.ગંભીર પ્રકારના પોલિયોમાં તમામ અવયવો સપડાવવાની શક્યતા હોય છે.
- પેરાલિસીસની સાથે તાવ આવવો તે પોલિયો હોવાનું સાબિત કરે છે.
- તેની સાથે માથાનો દુખાવો, ઊલટી, ઊપકા, ગળામાં દુખાવો, પેટમાં દુખાવો થાય છે.ગરદન અને પીઠના સ્નાયુઓ જકડાઈ જાય છે.
- ટ્રાઈપોઈડ સાઈન પણ જોવા મળે છે.જેમાં બાળકને બેસવામાં તકલીફ પડે છે.તે બેસવા માટે હાથ પાછળ કરી થાપો અને ઢીંચણ વાળીને બેસે છે.
- ૪ થી ૭ દિવસમાં લકવો વધે છે.આ લકવો ડીસેન્ડીંગ ટાઈપનો હોય છે.જે થાપાથી શરૂ થઈ નીચેની તરફ જોવા મળે છે.સંવેદનાનો અભાવ જોવા મળતો નથી.
નિદાન: ચિહ્નો-લક્ષણો દ્વારા ઓછામાં ઓછુ ૮ ગ્રામ જેટલુ ઝાડાનું સેમ્પલ લગભગ લઈ ડબ્લુએચઓ એ નક્કી કરેલ લેબ.માં તપાસમાં પોલિયો વાઈરલ એન્ટીબોડી જણાય તો કેસ પોઝીટીવ કહેવાય છે.
સારવાર: આની કોઈ સ્પેસીફીક સારવાર હોતી નથી. ફીઝીયોથેરાપી અને મેટલના કેલીપરનો ઉપયોગ થાય છે.
- પોલિયોની અટકાયતમાં રસીકરણ ખૂબ અગત્યનો ભાગ ભજવે છે. પોલિયોથી બચવા માટે સમુદાયમાં રાષ્ટ્રીય રસીકરણ પત્રક મુજબ નિયત સમય મુજબ રસીકરણ કરાવવા સમજાવવુ.
પોલિયોની રસી બે પ્રકારની હોય છે. જીવંત અને મૃત
- ૧) આઈ.પી.વી. – ઈએક્ટીવેટેડ પોલિયો વેકસીન — મૃત રસી –
- ૨) ઓ.પી.વી.-ઓરલ પોલિયો વેક્સીન-જીવંત રસી (ટ્રાયવેલેન્ટ) જેમાં પોલિયો વાયરસ ૧, પોલિયો વાયરસ ૨, પોલિયો વાયરસ ૩. ને એટેન્ચ્યુએટેડ કરીને બનાવેલ હોય છે.
રાષ્ટ્રીય રસીકરણ પત્રક મુજબ નીચે મુજબ પોલિયોની રસી આપવાની નક્કી થયેલ છે.
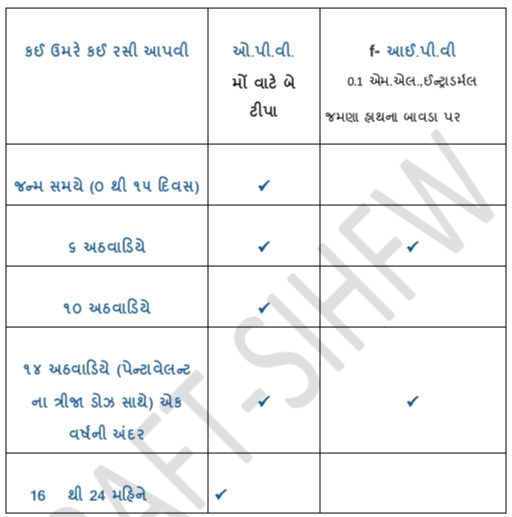
IPV અને OPV વચ્ચેનો તફાવત
| ક્રમાંક | મુદ્દા | IPV (Inactivated Polio Vaccine) | OPV (Oral Polio Vaccine) |
|---|---|---|---|
| 1 | રસીનો પ્રકાર | નિષ્ક્રિય (મૃત) વાયરસ | જીવંત પણ નબળો વાયરસ |
| 2 | આપવાની રીત | ઇન્જેક્શન દ્વારા (સૂઈથી) | મોઢામાં ટીપા દ્વારા (oral drops) |
| 3 | આપવાની જગ્યા | હાથમાં અથવા જાંઘમાં | મોઢા દ્વારા |
| 4 | રક્ષણનું સ્થાન | રક્તમાં રક્ષણ (Systemic immunity) | આંતરડામાં રક્ષણ (Intestinal immunity) |
| 5 | જોખમ | ખૂબ જ સુરક્ષિત – વાયરસ જીવંત નથી | દુર્લભ રીતે જીવંત વાયરસથી સંક્રમણ (VAPP) થઈ શકે |
| 6 | ખર્ચ | મોંઘી | સસ્તી |
| 7 | આપનાર વ્યક્તિ | તાલીમયુક્ત નર્સ અથવા ડૉક્ટર | કોઈપણ તાલીમયુક્ત આરોગ્ય કર્મચારી |
| 8 | સ્ટોરેજ જરૂરિયાત | સામાન્ય તાપમાન નિયંત્રણ પૂરતું | ઠંડકની કડી (Cold chain) જરૂરી |
| 9 | રસી આપતી વખતે દર્દ | થોડી પીડા થાય છે | પીડારહિત છે |
| 10 | ઉદાહરણરૂપ ઉપયોગ | હોસ્પિટલ અથવા ક્લિનિકમાં | ઘરમાં, કેમ્પમાં અથવા મમતા દિવસે |
ડેફીનેશન
- આ એક પોલિયો વાયરસ થી થતુ વાયરલ ઇન્ફેક્શન છે. તે માણસના આંતરડામાં થતુ પ્રાથમિકા ઇન્ફેક્શન છે.જે પાછળથી નર્વ સિસ્ટમને અસર કરે છે.અને પેરાલીસીસ થાય છે.
કોઝીસ
- 1) તે પોલિયો વાયરસ ટાઈપ ૧,૨ અને ૩ થી થાય છે. ટાઈપ ૧ એ મેજર એપિડેમિક માટે જવાબદાર છે.
- 2) ચેપી રોગથી પીડાતા બાળકોના સ્ટુલ તેમજ નાક અને મો ના સીક્રીસનથી ફેલાય છે.
- 3) રૈની સીઝન (જુલાઈ, ઓગસ્ટ, સપ્ટેમ્બર) માસમાં આ રોગ વધુ જોવા મળે છે.
- 4) આ રોગના 78% કેસ બે વર્ષની ઉંમર પહેલા જોવા મળે છે.ઉપરાંત ત્રણ વર્ષની ઉંમર સુધી જોવા મળે છે.
- 5) છોકરામા છોકરી કરતા વધુ જોવા મળે છે.3:1
- 6) આ રોગના વિષાણુ પાણીમાં ચાર માસ સુધી અને સ્ટુલ મા છ માસ સુધી જીવિત રહે છે.
- દુષિત ખોરાક પાણી દુધ તેમજ પુઅર હાઈજીન વાળા બાળકોમાં વધુ જોવા મળે છે. (ફિકલ ઓરલ રૂટ).
- 7) – ડ્રોપલેટ ઇન્ફેક્શન વડે ફેલાય છે.જેમા ચેપી બાળકના છીક અને ઉધરસથી વધુ ફેલાવો થાય છે.
ઈન્કયુબેશન પિરિયડ
- 1-14 દિવસ પરંતુ 3 થી 35 દિવસ સુધીનો હોઇ શકે છે.
ચિહ્નો-લક્ષણો
- વ્યક્તિને ઇન્ફેક્શન લાગે ત્યારે ઘણી વખત આના ચિન્હો-લક્ષણો દેખાતા નથી. પરંતુ પેશન્ટ ને થોડુ સામાન્ય બિમારી જેવુ લાગે છે.અને તરત સારુ પણ થઇ જાય છે સાઈન / સિમટમ્સ બે ભાગમાં વહેચાયેલ હોય છે.
(1) નોન પેરાલાઈટીક પોલિયો
- રેસ્પિરેશન તથા પાચન અવયવોમા દુખાવો થાય છે. પેશન્ટ ને ભારે ફિવર આવે છેઅને 3 દિવસમા સારુ થઇ જાય છે.
(2)પેરાલાઈટીક પોલિયો
- પોલિયો વાઇરસના ઇન્ફેક્શન થી હંમેશા પેરાલીસીસ થતુ નથી. પરંતુ 1% તેથી ઓછા કેસીસમા પેરાલીસીસ જોવા મળે છે. પોલિયો વાઈરસ સેન્ટ્રલ નર્વસ સિસ્ટમ પર અસર કરે છે.
- 1)રોગની શરુઆતમાં ફિવર આવે છેઅને પછી પેરાલીસીસ થાય છે.
- 2) કોઇ વખત પેશન્ટ બેભાન બની જાય છે.
- 3) પેશન્ટ ને આંચકી આવે છે અને પીઠ અક્કડ થઇ જાય છે.
- 4)એક પગ કે હાથમા કે બન્ને પગમા પેરાલીસીસ થઇ જાય છે.
- 5) દરદીના અસર થયેલ હાથને કે પગને ઉપાડતા પેશન્ટ ચિડાઇ જાય છે.
- 6)જો આંખના મસલ્સ ને અસર થાય તો આંખ ત્રાંસી થઈ જાય છે.
ટ્રીટમેન્ટ & કેર
- પોલિયો માટે ની કોઇ ચોક્કસ સારવાર નથી પરંતુ સારી નર્સિંગ કેરજરુરી છે.
- ફિઝીયોથેરાપી આ રોગ માટે અગત્ય નો ભાગ ભજવે છે.
- પેશન્ટ ના લક્ષણો પ્રમાણે સારવાર આપવામાં આવે છે.
- પેશન્ટ ને ન્યુટ્રીટીવ ડાયટ આપવું
- નર્સિંગ કેર
- ટી.પી.આર.
- પર્સનલ હાઈજીન જાળવવવું
- સ્વિમિંગ પુલ ના ઉપયોગ કરવાની મનાઇ કરવી.
- શરીર અક્કડ થઇ જાય તો ગરમ પાણીના પોતા મુકી શકાય છે.
- પેશન્ટ ના એક્સક્રેટા ઓ રેસ્પિરેટરી ડીસ્ચાર્જને જંતુ રહીત કરી ને નાશ કરવો.
- પેશન્ટ એ વાપરેલ આર્ટીકલ ને જંતુરહીત કરવા.
પ્રિવેન્સન & કન્ટ્રોલ
1) નોટીફિકેશન
- આ વર્લ્ડ વાઈડ નોટીફાઇ કરેલ રોગ છે. તમારા વિસ્તારમાં જરાપણ શંકાશીલ લક્ષણો વાળુ બાળક જણાય તો તાત્કાલીક હેલ્થ ઓથોરિટી ને જાણ કરવી અને કેસ ને લગતી તમામ વિસ્તૃત માહિતી ભેગી કરવી.
2) આઈસોલેશન
- બાળક ને ચિન્હો લક્ષણો ની શરુઆત થી એક અઠવાડીયા સુધી તેને નાના બાળકો સાથે રમવા દેવું નહીં તેમજ બહાર જાહેર માં લઇ જવું નહિં.
3) ક્વોરન્ટાઈન પીરીયડ
- ચેપી બાળક ના સંપર્ક માં આવેલા તમામ બાળકો ને 21 દિવસ સુધી નિરીક્ષણ માં રાખવા.
- રોગ ફેલાયેલા હોય ત્યારે બાળકો ને રમત રમવા કસરત કરતા કે દોડતા અટકાવવા.
- રોગ ના એપિડેમિક વખતે સ્કૂલ્સ, રમત ગમત ના મેદાનો, સિનેમા હોલ કે અન્ય જગ્યા ઓ કે જ્યાં લોકો ની ભીડ થતી હોય તે અટકાવવી.
- લોકો ને સેનિટરી લેટ્રીન નો ઉપયોગ કરવા સમજાવવા.
- પીવા ના પાણી નું ક્લોરીનેશન કરીને જ વાપરવું.
- દુધ પાશ્યુરાઇઝશન કરી ને પછી જ વાપરવું.
- ફુડ સેનિટેશન : તેમા ખોરાક ને દુષિત થતો અટકાવવો .
- વેક્ટર કન્ટ્રોલ: માખીઓ નો ઉપદ્રવ અટકાવવો.
4) હેલ્થ એજ્યુકેશન
- બાળકો ને જમતા પહેલા તેમજ ડીફિકેશન પછી હાથ ને સાબુ પાણી થી ધોવાનું મહત્વ સમજાવવુ.
- લોકો ને ફુડ હાઈજીન વિશે જાગૃતિ ફેલાવવી.
- લોકો માં રસીકરણ વિશે જાગૃતિ ફેલાવવી .
- લોકો ને રોગ ના ચિન્હો- લક્ષણો વિશે આરોગ્ય શિક્ષણ આપવું.
- લોકો ને રોગના ફેલાવા વિશે તેમજ રોગના અટકાયતી પગલા વિશે માર્ગદર્શન આપવું.
5) ઇમ્યુનાઈઝેશન
- જ માત્ર -સિપીવી આપવામાં આવે છે. પોલિયો અટકાવવા માટે ઇમ્યુનાઈઝેશન એ એક અસરકારક દવા છે.દેશના બધા જ બાળકોમાં ત્યારે જ આ રોગને નાબુદ કરી શકાય તેમ છે.
- જન્મ સમયે બાળકને ચીઢી સાડા ત્રણ માસે પેન્ટાવેલેન્ટ સાથે આપવામાં આવે છે.
- દોઢ,અને સાડા ત્રણ માસે બાળકને આઈપીવી (ફ્રેક્સનલ ઈનએક્ટિવેટેડ પોલિયો વાઈરસ)આપવામા આવેછે.
- 18 અને 24 માસે બુસ્ટર ડોઝ
- જ્યારે પણ વધારાનો પલ્સ પોલિયો કાર્યક્રમ આવે ત્યારે આપવામાં આવે છે.
- ૨૦૧૪ છેલ્લા ૩ વર્ષ થી દેશ માથી કોઈ વાઈલ્ડ વાયરસ નો કેસ નોંધાયો નથી. ડબ્લુએચઓ એ ભારતને પોલિયોમુક્ત દેશજાહેર કર્યો છે.
કોમ્પ્લિકેશન
- 1)અપંગતા થાય છે.
- 2) બ્રોન્કો ન્યુમોનિઆ
- એ.એફ.પી.-એક્યુટ ફ્લેસિડ પેરાલિસિસ
- આ બીજા કારણોથી પણ થઇ શકે છે. તે પોલિયો વાઈરસ થી થયેલ છેકે બીજા કારણે થયેલ છે. તેની તપાસ કરવા માટે બાળકના સ્ટુલ ના બે સેમ્પલ લેવામાં આવે છે અને તેને લેબમા વાઈરસ માટે ચકાસણી કરવામાં આવે છે.જે વિસ્તારમાં એ.એફ.પી. નો કેસ જણાય તે જગ્યા એ બાજુ-બાજુ 8 કિલોમીટર ની ત્રિજ્યા માં સર્વેલંસ કરવામાં આવે છે.
- ડબ્લુએચઓ ની ભલામણ છે કે 15 વર્ષથી નીચેના બાળકોમાં એ.એફ.પી. થાય તો તેનો તાત્કાલીક રિપોર્ટ કરવો. અને તાત્કાલીક તપાસ હાથ ધરવી. 1977 થી એ.એફ.પી. સર્વેલંસ સિસ્ટમ કામ કરે છે.જેને સ્પેશિયલ તાલીમ આપવામાં આવે છે. ભારતમાં આવા 108 એસ.એમ.ઓ. છે.તે રાજ્ય કક્ષાએ મુખ્ય મથકમા હોય છે. તેની ટીમ ડેલ્હીમાં હોય છે. આના માટે નિયમિત રીતે વિક્રમી રિપોર્ટીગં સિસ્ટમ સ્થાપવામાં આવે છે.જેમા દર અઠવાડિયે એ.એફ.પી. નો રીપોર્ટ મંગાવવામાં આવે છે.તેમજ મોનિટરીંગ કરવામાં આવે છે.
- પોલિયો મુક્ત ભારત- પોલિયો મુક્ત વિશ્વ
- નેશનલ સ્વીચ ડે – ૨૫મી એપ્રિલ ૨૦૧૬
- વેલીડેશન ફેઝ – ૨૫મી એપ્રિલ-૯મી મે ૨૦૧૬
- નેશનલ વેલીડેશન ડે – ૯મી મે ૨૦૧૬
- રસીમાં વપરાતી ટ્રાયવેલેન્ટ-ઓ.પી.વી.ની જગ્યાએ ૨૫મી એપ્રિલ ૨૦૧૬ થી બાયવેલન્ટ આપવાનું નક્કી કરેલ છે. ત્યાર પછીથી વધેલા બધા જ ડોઝ બાયો-મેડીકલ વેસ્ટમાં માર્ક કરીને નિકાલ કરવાના છે.
મિસલ્સ ઓર રુબેલા ( ઓરી )
ડેફીનેશન
- મિસલ્સ એ બાળકમાં જોવા મળતો પેરામાઈક્સો વાયરસ થી થતો હાઈલી ઇન્ફેકસીયસ ડીસીસ છે જેમાં ફીવર, સ્નિઝીન્ગ, કફિંગ અને રનીંગ નોઝ તેમજ ખાસ પ્રકારના રેશ (દાણા) જોવા મળે છે. મિસલ્સ એ આખી દુનિયામા જોવા મળે છે. અનવેક્સિનેટેડ કમ્યુનિટી મા મિસલ્સ એ એન્ડેમિક સ્વરૂપે તેમજ દર 2 થી 5 વર્ષે એપિડેમિક સ્વરૂપે જોવા મળે છે.ભારતમાં મિસલ્સ નો એપિડેમિક ખાસ કરીને જાન્યુઆરી થી એપ્રિલ દરમ્યાન જોવા મળે
કોઝિસ
- મિસલ્સ વાયરસ થી જોવા મળે છે.અથવા પેરામિક્સો વાયરસ થી થાય છે.
સોર્સ ઓફ ઇન્ફેક્શન
- મિસલ્સ થયેલ પેશન્ટ ઈન્ફેક્ટીવ મટીરીયલ્સ અને નાક અને ગળામાથી નિકળતુ સીક્રીસનનો સમાવેશ થાયછે.
અસર કરતા પરિબળો
- 1)6 માસથી 5 વર્ષની ઉંમર દરમ્યાન વધુ જોવા મળે છે.
- 2) મેલ અને ફિમેલ બન્નેમા જોવા મળે છે.
- 3) એક વખત મિસલ્સ થયા બાદ લાઈફટાઈમ ઇમ્યુનિટી રહે છે.બીજા વખત ભાગ્યે જ નીકળે છે.
- 4) કુપોષણવાળા બાળકોમાં વધુ જોવા મળે છે.
- 5) વાયરસ ગમે તે સીઝનમાં ફેલાય છે. પરંતુ શિયાળામા લોકો વધુ સમય ઘરમાં રહે છે
- મીઝલ્સ એ પેરામિક્ઝો ગ્રુપના વાયરસથી થતો ચેપી રોગ છે. આખી દુનિયામાં એપિડેમિક કે એન્ડેમિક સ્વરૂપમાં જોવા મળે છે. ૧૯૫૮ માં એન્ડર્સ નામના વૈજ્ઞાનિકે ઓરીના વાયરસની શોધ કરી હતી.
એપીડેમીયોલોજી
એજન્ટ
- આર.એન. એ. વાયરસ ઓફ પેરામિક્ઝો ગ્રુપ.
- આ વાયરસ શરીરની બહાર લાંબા સમય સુધી જીવિત રહી શકતા નથી.
- ઓરીનો દર્દી જ રોગ માટે કારણભૂત છે.
- દર્દીના નાક, ગળા, અને શ્વસનતંત્રના સ્ત્રાવો થી ચેપ ફેલાય છે.
હોસ્ટ
- સામાન્ય રીતે છ મહિનાથી પાંચ વર્ષના બાળકોમાં વધુ જોવા મળે છે.
- એક વખત ઓરી થયા પછી જીવન- પર્યંતની રોગપ્રતિકારકતા મળે છે.
- બીજો એટેક ભાગ્યે જ આવે છે. ૦ થી ૬ મહિનાના બાળકોમાં માતા તરફથી રોગપ્રતિકારકતા મળેલી હોય છે.
- કુપોષણવાળા બાળકોમાં ઓરીનું ભયંકર રૂપ જોવામળે છે. તેમાં મરણની સંખ્યા પોષણયુક્ત બાળક કરતાં ૪૦૦ ગણી વધુ જોવા મળે છે.
વાતાવરણ
- સામાન્ય રીતે શિયાળામાં ઠંડી અને માણસોની ગીચતાના કારણે વધુ જોવા મળે છે.
ફેલાવવાની રીતો
- ડ્રોપલેટ ઈફેક્શન
- દર્દીના સીધા સંપર્કથી
- કન્જક્ટાઈવા મારફતે
ઈન્ક્યુબેશન પીરિયડ
- ૧૦ થી ૧૪ દિવસનો હોય છે.
ચિહ્નો-લક્ષણો
ઓરીના ચિહ્નો-લક્ષણો ત્રણ તબક્કામાં જોવા મળે છે.
પ્રથમ સ્ટેજ (પ્રોડ્રોમલ તબક્કો)
- ચેપ લાગ્યાના ૧૦ દિવસ પછી આ તબક્કો ચાલુ થાય છે.
- તાવ અને ખાંસી આવે છે.શરદી, ઉધરસ થાય છે. નાકમાંથી પાણી પડે છે. આંખો લાલ થાય છે.
- પ્રકાશમાં આંખો અંજાઈ જાય છે. (ફોટોફોબીયા)
- શરીર પર દાણા નીકળતા પહેલા એક-બે દિવસ પહેલા મોઢામાં ઉપરના જડબામાં પહેલી બે દાઢ ની ઉપરના ભાગમાં ઝીણા, ભૂરા, ભૂખરા રંગનો સ્પોટ જોવા મળે છે. જેને કોપ્લીક સ્પોટ કહેવાય છે.
- ઉલટી ઝાડા પણ થઈ શકે છે.
બીજુ સ્ટેજ (ઈરપ્ટીવ તબક્કો)
- જેની પ્રથમ શરૂઆત કાનની પાછળ થી થાય છે.
- કાનની પાછળ લાલ અળાઈ જેવા દાણા દેખાય છે. અને પછી ત્યારબાદ મોં, ગળા આખા શરીર પર દાણા થાય છે.
- આખા શરીરમાં લાલ ઉભરો આવે છે.
- જો કોઈ તકલીફ ના હોય તો તાવ અને દાણા ૩ થી ૪ દિવસમાં અદ્રશ્ય થઈ જાય છે.
- ધીમે-ધીમે ચામડીનો રંગ બ્રાઉન થઈ જાય છે. જે બે થી ત્રણ મહિના સુધી જોવા મળે છે.
ત્રીજુ સ્ટેજ (પોસ્ટ-મીઝલ્સ તબક્કો)
- બાળકનું વજન ઘટે, અને નબળુ રહે.
- ઉંચાઈમાં થતો વધારો સ્થિર થઈ જાય.
જટિલતાઓ : નાના બાળકોમાં થતા મૃત્યુમાં ઓરીને કારણે થતી જટિલતાઓ મુખ્ય છે.જેમાં મુખ્યત્વે ઝાડા, ન્યુમોનિયા, શ્વસનતંત્રનો ચેપ,કાનની રસી, મગજનો ચેપ,ખેંચ વગેરે
નિદાન :ચિહ્નો-લક્ષણો દ્વારા
મોડ ઓફ ટ્રાન્સમિશન
- રોગનો ફેલાવો ડ્રોપલેટ ઇન્ફેક્શનથી થાય છે.
- રોગના જંતુઓ શ્વાસ મારફતે તેમજ ક્યારેક કંજક્ટીવા મારફતે પણ દાખલ થાય છે.
- સ્નિઝિન્ગ, ટોકીન્ગ,કિસિન્ગ પેશન્ટ એ વાપરેલ વસ્તુઓ જેમ કે કપ્સ, સ્પુન વગેરે.
ઈન્કયુબેશન પિરિયડ
- 10 થી 14 દિવસ
સાઈન / સિમટમ્સ
1)પ્રિ એરપ્ટીવ સ્ટેજ
- ફિવર આવે છે.
- નાકમાથી પાણી નીકળે છે.
- સ્નિઝિન્ગ,
- આખો લાલ થઇ જાય છે અને આખોમાથી પાણી આવે છે.
- ફોટોફોબીઆ (પ્રકાશ વધુ સહન ન થઇ શકે )
- રેશ નીકળવાના બે દિવસ અગાઉ સકલ મ્યુકોઝામા બ્લડ વાઈટ જોવા મળે છે.
2) એરપ્ટીવ સ્ટેજ
- ચોથા દિવસથી એરપ્ટીવ સ્ટેજની શરુઆત થાય છે.જે 4 થી 6 દિવસ સુધી રહે છે.
- ડસ્કી રેડ રેશ નીકળે છે.જે શરુઆતમાં મોઢા અને કાન પર દેખાય છે ત્યાર બાદ બોડી પર દેખાય છે અને 2 થી 3 દિવસમા પગ પર દેખાય છે.
- 5 કે 6 દિવસે રેસીસ સુકાવા માડે છે.
- સ્કિન પર ડાર્ક પિગ્મેન્ટેશન થઇ જાય છે.જે આશરે 6 મહિના સુધી રહે છે.
ટ્રીટમેન્ટ-(નર્સિંગ કેર)
- મિસલ્સ માટે કોઇ સ્પેસિફિક સારવાર નથી.પરંતુ સાઈન & સિમટમ્સ મુજબ સારવાર આપવામાં આવે છે.
- ફિવર માટે પેરાસીટામોલ આપવામાં આવે છે.
- વધુ પડતુ ઇન્ફેક્શન હોય તો એન્ટીબાયોટીક આપવામાં આવે છે.
- પેશન્ટ ને હવા ઉજાસવાળા રુમમાં રાખવુ
- આખ પર સીધો પ્રકાશ ના આવે તે જોવુ.
- વધુ ફિવર હોય તો કોલ્ડ કમ્પ્રેસ મુકવા
- રેસીસ હોય ત્યાં સુધી કેમિકલ પર્ફ્યુમ વાળા સાબુ ન વાપરવા
- પેશન્ટનુ ઓરલ અને નઝલ હાઈજીન જાળવવુ.
- આખની સંભાળ લેવી
- પેશન્ટ લિક્વિડ ડાયટ આપવી જેમા મગનુ પાણી ,કાંઝી, વેજીટેબલ સુપ વગેરે આપી શકાય.
- વધુ પડતા કેસ હોય તો તરત જ મેડીકલ ઓફિસરને જાણ કરવી અને, વિટામીન “એ” નો પૂરક ડોઝ ઉંમર પ્રમાણે આપવો. કારણ કે ઓરીના કારણે વિટામિન ” એ ” ની શરીરમાં ઉણપ થઈ જાય છે.
- આઈ.યુ.-ઈન્ટરનેશનલ યુનિટ
પ્રિવેન્સન & કન્ટ્રોલ
1) નોટીફિકેશન
- રોગના કેસીસ દેખાય કે તરત જ ઉપલી કચેરીને સમયસર ટેલિફોન કે લેખિતમાં જાણ કરવી.
2) આઈસોલેશન
- પેશન્ટ ને અલાયદા રૂમમાં રાખવું.
- હવા ઉજાસવાળા રુમ રાખો.
- બીજા બાળકોએ વાપરેલા રમકડાં બીજા બાળકને આપવા નહીં .
- બાળકને ૯ મહિના પુરાં થયાં બાદ એમ.આર.નો પ્રથમ ડોઝ ૧ વર્ષે બીજો ડોઝ
ટ્યુબરક્યુલોસિસ (ટીબી) :- ક્ષય રોગ
- ટીબી એ એક મોટો પ્રોબ્લેમ છે.
- તે પણ ડેવલપીન્ગ કન્ટ્રી માટે ટીબી એ સ્પેસિફિક ઇન્ફેક્શન છે.
- તેનું કારણ માઇક્રોબેકટેરીયમ ટયુબરકયુલોસિસ નામના બેક્ટેરીયા છે.
- તે પહેલા લંગને અસર કરે તો પલ્મોનરી ટીબી થાય તે મેનેન્જીસ, આંતરડા, હાડકા, સાંધા લિમ્ફ ગ્લેન્ડ, સ્કિન, કિડની, આઈ, શરીરના કોઇ પણ ટીશ્યુમાં થાય છે.
- આ રોગ પ્રાણીઓમાથાયતેને બોનવીન ટીબી તરીકે ઓળખાય છે. દર વર્ષે 24 માર્ચ ના દિવસે વર્લ્ડ ટ્યુબરક્યુલોસિસ ડે તરીકે ઓળખાય છે.
પ્રિડીસ્પોસીન્ગ ફેક્ટર
- માલન્ટ્રીશન
- ઓવર ક્રાઉડ હાઉસ
- પોવર્ટી
- આલ્કોહોલિઝમ ડ્રગ એડિક્સન
- કોર્ટીકોસ્ટેરોઇડ થેરાપી
- ઓક્યુપેશન્સ
- એચઆઇવી ઇન્ફેક્શન
- યુઝ ઓફ ઇમ્યુનોસપ્રીસન્ટ
એપિડેમીલોજીકલ ફેક્ટર
એજન્ટ
આમાં ત્રણ માઇક્રોબેકટેરિયા જવાબદાર છે.
- 1) હ્યુમન ટાઈપ: માઇકોબેક્ટેરિયમ ટ્યુબરક્યુલોસિસ
- 2) એનિમલ ટાઇપ: માઈકો બેક્ટેરિયમ બોવીસ
- 3) અટાઈપિકલ : માઇકોબેક્ટેરિયમ
સોર્સ ઓફ ઇન્ફેક્શન
i) હ્યુમન સોર્સ:- જયારે માણસને ટીબી નો ચેપ લાગે ત્યારે તેનો સ્પુટમ પોઝિટિવ આવે પણ તે યોગ્ય સમયે દવા ન લેતા તેના કોન્ટેક્ટમાં જેટલા પણ વ્યક્તિઓ આવે તેને આ ઇન્ફેક્શન લાગી શકે છે.
ii) બોવીન સોર્સ:- ક્યારેક ચેપી દૂધના કારણે આ રોગ ફેલાય છે.જો કે દુધને ઉકાળવાથી આ રોગ નો ફેલાવો ઘટે છે. આપણા દેશ મા આ ઓછો જોવા મળે છે.
iii) ચેપી મટીરીઅલ દ્વારા: ચેપી માણસ દ્વારા ઉપયોગ મા લેવામાં આવેલ દરેક વસ્તુઓ થી ફેલાઇ શકે છે.
iv) એઇડ્સ કે અન્ય લાંબી માંદગી સાથે : લાંબી માંદગી કે જેમા શરીરની ઇમ્યુનીટી બિલકુલ ઘટી જાય તેવા રોગો સાથે આ રોગ થઇ શકે છે. આ એઇડ્સ ના રોગ ની સાથે વધુ જોવા મળે છે.
હોસ્ટ ફેક્ટર
એજ
- આ રોગ કોઇ પણ ઉંમરે અસર કરી શકે છે. તે 0.5 વર્ષના બાળકોમાં 1% જેટલો હોય છે. 15 વર્ષમાં30% જેટલો હોય છે. અને આ રોગ 15 to 45 વર્ષમાં જોવા મળે છે.
સેક્સ
- સ્ત્રીઓ કરતાં પુરુષોમાં વધુ જોવા મળે છે.
હેરીડીટી
- ટીબી એ કોઇ હેરિડીટી રોગ નથી.પરંતુ માતા પિતા ને હોઇ તો તેમના બાળકમાં ચેપ લાગવાની શક્તાઓ વધી જાય છે.
ન્યુટ્રીશન
- પોષણ આ રોગ માટે સીધુ જવાબદાર નથી.પરંતુ કુપોષણના કારણે આ રોગ થવાની સંભાવના વધી જાયછે.
ઇમ્યુનિટી
- બીસીજી વેક્સિન.
ઓક્યુપેશન
- જે લોકો વસ્તીની ગીચતામાં કામ કરે છે, સમુહમાં કામ કરેછે. પ્રદુષણ વારા વિસ્તારમા કામ કરેછે તેને આ રોગ થવાની સંભાવના વધી જાયછે.
વેન્ટિલેશન
- જે જગ્યા એ હવાની અવર જવર ઓછી હોય ત્યા ટીબી થવાની શક્યતાઓ વધે છે.
સોશિયલ ફેક્ટર
- અંધવિશ્વાસ, અંડર ન્યુટ્રીશન, ઓછું ભણતર, મોટું કુંટુંબ, એક જ થાળીમાં ખાવાનો રિવાજ, નાની ઉંમરે લગ્ન, અપુરતુ વેન્ટિલેશન, પુઅર હાઈજીગ. રોગ પ્રત્યેની અજ્ઞાનતા વગેરે.
ઈન્કયુબેશન પિરિયડ
- આ રોગનો ઈન્કયુબેશન પિરિયડ અઠવાડિયા,મહિના, અને વર્ષ હોઇ શકે છે.
મોડ ઓફ ટ્રાન્સમિશન
- ડ્રોપલેટ ઇન્ફેક્શન
- ઇન્હેલેશન ઇન્ફેક્શન ડસ્ટ
- ઇન્ફેક્ટેડ મિલ્ક
સાઇન & સીમટમ્સ
- ત્રણ અઠવાડિયા કે તેથી વધુ સમયથી ખાસી આવે.
- જાડો કે પાતળો કફ, પછી કફ સાથે લોહિ આવે
- સાંજના સમયે જીણો ફીવર આવે છે( ઇવનિંગ રાઈસ ટેમ્પરેચર)
- છાતીમા દુ:ખાવો થાયછે.
- ઈરીટેબિલિટી
- શ્વાસ લેવામા તકલીફ થાયછે.
- ભુખ ઓછી લાગે છે.
- વજન ઘટે છે.
- હદયના ધબકારા વધે
- અશક્તી અને સુસ્તી લાગે છે.
- રાતના સમયે અને વહેલી સવારે પરસેવો થાય
મુખ્ય 6 લક્ષણ
- ત્રણ અઠવાડિયા કે તેથી વધુ સમયથી ખાસી આવે.
- સાંજના સમયે જીણો ફીવર
- છાતીમા દુ:ખાવો
- જાડો કે પાતળો કફ,પછી કફ સાથે લોહિ આવે
- ભુખ ઓછી લાગે છે.
- વજન ઘટે છે.
ઇન્વેસ્ટીગેશન
- હિસ્ટરી
- સ્ક્રિનિંગ ચેસ્ટ
- ચેસ્ટ એક્સ-રે
- માસ્ક મીનીએચર રેડિયોગ્રાફી (એમ આર) : જેમા એક સાથે 30 થી 40 નાના મોટા ડ્રોપ લઇ શકાય છે.
સ્પુટમ ટેસ્ટ: એસિડ ફાસ્ટ બેસિલાઈ ટેસ્ટ કરવામાં આવે છે.
- જો સ્પુટમમા બેસીલાઈ હોય તો સ્પુટમ પોઝિટિવ અને ન હોય તો નેગેટીવ રીઝલ્ટ ગણાય. હાલ મા સ્પુટમ ની બે તપાસ કરવા મા આવે છે. જેમા સ્પોટ સ્પુટમ અને બીજા દિવસ નુ વહેલી સવાર નુ સ્પુટમ આમ બે સ્પુટમ તપાસ માટે લેવામાં આવે છે.
ફાલ્કન ટેસ્ટ- દવાની સેન્સીટીવીટી જાણવા માટે કરવામાં આવે છે.
બ્લડ ટેસ્ટ : જેમા બ્લડમાં ઇન્ફેક્શન છે કે નહિ તે તપાસ કરવા મા આવે છે. એરિથ્રો સેડીમેન્ટેશન રેટ (ઈએસઆર) એકાઉન્ટ વધારે આવે તો ઇન્ફેક્શન છે.
- બાળકોમાં મોન્ટુક્ષ ટેસ્ટ કરવામાં આવે છે.
ટ્રીટમેન્ટ
- આ સારવાર ને એકેટી કહેવામાં આવે છે.
- હાલની નવી ગાઈડલાઈન મુજબ ટીબીના તમામ દર્દીના વજન આધારિત ટીબીની દવા આપવામાં આવે છે.
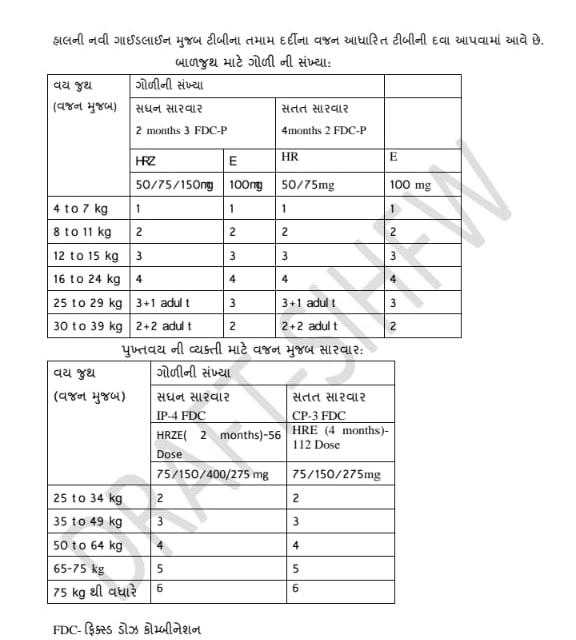
- પુખ્ત વયના તમામ ટીબીના દર્દીને કુલ છ મહિનાની સારવારમાં 168 ડોઝ આપવાના થાય છે.
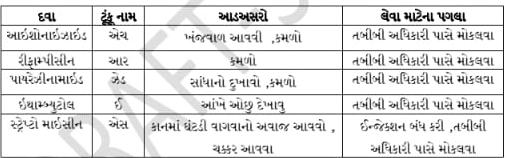
1) કેપ. રિફામ્પિસિન
- આ ખુબ જ અસરકાર બેક્ટેરિયલ ડ્રગ છે.
- તે ભુખ્યા પેટે લેવાની હોય છે.
- 450-600 MG નો ડોઝ હોય છે. જો એકાંતરે આપવાની હોય તો 900 M ન આપવાનો હોય છે.
- આ દવાને લીધે યુરીનનો કલર લાલ આવે છે.
2)ટેબ. આઈસોનીયાઝાઈડ
3) ટેબ. પાઈરાઝીનીમાઈડ
4) ટેબ. ઈથામબ્યુટોલ
5)ઈન્જે. સ્ટ્રેપ્ટોમાયસીન
આ દવાઓની સંભવિત આડઅસરો નીચે મુજબ છે.
પ્રથમ બે મહિના ને ઇન્ટેન્સિવ ફેઝ કહે છે. અને પછીના ચાર મહિનાને કન્ટિન્યુઅસ ફેઝ કહે છે.
સિમ્ટોમેટીક ટ્રીટમેન્ટ
- ફીવર માટે પીસીએમ આપવામાં આવે છે.
- ઉધરસ માટે કોડીન આપવામાં આવે છે.
- છાતીમા દુખાવા માટે એનાલ્જેસીક આપવામાં આવે છે.
- શ્વાસમા તકલીફ માટે બ્રોંકો ડાયલેટર આપવામાં આવે છે.
- શ્વાસમા વધુ તકલીફ હોય તો ક્યારેક ઓક્સીજન આપવામાં આવે છે.
- હિમોપ્ટોસીસ માટે વિટામીન કે આપવામાં આવે છે.
- વધુ પડતી બિમારી વખતે સ્ટેરોઇડ આપવામાં આવે છે
ડાયટ
- જેમા સારો પૌષ્ટિક ખોરાક આપવો
- વધુ પ્રમાણમા એચ.પી.ડી.(હાય પ્રોટીન ડાયેટ ) આપવી.
જનરલ નર્સિંગ કેર
- પર્સનલ હાઈજીન જાળવવી
- વધુ પડતી નબળાઇ વખતે પેશન્ટની પોઝીશન વારંવાર ચેન્જ કરવી.
- પેશન્ટ તેમજ સગાઓને સાયકોલોજીકલ સપોર્ટ આપવો.
પ્રિવેન્શન & કંટ્રોલ
ટીબી એ હાઈલી ઇન્ફેક્શિયસ ડીસીસ છે.તેનો ફેલાવો અટકાવવો મુશ્કેલ છે..પણ અશક્ય નથી.આમાં પેશન્ટને લા સમય ચેપ રહેતો હોવાથી તે ઘણી વ્યક્તિઓને ચેપ લગાડી શકે છે.
- નોટિફિકેશન
- આઇસોલેશન
- ડીસઇન્ફેક્શન
- ઇમ્યુનાઈઝેશન
- હેલ્થ એજ્યુકેશન
- પુરે પુરી સારવાર લેવા માટે સમજાવવુ
- ચેપનો ફેલાવો કઈ રીતે અટકાવી શકાય તેના વિષે સમજાવી શકાય.
- સમયાંતરે સ્પુટમની તપાસ માટે સમજાવવુ
- કેસનુ વહેલુ નિદાન
- સર્વેલસ કરવુ
- રીહેબિલિટેશન
આર.એન.ટી.સી.પી- રિવાઇસ્ડ નેશનલ ટ્યુબરક્યુલોસિસ કંટ્રોલ પ્રોગ્રામ
સુધારેલ રાષ્ટ્રીય ક્ષય નિયંત્રણ કાર્યક્રમ
- ભારતમાં 1962 મા એનટીસીપી અમલમાં મુકવામાં આવેલ જેમાં ક્ષય હોસ્પિટલ અને જિલ્લા ક્ષય કેન્દ્રની સ્થાપના કરવામા આવે છે.
- જેમાં પી.એચ.સી. મારફતે પેશન્ટને સારવાર આપવામાં આવતી હતી.
- રાષ્ટ્રીય ક્ષય નિયંત્રણ કાર્યક્રમના પરિણામો ઉત્સાહજનક ન હતા.
- પરિણામે 1992 મા આકાર્યક્રમની ફરીને સમીક્ષા કરવામા આવી અને ત્યારબાદ સુધારેલ આરએનટીસીપી શરૂ કરવામાં આવ્યો.
મુખ્ય ધ્યેય: મુખ્ય ધ્યેય ટીબીના કારણે થતી તકલીફો અને મૃત્યુ ઘટાડવાનો છે. અને ટીબી ના ચેપ નો ફેલાવો અટકાવવાનો છે.
આરએનટીસીપી-ના હેતુઓ
- ટીબીના પોઝિટિવ કેસોમા ઓછામા ઓછા 90% કેસો રોગમુક્તનો દર હાસિલ કરવા માટે
- ટીબીના પેશન્ટને વહેલી તકે ડેઈલી(દરરોજ) ડોટ્સ સારવાર આપવી. (ડાયરેક્ટ ઓબ્ઝર્વેશન ટ્રીટમેન્ટ શોર્ટ કોર્સ)
ટુંકા અને લાબા ગાળાની સારવાર આપવી
- ઓપીડીમાં આવતા પેશન્ટ ઓના અમુક ટકા પેશન્ટ ઓની ફરજિયાત સ્પુટમ તપાસ કરાવવી. પેશન્ટની સારવાર પુરી થાય ત્યા સુધી તેની દેખરેખ રાખવી.
- આ પ્રોજેક્ટ મા દર 5 લાખની વસ્તીએ 1 ટીબી યુનિટ અને 1 લાખની વસ્તીએ માઈક્રોસ્કોપિક સેન્ટર સ્થાપવામા આવેલ છે.મોટાભાગના ટી.બી ના પેશન્ટ ઓ સારવાર અધુરી અને અનિયમિત લઇ છોડી દેતા હોય તેમને વૈજ્ઞાનિક ઢબે સારવાર આપી ઓછા ખર્ચે અને વધુ સરળતા થી પેશન્ટ સાજો જાય તે માટે ડોટ્સ ની સારવાર દ્વારા આ કાર્યક્રમ અમલમાં મુકવામાં આવેલ છે.
ડોટ્સ
- નજર સમક્ષની સારવારમાટે ભલામણ (ડાયરેક્ટ ઓબ્ઝર્વેશન ટ્રીટમેન્ટ શોર્ટ કોર્સ 1993 માં ડબલ્યુ.એચ.ઓ. એ ટ્યુબરક્યુલોસિસને ગ્લોબલ ઈમરજન્સી તરીકે જાહેર કરતા ડોટ્સ ની ટ્યુબરક્યુલોસિસ કન્ટ્રોલ કરવામા આવે છે.
- ડોટ્સ મા સઘન તબક્કા દરમ્યાન પેશન્ટ સીધા નિરીક્ષણ હેઠળ દવા ગળાવવામા આવે છે.
- આ રીતની સારવારથી પેશન્ટને સારા થવાની શક્યતા વધી જાય છે.કારણકે તેમને યોગ્ય સારવાર નિરીક્ષણ અને મોટીવેશન તેમજ પેશન્ટને પરિસ્થિતિમા સુધારાનુ મુલ્યાંકન થઇ શકે છે.
- ડોટ્સ એ એમ.પી.ડબ્લ્યુ અથવા વોલન્ટરી, વર્કર્સ જેમકે શિક્ષક ,આંગણવાડી વર્કર્સ , દાયણ જુના પેશન્ટ, સામાજિક કાર્યકરો વગેરે દ્વારા આપવામાં આવે છે.
- અને તેમને સારવાર પુરી કરવાના 1 પેશન્ટ દીઠ રૂ.1000 પુરસ્કાર તરીકે ચુકવવામાં આવે છે.
- જાન્યુઆરી-2012 થી ટીબી માટે નિક્ષય નામની ઓનલાઈન વેબસાઈટ ચાલુ થયેલ છે.
- અને મે 2012 થી ટીબીને નોટીફાયેબલ ડીસીઝ જાહેર કરેલ છે.
- નિક્ષય પોષણ યોજના અંતર્ગત ટીબીના તમામ દર્દીને સારવાર ચાલુ હોય તે દરમ્યાન દર મહિને 500 રૂ. કુલ છ મહિનાના 3000 રૂ તેના બેંક ખાતામાં જમા કરવામાં આવે છે.
ડાયરેક્ટ ઑબ્ઝર્વેશન શૉર્ટ ટ્રીટમેન્ટ કોર્સ (DOTS)
DOTS (Directly Observed Treatment, Short-course) એ ક્ષયરોગ (TB) નિયંત્રણ માટે વિશ્વ આરોગ્ય સંસ્થા (WHO) દ્વારા ભલામણ કરાયેલ માનક ઉપચાર કાર્યક્રમ છે.
આ પદ્ધતિમાં દર્દી દવા લે તે આરોગ્યકર્મી અથવા પ્રશિક્ષિત વ્યક્તિની સીધી દેખરેખ હેઠળ લેવાય છે જેથી તે સંપૂર્ણ ઉપચાર પૂરું કરે.
DOTS ના મુખ્ય ઘટકો
રાજકીય અને પ્રશાસકીય પ્રતિબદ્ધતા
- TB નિયંત્રણ માટે સરકાર અને આરોગ્ય વિભાગ તરફથી પૂરતું સહયોગ અને નાણાકીય ટેકો હોવો જરૂરી.
ગુણવત્તા ધરાવતી લેબોરેટરી દ્વારા કેસ શોધ
- શંકાસ્પદ દર્દીનું થૂંકની તપાસ (sputum microscopy / CBNAAT) દ્વારા નિદાન કરવું.
માપદંડિત શૉર્ટ કોર્સ ઉપચાર
- TB માટેના પ્રથમ સ્તરના 4–5 દવાઓ —
👉 Isoniazid (H),
👉 Rifampicin (R),
👉 Pyrazinamide (Z),
👉 Ethambutol (E),
👉 Streptomycin (S). - ઉપચાર 6 થી 8 મહિનાનો સમયગાળો ધરાવે છે.
દવા લેતી વખતે સીધી દેખરેખ
- આરોગ્યકર્મી અથવા સ્વયંસેવક દર્દીને દવા લેતા સીધા જોવે છે, જેથી દવા ચૂકી ન જાય.
મોનિટરિંગ અને મૂલ્યાંકન
- દર્દીનું રેકોર્ડ, દવા લેનાર દિવસો અને પરિણામની નિયમિત નોંધણી રાખવામાં આવે છે.
DOTS કાર્યક્રમના લક્ષ્યો
- TB નો સંપૂર્ણ ઉપચાર અને દર્દીને આરોગ્યપ્રાપ્ત કરાવવું.
- TB નો ફેલાવો રોકવો.
- MDR-TB (મલ્ટિ ડ્રગ રેઝિસ્ટન્ટ TB) અટકાવવી.
- દવા લેવાની આદત વધારવી અને રીલૅપ્સ ઘટાડવો.
લાભો
- દર્દી સંપૂર્ણ ઉપચાર લે છે.
- TB ફરીથી ન થાય તે માટે મદદરૂપ.
- દવા પ્રતિકાર (Drug Resistance) ઘટે છે.
- આરોગ્યસેવાની વિશ્વસનીયતા વધે છે.
ઉપચારનો સમયગાળો
Intensive Phase (પ્રારંભિક તબક્કો) – 2 મહિના
- H + R + Z + E (દિવસે એક વખત)
Continuation Phase (ચાલુ તબક્કો) – 4 મહિના
- H + R
કુલ : 6 મહિના નું ઉપચાર (2HRZE + 4HR)
ઉદાહરણ
નવા TB કેસ માટે:
- 2 મહિના — Intensive Phase (4 દવા)
- 4 મહિના — Continuation Phase (2 દવા)
- દવા લેવાતી વખતે આરોગ્યકર્મી સીધી દેખરેખ રાખે છે.
ચિકનપોક્સ: (અછબડા)
ઇન્ટ્રોડક્શન
- ચિકનપોક્સ અથવા વેરિયેસેલા એ ખુબ જ ચેપી રોગ છે તે વેરિયેસેલા જોસ્ટર નામના વાઇરસ થી થાય છે તે ખાસ કરી ને દુસ વર્ષના બાળકો મા થાય છે. આ રોગ એકવાર થઇ ગયા પછી બીજીવાર ઘણૉ ઓછો થાય છે
એપિડેમિયોલોજીકલ ફેક્ટર
એજન્ટ
- વેરિયેસેલા જોસ્ટર નામના વાઇરસ થી થાય છે.
- સોર્સ ઓફ ઇન્ફેક્શન: ચિકન પોક્સ ના વાઇરસ નાક અને ગળા ના સિક્રિશનમાં હોય છે આ વાઇરસ સ્કિન, મ્યુકસ મેમ્બ્રેન, અને બ્લડમાં હોય છે.
- ઈન્ફેક્ટીવીટી : 1 વિક તેનો ઈન્ફેક્સિયસ ટાઈમ હોય છે.1-2 દિવસ મા પહેલા ચામડી પર રેશ દેખાય છે.
હોસ્ટ ફેક્ટર
એજ
- 10 વર્ષનાં નાના બાળકોને આ રોગ વધુ થાય છે
સેક્સ
- મેલ & ફિમેલને અસરગ્રસ્ત થાય છે.
ઈમ્યુનીટી
- એક વખત હુમલો આવી ગયા પછી બહુ ઓછા કીસ્સા મા બીજી વખત હુમલો આવે છે બાળક ને તેના માતા તરફ થી મળેલુ ઈમ્યુનિટી લાંબા સમય સુધી રહેતી નથી
એન્વાયરમેન્ટલ ફેક્ટર
- ચિકન પોક્સ એ એક સીજનલ રોગ છે. ઉષ્ણ તાપમાન વાળા વાતારણમા વધારે થાય છે.
મોડ ઓફ ટ્રાન્સમિશન
- ચિકન પોક્સ એ પર્સન ટુ પર્સન ફેલાય છે.(ડાયરેક્ટ ટ્રાન્સમિશન).
- ડ્રોપલેટ ટ્રાન્સમિશન દ્વારા ફેલાય છે.
ઈન્કયુબેશન પિરિયડ
- યુઝ્વલિ 14 to16 દિવસ નો હોય છે.
સાઈન & સિમટમ્સ
ચિકન પોક્સ નો રોગ ને બે સ્ટેજ મા વહેંચવા મા આવે છે.
1. પ્રિ એરપ્ટીવ સ્ટેજ
- માઇલ્ડ અને મોડરેટ ફિવર આવે છે
- કમર મા દુખાવો થાય છે
- ધ્રુજારી અને દાણા નીકળે છે
- છેલ્લા 2 થી 3 દીવસ મા રેશીસ દેખાય છે
2. એરપ્ટીવ સ્ટેજ
- રેસીસ દેખાય છે
- ફિવર આવે છે
- સૌથી પહેલા દાણા ડોક (ટ્રંક ) મા દેખાય છે પછી ફેસ પર, હાથ-પગ, પર ઉપસી આવે છે
- બકલ મ્યૂકોસાનો પણ સમાવેશ થાય છે જે એક્ઝીલા ને પણ અસર કરે છે.
- દાણા મા પહેલા પાણી ભરાય છે ત્યાર બાદ પરુ ભરાય છે અને વોમીટીંગ થાય છે.
ટ્રીટમેન્ટ
- ચિકન પોક્સ માટે કોઇ ચોક્કસ દવા નથી પરંતુ તેના લક્ષણો પ્રમાણે દવા આપવામાં આવે છે અને કોમ્પ્લીકેશન ન થાય તે માટે સારવાર કરવા મા આવે છે.
- નવશેકા પાણી નો બાથ આપવામા આવે છે.
- પેઇન તથા ઉંઘ માટે ડો. ઓડર મુજબ દવા આપવામ આવે છે જરુર જણાય તો એંટીબાયોટીક દવા આપવા મા આવે છે.
- દાણા મા ખંજ્વાળ ઓછી કરવા માટે બોરીક પાઉડર કે ટેલ્કમ પાઉડર નો ઉપયોગ કરવામા આવે છે.
- દાણા સુકાયા બાદ પી પી લોસન વડે બાથ આપવા મા આવે છે.
પ્રિવેન્સન & કન્ટ્રોલ
નોટીફિકેશન
- રોગ વિશે ની જણકારી ઉપલા અધિકારી ને આપવી
આઈસોલેશન
- આ રોગ વાળા પેશન્ટ ને અલગ રુમ વ્યક્તી ને લાગે નહી.
ડીસઇન્ફેક્શન
- આ રોગ વાળી વ્યક્તી ના વાપરેલા સાધનો અને ઉપયોગ મા લીધેલા વસ્તુ ને ડીસઇંફેકશન વાળી કરવી.
- પ્રોપર ઇમ્મુનાઇજેશન કરાવવું
- પુરતો રેસ્ટ આપવો
- તળેલો ખોરક આપવો નહી.
- ખંજવાળવા દેવુ નહી
- શીક્ષકો ને આરોગ્યવીશે ની વાત કરવી જેથી બીજા બાળકો ને લાગે નહી
- આરોગ્ય વિભાગને રોગ થયો હોય તેનો સંપર્ક કરવો .
- તેને વાપરેલા યોગ્ય લીનનો યોગ્ય નિકાલ કરવો.
- હેલ્થ એજ્યુકેશન આપવું જેમાં રોગના ચીહ્નો અને લક્ષણો અને તેના અટકાવ વીશે જણાવવું.
મમ્પ્સ- ગાલપચોળિયુ
ઈન્ટ્રોડક્શન
- મમ્પ્સ એ એક ચેપી રોગ છે જે પેરામીક્સો વાઇરસ થી થાય છે આ રોગ બંને પેરોટીડ ગ્લેન્ડમાં સ્વેલીંગ આવે છે અને ટેંડરનેસ જોવા મળે છે . મમ્પ્સ વિશ્વમા બધે જોવા મળે છે
એપિડેમીલોજીકલ ફેક્ટર
એજન્ટ
- આ રોગ પેરામીક્સો વાઇરસ થી થાય છે
હોસ્ટ ફેક્ટર
એજ & સેક્સ : 5 to 15 વર્ષ દરમ્યાન વધુ જોવા મળે છે.મેલ & ફિમેલ એમ બંન્નેમાં જોવા મળે છે.
સોર્સ ઓફ ઇન્ફેક્શન: મમ્પ્સ નાં પેશન્ટના સલાઈવા, બ્લડ, યુરીન અને
સીએસએફ.
એન્વારમેન્ટલ ફેક્ટર
- ગીચવસ્તી વાળા વિસ્તાર માં વધુ જોવા મળે છે. જોવા મળે
સીઝન : શિયાળા માં વધુ જોવા મળે છે.
મોડ ઓફ ટ્રાન્સમિશન
- ડ્રોપલેટ ઇન્ફેક્શનનાં કારણે ફેલાવો થાય છે.
- ડાયરેક્ટ કોન્ટેક્ટનાં કારણે ફેલાવો થાય છે.
ઈન્કયુબેશન પિરિયડ : 2-3 Week
સાઈન & સિમટમ્સ
- 1) પેરોટીડ ગ્લેન્ડમાં સોજો આવે છે.
- 2) મોઢુ ખોલવામાં દુખાવો થાય અને સ્ટીફનેસ થાય (જકડાઇ જવું )
- 3) ફિવર આવે છે.
- 4) હેડેક
- 5) સોજો આવતા પહેલા દુ:ખાવો થાય છે.
- 6) ચહેરો બેડોળ થઇ જાય છે.
ટ્રીટમેન્ટ
- ચિન્હો લક્ષણોપ્રમાણે સારવાર આપવામાં આવે છે.
- ડૉકટર નાં ઓર્ડર મુજબ એન્ટીબાયોટીકસ આપવામાં આવે છે.
ડાયટ
- સોફ્ટ ડાયટ
- લિક્વિડ ડાયટ
પ્રિવેન્સન & કન્ટ્રોલ
- વેક્સિન: એમએમઆર (કમ્બાઈન્ડ વેક્સિન)
- આઈસોલેશન
- ડિસઈન્ફેક્શન
- હેલ્થ એજ્યુકેશન
કોમ્પ્લિકેશન
- કયારેક પેરોટિડ ગ્લેન્ડમાં પસ થાય છે.
- મેલમાં ઓરકાઇટિસ થાય છે.તેમજ સિવિયર કેસમાં સ્ટરીલીટી થઈ શકે છે.
- ફિમેલમાં ઓવરાઈટીસ ઓર ઓફોરાઈટીસ થાય છે.
- ક્યારેક પેનક્રીયાટાઈટીસ, એનસેફાલાઇટીસ,માયોકાર્ડાઈટીસ વગેરે થઈ શકે છે.

રુબેલા ઓર (જર્મન મિસલ્સ)
ડેફીનેશન
- રુબેલા એ ચાઈલ્ડહુડ ઇન્ફેક્શન છે. લીમ્ફોનોડ એનલાર્જ મેન્ટ અને મેક્યુલો પોપ્યુલર રેસ દેખાય છે.જો અરલી પ્રેગનેન્સી દરમ્યાન આ ઇન્ફેક્શન લાગે તો ગર્ભમાં રહેલ બાળક માં જન્મજાત ખોડ કે ડેથ જોવા મળે છે.
એજન્ટ
- તે ટોગા – વાયરસ ફેમીલીના આરએનએ વાયરસ વડે થાય છે.
એજ
- 3 થી 10 વર્ષ ની ઉંમર માં વધુ જોવા મળે છે.
મોડ ઓફ ટ્રાન્સમિશન
- ડ્રોપલેટ ઇન્ફેક્શન વડે ફેલાય છે. જેમ કે નોઝ અને થ્રોટનાં સીક્રીશન મારફતે
- વર્ટિકલ ટ્રાન્સમિશન : માતા ને ચેપ હોય ત્યારે ગર્ભમાના બાળક ને ચેપ લગાડી શકે છે. જેથી બાળક ખોડખાપણ સાથે જન્મે છે.
ઇનકયુબેશન પિરિયડ : 23 વીક
સાઇન & સીમટમ્સ
- 1) 50-60% માં સાઇન સીમટમ્સ જોવા મળતા નથી.
- 2) શરદી થાય છે.
- 3) સોર થ્રોટ થાય.
- 4) લો ગ્રેડ ફીવર આવે છે.
- 5) રેશ દેખાવા ના 7 દિવસ પહેલા મોઢા અને ગળા ના ભાગ ની લિમ્ફ નોડ મોટી થાય છે.
- 6) રેશ – પ્રથમ ચહેરા પર રેશ નીકળે છે. જે ઝીણા અને ગુલાબી રંગના હોય છે. દાણાઓ ઝડપ થી હાથપગ અને ધડ પર ફેલાય છે. જે દરમ્યાન ચહેરા પર ઓછા થાય છે અને ત્રણ દિવસ માં અદ્દશ્ય થાય છે.
સી આર એસ (કોનજેનીટાલ રુબેલા સિન્ડ્રોમ)
- ઓઆરએસ એટલે મધર પ્રેગ્નન્સી દરમ્યાન રુબેલા ઇન્ફેક્શન લાગવાથી ગર્ભ માંના બાળક ને જન્મ પછી રુબેલાના સાઇન & સીમટમ્સ જોવામળે અથવા બાળક જન્મજાત ખોડ સાથે જન્મે છે.
- રુબેલા ઇન્ફેક્શનને કારણે કોષ વિભાજન માં અડચણ થવાની જન્મજાત ખામીઓ કે ઓછા વજન સાથે બાળક જન્મે છે. ખાસ કરીને ડેફનેસ , સીએનએસની ખામીઓ તેમજ મોતિયો જોવા મળે છે. ઉપરાંત જામર, અવિકસિત મગજ નો લકવો, આઇયુજીઆર – ઇન્ટ્રા યુટેરીન ગ્રોથ રિટાર્ડેશન, લીવર અને સ્પ્લીન મોટા થવા તેમજ મેન્ટલ રીટાર્ડેસન વગેરે જોવા મળે છે. આ ખામીઓ એક થી વધુ સાથે જોવા મળે છે.
- ફર્સ્ટ ટ્રાઈમેસ્ટર દરમ્યાન ઇન્ફેક્શન લાગે તે વધુ જોખમી છે. જેને લીધે અબોર્સન કે સ્ટીલ બર્થ (એસ.બી.) થાય છે. અથવા બાળક એક કે વધુ ખોડ સાથે જન્મે છે. 16 અઠવાડિયા પછી ઇન્ફેક્શન વખતે ગંભીરતા ઘટે છે.
પ્રિવેન્શન
- બાળકોને એમઆરની રસી (મિઝલ્સ રૂબેલા) રાષ્ટ્રીય રસીકરણ પત્રક મુજબ નિયત સમયે આપવી.
- એમ એમ આર
- પ્રેગ્નેન્સી દરમ્યાન ન અપાય તેમજ વેક્સિન લીધા પછી મહિના સુધી પ્રેગ્નેન્સી રાખવી નહિ.
ટાઈફોઈડ ઓર એન્ટરીક ફીવર / મોતીઝરા
ડેફીનેશન
- ટાઈફોઈડ એ સાલમોનેલા ટાઇફી થી થતો એક્યુટ ઇન્ફેક્શીયસ ડિસીઝ છે. આમાં સવાર સાંજ ફીવર આવે છે. આને આંતરડા ના ફીવર તરીકે ઓળખવામાં આવે છે.
એજન્ટ
- સાલમોનેલા ટાઇફી બેસિલાઇથી થતો રોગ છે. ચેપી માણસ દ્વારા આ રોગ ફેલાય છે. પેશન્ટને ટાઈફોઈડ મટી બાદ લાંબા સમય સુધી તેના સ્ટૂલ અને યુરીનમાં આના જંતુઓ હોય છે.
એજ : 10-30 વર્ષ ની ઉંમર દરમ્યાન વધુ જોવા મળે છે.
સેક્સ ફેક્ટર
- મેલમાં વધુ થાય છે. પરંતુ ફિમેલ કેરિયર વધુ હોય છે.
ઇમ્યુનિટી
- રોગ એક વખત થયા બાદ તેની સામેરોગપ્રતિકારક શક્તિ મળેછે. પરંતુ ફરી થવાની પણ શકયતા ઓ હોય છે.
- એક વખત થયેલી વ્યક્તિ 1 વર્ષ સુધી ચેપ ફેલાવી શકે છે.
સીઝન
- આ રોગ જુલાઈ, ઓગસ્ટ અને સપ્ટેમ્બરમાં વધુ જોવા મળે છે. કારણ કે આ સમય દરમ્યાન વધુ વરસાદ ના કારણે માખીઓનો ઉપદ્રવ વધુ જોવા મળે છે.
- આ રોગ ના ફેલાવા માટે દુષિત પાણી, દુષિત ખોરાક, ખરાબ બરફ, માખી, દુષિત દુધ, દુષિત માટી, અને ખરાબ શાકભાજી ના લીધે થાય છે.
- લોકો માં અજ્ઞાનતા હોય પુઅર સેનિટેશન હોય તથા રસોડાનું હાઈજિન બરાબર ન હોય ત્યાં આ રોગ વધુ જોવા મળે છે.
- પેશન્ટના સીધા સંપર્ક માં આવવાથી અને સ્ટૂલ કે યુરિન વાળા હાથ થવાથી ફેલાય છે.
ઈન્કયુબેશન પિરિયડ
- 10-15 દિવસ નો હોય છે.
- પાણીથી થતો રોગ માં ઇન્કયુબેશન પિરિયડ લાંબો હોય છે. જયારે દુષિત ખોરાક થી થાય ત્યારે ઇન્કયુબેશન પિરિયડ ટુંકો હોય છે. આ ઉપરાંત આધાર રોગ- પ્રતિકારક શક્તિ તેમજ જંતુના જથ્થા પર હોય છે.
સાઇન & સીમટમ્સ
- ભુખ ઓછી લાગે છે
- થાક લાગે છે
- સ્ટુલ બરાબર સાફ આવતુ નથી
- ઝાડો કે કબજીયાત રહે છે
- બેચેની રહે છે
- પેશન્ટને 104°F થી 105°F ફીવર આવે છે. સાંજે 2°C જેટલો વધારે છે સવારે અને સાંજના ફીવરમાં 2°F જેટલો તફાવત હોય છે. પણ ફીવર નોર્મલ હોતો નથી.
- ફીવરના પ્રમાણ મા પલ્સ ઘણી ઓછી હોય છે.
- જીભ સુકી અને વચ્ચે સફેદ થઇ જાય છે જીભ ની કિનારી લાલ હોય છે આને ટાઈફોઈડ ટંગ કહે છે
- પેટ ફુલાય જાય છે અને પેટ મા દુખાવો થાય છે
- નાના આંતરડા મા ચાંદા પદે છે જેને પેયર્સ પેચીસ કહે છે
- બ્લડની તપાસ કરતા વિડાલ ટેસ્ટ પોઝિટિવ આવે છે
- પેશન્ટને વીકનેસ આવે છે મસલ્સમાં ક્રેમ્પ આવે છે
ડાયગ્નોસીસ
- શરુઆત મા તુરંત જ આનુ નિદાન કરવું કઠીન હોય છે. ફીવર આવવાનું કારણ હોય છે. આમા શરૂઆતમા વિડાલ ટેસ્ટ નેગેટીવ આવે છે આવી સ્થીતિ મા લક્ષણો પર વધુ ભાર મુકી નીદાન કરવા માં આવે છે.
- ફીવર આવે છે
- પલ્સ મા ઘટાડો થવો.
- બીજા અઠવાડિયા મા ટેસ્ટ કરવાથી વીડાલ પોજેટીવ આવે.
સારવાર અને સંભાળ
- સારવાર માટે અસરકારક દવા સીપ્રોફ્લોક્ઝાસીન છે.જે ટેબ્લેટ તેમજ ઇન્જેક્શનના સ્વરુપમા જોવા મળે.
- જો વોમીટીંગ થતી હોય તો આઈ/વી ફ્લુઈડ આપવુ અને ઇન્જેક્શન મેટાક્લોપ્રામાઈડ આપવામાં આવે
- ફિવર હોય તો એન્ટિપાઇરેટિક પીસીએમ આપવી.
- જો પેશન્ટને કબજીયાત હોય તો પણ ઝુલાબ આપવો નહિ.
- પેશન્ટ એબ્ડોમીનલ ડિસ્ટેન્શન માટે વોચ કરી એ.જી. નો રેકોર્ડ રાખવો.
- પેશન્ટના ટી.પી.આર. લેવા.
- ખોરાકનુ બરાબર પાચન થઇ શકે તેવો ખોરાક આપવો.
- જલ્દીથી પાચન થઇ શકે તેવો ખોરાક આપવો
- ખોરાકમા ફ્રુટ ,જ્યુસ,દુધ કાંજી,લીબુ સરબત વગેરે આપવા..
- ખોરાક થોડો થોડો અને થોડા સમયના અંતરે આપવો.
- જ્યા સુધી પેશન્ટને સંપુર્ણ સારુ ના થાય ત્યા સુધી સંપુર્ણ ડાયટ આપવુ નહિ.
- ઓરલ હાઇજિન બરાબર જાળવવુ.
પ્રિવેન્શન & કંટ્રોલ
- 1) નોટિફિકેશન
- 2) આઇસોલેશન
- 3) ડિસઇન્ફેક્શન
- 4) હેલ્થ એજ્યુકેશન
- 5) ઇમ્યુનાઈઝેશન
ભારતમા ત્રણ પ્રકારની ટાઈફોઈડ વેક્સિન મળે છે.
1) મોનોવેલંટ વેકસીન
2) બાયવેલંટ વેકસીન
3) ટી.એ.બી વેકસીન
ઇન્ફેકટીવ હિપેટાઇટિસ ઓર ઝેરી કમળો (હિપેટાઇટિસ)
ડેફીનેશન
- આ એક લીવરનુ ઇન્ફેક્શન છે. માટે ઘણા બધા વાયરસ જવાબદાર છે, જેવા કે હિપેટાઇટિસ એબી, નોન-બી વાયરસ, હિપેટાઇટિસ-સી
ટાઈપ ઓફ હિપેટાઇટિસ
ઇન્ફેકટીવ હિપેટાઇટિસના મુખ્ય પ્રકારો નીચે મુજબ છે,
1) હિપેટાઇટીસ એ
- આ એક કોમ્યુનીકેબલ ડીસીઝ છે.જે ઘણો જ ચેપી છે.
- આ હિપેટાઇટિસ એ પ્રકારના વાયરસથી થાય છે.
2) હિપેટાઇટિસ બી
- આ પ્રકારમા લીવરમાં મોટા ફેરફાર થાય છે.
- આ બી ટાઈપના વાયરસથી થાય છે.
- આ ઘણો જ ઘાતકી રોગ છે.
- આ સિરીંજ નીડલ વડે ફેલાય છે.
3) હિપેટાઇટિસ સી (નોન એ નોન બી)
- આમા એ કે બી એકેય પ્રકારના વાયરસ હોતા નથી.
- આ પ્રકારનો કમળો દુનિયાના બધા જ દેશોમાં જોવા મળે છે.
- આ દુષિત પાણીથી થતા ફિકલ ઓરલ રૂટ વડે ફેલાય છે.
કોઝીસ
- હિપેટાઇટિસ એ પ્રકારના વાયરસથી થાય છે.
- આના વાયરસ એક કે બે અઠવાડિયા સુધી સ્ટુલમાં રહે છે.
- નબળુ સેનિટેશન તથા ગીચતા હોય ત્યા વધુ જોવા મળે છે.
- ગંદા પાણી અને ખોરાકથી ફેલાય છે.
- લોઅર સોસીઓ-ઇકોનોમિક વાળા ગ્રુપના બાળકોમાં વધુ જોવા મળે છે.
- પેશન્ટના ટોવેલ, વાસણ વગેરેથી પણ ચેપ ફેલાય છે.
- હિપેટાઇટિસ બી
- આના માટે હિપેટાઇટિસ બી પ્રકારના વાયરસ જવાબદાર છે.
- ચેપી બ્લડ, સીરમ તેમજ સલાઈવા, વજાઈનલ સીક્શન, સિમેન વગેરેમા વાઇરસ હોય છે.
- ચેપી પેશન્ટનુ ઓપરેશન કર્યા બાદ તેમા વપરાયેલા સાધનો બરાબર જંતુરહિત કર્યા વગર બીજા પેશન્ટમાં વાપરવાથી આનો ફેલાવો થઇ શકે છે.
- ફેમિલિમા સેવિંગ માટે એક જ બ્લેડનો ઉપયોગ કરવાથી કે એક જ ટુથ બ્રશનો ઉપયોગ કરવાથી આનો ચેપ ફેલાઇ શકે છે.
- માતામાથી ગર્ભના બાળકને આનો ચેપ આવી શકે છે.
- મચ્છર કરડવાથી પણ બહુ જ ઓછા અંશે આ રોગનો ફેલાવો થઇ શકે છે.
ઈન્કયુબેશન પિરિયડ
હિપેટાઇટિસ-એ
- 15-50 દિવસ (મોટાભાગે 28 દિવસ)
હિપેટાઇટિસ-બી
- 6 અઠવાડિયા – 6 માસ (મોટાભાગે 100 દિવસની)
સાઇન & સીમટમ્સ
મોટાભાગે 3 પ્રકારના કમળામાં મોટા ભાગના સાઇન & સીમટમ્સ સરખા જોવા મળે છે.
- ફીવર આવે છે.
- ભુખ લાગતી નથી.
- બેચેની લાગે છે.
- નોઝિયા થાય છે.
- પેઈન ઈન એબ્ડોમેન
- પેશન્ટ ને થાક લાગે છે.
- પેશાબ પીળો આવે છે.
- શરીરમાં ખંજવાળ આવે છે.
- યુરિનમાં બાઈલ સોલ્ટ અને બાઈલ પીગમેન્ટ જોવા મળે છે.
- લીવર મોટુ થઇ જાય છે.
- સમયસર સારવાર ન મળે તો પેશન્ટ હિપેટીક કોમામાં જતો રહેછે.
ડાયાગ્નોસીસ
- HBsAg ઇન પ્રેગ્નેટ વુમન
ટ્રીટમેન્ટ & કેર
- ચિન્હો-લક્ષણો પ્રમાણે સારવાર કરવામાં આવે છે.
- પેશન્ટને સંપુર્ણ આરામ કરવાની સલાહ આપવી.
- ચેપને આગળ વધતો અટકાવવા માટે એન્ટિબાયોટિક આપવામા આવે છે.
- પેશન્ટ & આઈ/વી ઇન્જેક્શન D10 આપવામા આવે છે.ખાસ કરીને વોમીટીંગ થતી હોય ત્યારે આઈ/વી ગ્લુકોઝ આપવામા આવે છે.
- પેશન્ટને લીવરટોનિક આપવામાં આવે છે.
- ટેબ્લેટ એવીલ, અને સ્ટેરોઇડ આપવામા આવે છે.
- જો પેશન્ટને ફિવર હોય તો કોલ્ડ સ્પોન્જ આપવો પરંતુ બને ત્યા સુધી પીસીએમ આપવી નહિ.
ડાયટ
- આમા પેશન્ટને લીવરમા સોજો હોવાથી લીવરને આરામ આપવા માટે ફેટ ફ્રી ડાયટ આપવામા આવે છે.
- પેશન્ટને વધુ ગ્લુકોજ મળી રહે તે માટે મીઠા ફળો, ગ્લુકોજ,શેરડી.લીબુ શરબત વગેરે.
- આમા પેશન્ટને હાઇ પ્રોટીન ડાયટ આપવો. જેમા ચણાના લોટના ખાખરા, દાળીયા તથા ચણાની વસ્તુ આપવી.
- પેશન્ટને થોડા થોડા સમયે થોડુ થોડુ ખાવાનુ આપવુ જેથી લીવર ને બોજ પડે નહિ.અને પેટમા દુખે નહિ.
- પેશન્ટ & રિક્રિએશન માટે વાચવા માટે ચોપડીઓ આપવી રેડિયો સાભળવો.ટી.વી જોવુ..
પ્રીવેન્શન & કંટ્રોલ
1) નોટિફિકેશન
2) આઇસોલેશન
3) ડીસઇન્ફેક્શન
- પેશન્ટના વપરાયેલા તમામ સાધનો ને જંતુરહિત કરવા.
- પેશન્ટના સંપર્કમા આવેલ વ્યક્તિઓની પણ હિપેટાઇટિસ માટે તપાસ કરાવવી.
- આ રોગ ફેલાયેલ હોય ત્યારે પાણી, ખોરાક,દુધ વગેરેની તપાસ કરાવવી..
4) હેલ્થ એજ્યુકેશન
- રોગના કારણો વિષે.
- રોગના ફેલાવાની રીત વિષે
- રોગને અટકાવવાના પગલા વિશે.
- ખોરાક વિશે.
- વેક્સિન વિશે.
- બ્લડ ડોનેશન કરતા પહેલા હેપેટાઇટિસ-બી ની તપાસ વિશે.
5) ઇમ્યુનાઈઝેશન
- હિપેટાઇટિસ-બી વેક્સિન બર્થ ડોઝ 0.5 ml ઇન્ટ્રામસ્ક્યુલર એન્ટ્રો લેટરલ મીડ થાઈ પર આપવો
- પેન્ટાવેલેન્ટ 3 ડોઝીસ જમાં બાળક ના જન્મ ના 6.10, 14 અઠવાડિયે આપવી.
કોમ્પ્લિકેશન્સ
- સિરોસિસ ઓફ લીવર
- એસાઈટીસ
- હિપેટીક કોમા
- ડેથ
રેબીસ ઓર હાઈડ્રોફોબિયા (હડકવા)
- આ રોગ ઓસ્ટ્રેલિયા અને એંટાર્કટિકા સિવાય બધા જ દેશોમાં જોવા મળે છે.
- ભારતમા રેબીસ એ હેલ્થ પ્રોબ્લેમ છે.જેમાં અન્દાજે 1 વર્ષમાં 25000 માણસો મુત્યુ પામે છે.
- દર વર્ષ આ રોગ સામે 3 મિલિયન જેટલા લોકો રસી મુકાવે છે.
- આ રોગ માણસો કરતા પશુઓમા વધુ જોવા મળે છે.
ડેફીનેશન
- રેબીસ એ ન્યુરોટ્રોપીક વાયરસથી થતો સેન્ટ્રલ નર્વસ સિસ્ટમનો પ્રાણઘાતક રોગ છે.આ હુફાળા બ્લડવાળા પ્રાણીઓનો પ્રાઇમરી જુનોટીક ડીસીસ. રેબિસ કમ્યુનીકેબલ ડીસીઝ છે. જે 100% પ્રાણઘાતક રોગ છે.
કોઝીસ- ન્યુરોટ્રોપીક વાયરસ ના લીધે થાય છે. રેબ્ડો ફેમિલી વાયરસ .
મોડ ઓફ ટ્રાન્સમિશન
1) કરડવાથી(બાઇટ્સ)
- એનિમલના બાઇટ્સ ના કારણે તેના સલાઈવા મારફતે આ રોગના જંતુઓ દાખલ થાય છે.ઘણી વખત મનુષ્યથી મનુષ્યને પણ આ રોગ થઇ શકે છે.
2) પ્રાણીઓના ચાટવાથી
- એબ્રેશન વાળી કે સ્ક્રેચ વાળી ચામડીના ચાટવાળી. મ્યુકસ મેમ્બેન રેબિટ એનિમલના ચાટવાળી.
૩) કરડવા સિવાય ના રસ્તાઓ
- આ રોગ એર બોર્ન ટ્રાન્સમિશનથી પણ થાય છે.જેમા રેબીસ ઈનફેક્ટ લેબોરેટરી ચામાચિડિયા કે જે ગુફામા રહેતા હોય છે.તેના મારફતે આ રોગ ફેલાય છે
- ઘણી વખત લેબોરેટરી મા કામ કરતી વ્યક્તિઓમા પણ થઇશકે છે.ઉપરાંત અમુક કેસમા દુધ કે ઓરલ રૂટ થી પણ થાય છે.જો કે આ રીતના કેસો નોંધાયેલા નથી.
ઈન્કયુબેશન પિરિયડ
- 3-8 અઠવાડિયા નો હોય છે.આ પિરિયડ 4 દિવસથી 1 વર્ષ કે તેથી વધુ પણ હોઇ શકે છે.
- આ ઉપરાત ઇન્કયુબેશન પિરિયડનો આધાર બાઈટ શરીરના કયા ભાગ પર છે જેમ બાઈટ જેમ બ્રેઈનની નજીક હોય તેમ ઈન્કયુબેશન પીરીયડ ટુકો હોય છે.
સાઇન & સિમટમ્સ
- માથામા દુખાવો થાય છે.અને ગળામા ચાંદી પડે છે.અને ગળામા દુખાવો થાય છે.
- નર્વસ સિસ્ટમનાં દરેક ભાગમાં ઉત્તેજના જોવા મળે છે.જેમા પેશન્ટ અવાજ,પ્રકાશ,પવન વગેરે સહન કરી શકતુ નથી(ફોટોફોબિયા)
- ગળાના મસલ્સમાં સખત સ્પ્લાઝમ આવે છે
- આખની પ્યુપીલ પહોળી થઇ જાય છે.
- પરસેવો ખુબ જ વળે છે. તેમજ આસુ વધુ આવે છે.
- પેશન્ટની માનસિક સ્થિતિ ખુબ જ બગડી જાય છે.જેમા દર્દીને મરણ નો ભય ખુબ જ લાગે છે.
- પેશન્ટ પ્રવાહી ગળી શકતુ નથી.માદગીનો ગાળો 2 થી 3 દિવસનો હોય છે.કેટલાક કેસીસ મા 4 થી 6 દિવસનો હોય છે
ટ્રીટમેન્ટ & કેર
- આ રોગ માટે નીચે મુજબની સારવાર આપવામા આવે છે
- પેશન્ટને ઓછા પ્રકાશવાળા રૂમમાં રાખવો
- પેશન્ટને ઠંડી હવા ન આવે તે જોવુ.
- પેશન્ટની ઉત્તેજના ઓછી કરવા તેમજ મસલ્સ સ્પાઝમ ઓછા કરવા સેડેટીવ્સ આપવામા આવે છે.
- પેશન્ટ ને હોસ્પિટલમાં અલાયદો રાખવો.
- સિમ્ટોમેટીક ટ્રીટમેન્ટ આપવી.
ડાયટ
- પેશન્ટને હલકો ખોરાક આપવો.
વેક્સિન
- આ માટે કલ્ચર વેક્સિન આપવામા આવે છે.જેને એન્ટી રેબીસ વેક્સીન કહે છે,જે સરકારી હોસ્પીટલ અને પ્રાઇવેટ દવાખાનામાં પણ મળે છે.
ડોઝ
- દિવસ- 1 ડોઝ
- 3 દિવસ- 2 ડોઝ
- 7 દિવસ-3 ડોઝ
- 14 દિવસ- 4 ડોઝ
- 28 દિવસ-5 ડોઝ
જો કુતરુ 3 દિવસમા મરણ પામે તો
- દિવસ- 1 ડોઝ
- 3 દિવસ- 27 ડોઝ
- 7 દિવસ-3’ડોઝ
- 14 દિવસ-4′ ડોઝ
- 28 દિવસ-5″ડોઝ
- 90 દિવસ- 6′”ડોઝ
અટકાવ અને અંકુશના પગલાઓ
- લોકો ને આ રોગ વિશે ની માહિતિ આપવી
- જાનવર ચાટી જાય કે કરડી જાય તે ભાગને બરાબર સાબુ પાણીથી ધોઇ નાખવો.
- વુન્ડ ને ઘણા બધા જથ્થામા એન્ટિસેપ્ટીક લોશન વડે સાફ કરવુ.
- વુન્ડ ને સાફ કર્યા બાદ કેમિકલ ટ્રીટમેન્ટ આપવી જેમા કાર્બોલિક એસિડ નો ઉપયોગ કરવામા આવે છે.
- આમા શક્ય હોય ત્યા સુધી ઘા ને ટાકા લેવા નહિ.
- લોકોને તેના ચિન્હો -લક્ષણો ને ઓળખી શક્ય તેટલી વહેલી સારવાર લેવા જણાવવુ
- જ્યારે બ્રેઇનની નજીક બાઈટ હોય ત્યારે એન્ટી રેબીસ સીરમ આપવામા આવે છે.ઉપરાંત જો વધુ વુન્ડ હોય તો લોકલી અપ્લાય કરવામા આવે છે.
- ઇન્જેક્શન ટી.ટી. આપવામા આવે છે.
મલેરિયા
ડેફીનેશન
- મલેરિયા શબ્દ એ ગ્રુપ ઓફ ડીસીસ માટે વપરાતો સામાન્ય શબ્દ છે જે પ્લાઝમોડિયમ પ્રકારના પેરાસાઈટ્સ થી થાય છે. ફિમેલ એનોફીલીસ મચ્છર મારફતે માણસમાં ફેલાયછે.આમા સામાન્ય રીતે ઠંડી લાગીને ફિવર આવે છે.
કોઝિસ
એજન્ટ ફેક્ટર
જુદા જુદા ચાર પ્રકારના એજન્ટ છે.
- પ્લાઝમોડિયમ વાયવેક્સ
- પ્લાઝમોડિયમ ફાલ્સીપેરમ
- પ્લાઝમોડિયમ મલેરી
- પ્લાઝમોડિયમ ઓવેલ
હોસ્ટ ફેક્ટર
એજ
- આ રોગ દરેક ઉમરમાં થાય છે. વધુ મા નવજાત શિશુમા પી-ફાલ્સીપેરમ સામે રોગ પ્રતિકારક શક્તિ હોય છે
સેક્સ ફેક્ટર
- ફિમેલ કરતા મેલમાં વધુ જોવા મળે છે.કારણ કે પુરુષો બહાર વધુ ફરતા હોય છે. ઉપરાત પુરુષોનુ શરીર વધુ ખુલ્લુ રહેતુ હોય છે.
સોસીઓ-ઇકોનોમિક ફેક્ટર
- લો સોસીઓ-ઇકોનોમિક કંડીશન વાળા લોકોમાં વધુ જોવા મળે છે.
હેબિટ ફેક્ટર
- બહાર ખુલ્લામાં સુવાની ટેવ હોય તેમજ ખુલ્લામાં પાણી વધુ ઢોળવાની ટેવ હોય ત્યારે વધુ જોવા મળે.
એન્વારમેન્ટ ફેક્ટર
સીઝન
- જૂન-ઓક્ટોબર માસ દરમ્યાન વધુ જોવા મળે છે.
તાપમાન
- મલેરીયા પેરાસાઈટ એ 20 થી 30 સેં તાપમાનમાં સારી વિદ્ધ પામે છે. ભેજ- વધુ ભેજવાળા વાતાવરણમાં મચ્છર નુ આયુષ્ય વધે છે.
- વરસાદ-જ્યા વરસાદનુ પાણી વધુ ભરાઇ રહેતુ હોય તો ત્યાં મચ્છરનો ઉપદ્રવ વધુ હોવાના કારણે પ્રમાણ વધુ હોય છે
- ઉંચાઇ- વધુ ઉંચાઇવાળા વિસ્તારમા મચ્છર ઓછા જોવા મળે છે.
મેન મેડ એરીયા
- આમાં બગીચાઓ, સ્વિમિંગ પૂલ, કેનાલ, ખેતી માટેના ખાડાઓ વગેરેમા મછૂર ઇંડાઓ મુકતા હોય તેવા વિસ્તારમાં વધુ જોવા મળે છે.
મોડ ઓફ ટ્રાન્સમિશન
- વેક્ટર ટ્રાન્સમિશનથી થાય છે. ફિમેલ એનોફિલિસ મચ્છરથી આ રોગ ફેલાય છે.એક ચેપી મચ્છર તેની લાઈફ દરમ્યાન કેટલાય લોકોને ચેપ લગાડી શકે છે.પરંતુ મચ્છર ની સલાવરી ગ્લેન્ડમાં સ્પોરોઝાઇટ ન હોય તો તે ચેપ લગાડી શકતુ નથી.
ડાયરેક્ટ ટ્રાન્સમિશન
- બ્લડ ચડાવવાનું હોય ત્યારે બ્લડમાં જો મલેરિયા પેરાસાઈટ્સ હોય તો 14 દિવસમા એક્ટિવ થાય છે.
ઈન્કયુબેશન પિરિયડ
- પી-વાયવેક્સ:- 14 દિવસ (8-14 દિવસ હોય)
- પી-ફાલ્સીપેરમ- 12 દિવસ (0-14 દિવસ હોય)
- પી-મલેરીયા:- 18 દિવસ (18-40 દિવસ હોય)
- પી-ઓવેલ :- 17- દિવસ (16-18 દિવસ હોય)
- જો એન્ટી મલેરિયા ગોળીઓ (ક્લોરોક્વીન) લેતા હોય તો આ પિરિયડ 6 માસ સુધી પણ લંબાઇ છે.
- ઇન્ફેકટીવ મચ્છર કરડવાથી આનુ પ્રથમ ચિન્હ ફીવર આવે તે બે વચ્ચેનો પિરિયડ10 દિવસ કરતા ઓછો હોતો નથી
સાઇન & સીમટમ્સ
મલેરિયાના મુખ્ય 3 સ્ટેજ જોવા મળે છે.
1) કોલ્ડ સ્ટેજ
- ઠંડી લાગે છે અને ચામડી ફિક્કિ પડી જાય છે.
- માથુ દુખે છે.
- ઉલ્ટી થાય છે.
- પેશન્ટને સખત ઠંડી લાગે છે અને ગમે તેટલુ ઓઢાડવા છતા ઠંડી ચાલુ રહે છે.
- પેશન્ટ દાંત કચકચાવે છે.
- આ સ્ટેજ 15 મિનિટ ચાલે છે.
- જો આ દરમ્યાન બ્લડની તપાસ કરવામાં આવે છે તો મલેરિયા પોઝિટિવ આવે છે.
2) હોટ સ્ટેજ
- આમા પેશન્ટને ફીવર આવે છે.
- ટેમ્પરેચર 104 થી 106 F જેટલુ હોય છે.
- પેશન્ટને સખત ગરમી લાગે છે ચામડી સુકી થઇ જાય છે.
- સખત માથુ દુખે છે.
- નોઝિયા, વોમીટીંગ થાય છે.
- પલ્સ નોર્મલ થાય છે.
- આ સ્ટેજ જ દરમ્યાન પેશન્ટને સારુ લાગે છે
- જો આ સારવાર આપવામાં ન આવે તો પેશન્ટ કોલેપ્સ થઇ જાય છે.
ડાયગ્નોસીસ
- પેશન્ટનું નિદાન કરવા માટે પેશન્ટની હિસ્ટરી લેવી જેમાં નીચેના પ્રશ્નો પુછવા.
- ફિવર કેવી રીતે આવ્યો
- ફિવર કયા સુધી રહ્યો
- ફિવર કેટલા અંતરે આવ્યો
- ફિવર ઠંડી સાથે આવ્યો
બ્લડની તપાસ
- બ્લડ ફોર એમ.પી.: આમા મલેરિયા પેરાસાઈટની હાજરી છે કે નહિ તે જાણવા માટે તપાસ કરવામા આવે છે.
- બ્લડ ફોર ટીસી / ડીસી : આ તપાસ કરતા જો તેમા ની સંખ્યા વધારે હોય તો ચેપ છે. તેવુ ગણવામા આવે છે.
એબ્ડોમીનલ પાલ્પેટેશન-ફિઝિકલ એક્ઝામિનેશન
- પેટની તપાસ કરતા ખ્યાલ આવે છે કે સ્પ્લીન મોટી થઇ છે કે નહિ.
- પેશન્ટને એનેમિયા(પેલ)જેવુ જણાય છે.
- ઘણીવાર સાધારણ જોન્ડીસ જોવા મળે છે.
ટ્રીટમેન્ટ & કેર
- મલેરિયાની સારવાર માટે ક્લોરોક્વીન દવાનો ઉપયોગ કરવામા આવે છે જે સસ્તી અને અસરકારક દવા છે.આ દવા ટેબ્લેટ તથા ઇન્જેક્શનનાં સ્વરૂપમાં મળે છે.
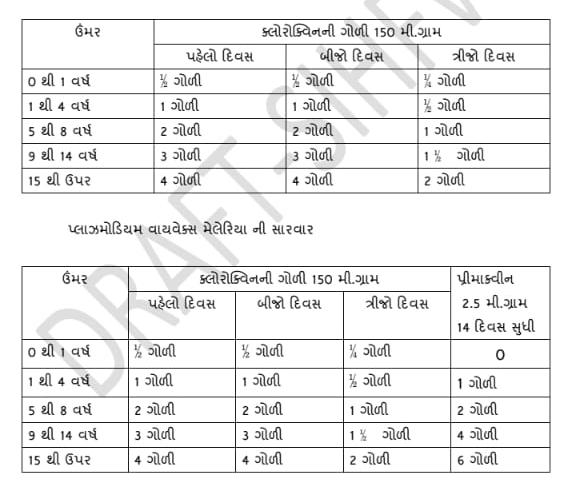
એસ.પી. – સલ્ફાડોક્સીન-500 મી.ગ્રામ અને પાયરીમિથામાઈન-25 મી.ગ્રામ મેલેરિયાની રેડીકલ સારવારમાં પ્રીમાક્વીન આપવામાં આવે છે. સગર્ભા સ્ત્રી અને એક વર્ષથી નાના બાળકોને પ્રીમાક્વીન આપવી નહી.
ફાલ્સીપેરમ મલેરીયા માટે ક્વિનીન આપવામા આવે છે ક્વિનીન માં લીવર ટોકસીન હોવાથી સાથે ટેબ્લેટ/સીરપ લીવ-52 આપવામાં આવે છે. 2013 ની મેલેરિયાની નવી ડ્રગ પોલિસી પ્રમાણે શંકાસ્પદ મેલેરિયાના દર્દીનો લોહીનો નમૂનો લઈ ઉંમર પ્રમાણે ક્લોરોક્વિનની ગોળી ત્રણ દિવસ માટે આપવાની છે.
સ્પેસિફિક ટ્રીટમેન્ટ ઓફ મલેરિયા
- મલેરિયાની સ્પેસિફિક ટ્રીટમેન્ટમાં મુખ્ય ત્રણ પ્રકાર દવાઓ આપવામાં આવે છે.
1. પ્રીઝમટીવ ટ્રીટમેન્ટ
- બધાજ ફિવર મલેરિયા છે તેવુ ધારીને ફિવરના દરેક કેસમા આરોગ્ય કાર્યકર એડલ્ટ વ્યક્તિને 600 mg ની ક્લોરોકવીન ટેબ્લેટ સારવાર માટે આપે છે અને સાથે બ્લડ ની સ્લાઇડ લે છેઅને તે વ્યક્તીનુ પુરેપુરુ નામ તથા સરનામુ નોધે છે કે તેનો ફીવર કદાચ મલેરિયા હોઇ શકે.
2. રેડીકલ ટ્રીટમેન્ટ
- કોઇ પણ ફિવરમાં આપેલ ગોળી અને લીધેલ સ્લાઈડ તપાસતા જો મલેરિયા પોઝીટીવ આવે તો આરોગ્ય કાર્યકર તે વ્યક્તિના નામ સરનામે ફરીથી જઈ,કેવા પ્રકારનો મેલેરિયા છેતે પ્રમાણે નીચે મુજબની રેડિકલ સારવાર આપે છે.
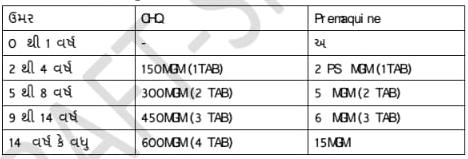
i. પી-વાયવેક્સ મેલેરીયા અથવા મિક્સ ઇન્ફેક્શન :-પુખ્ત ઉમરની વ્યક્તિઓ માટે પ્રથમ દિવસે 600 mg ક્લોરોક્વીન ગોળી આપવી +15mg પ્રેમાક્વીન ગોળી. તેમજ બીજા દિવસ થી 5 દિવસ માટે 15mg/પ્રેમાક્વીન ગોળી આપવી.
ii. પી-ફાલ્સીપેરમ મેલેરીયા :- પુખ્ત ઉમરની વ્યક્તિઓ માટે પ્રથમ દિવસે 600 ક્લોરોક્વીન ગોળી આપવી + 6 કલાક બાદ 300 mg ક્લોરોક્વીન ગોળી આપવી.તેમજ બીજા દિવસે 300 mg ક્લોરોક્વીન ગોળી આપવી. ત્યારબાદ 30 થી 45 mg પ્રેમાક્વીન ગોળી આપવી.
3. માસ ટ્રીટમેન્ટ
- જ્યારે મલેરિયાનો વધુ પડતો એપીડેમિક હોય ત્યારે ડબ્લ્યુએચઓ ની ભલામણ મુજબ લોકોને એક સાથે સમુહમા સારવાર આપવામાં આવે છે
એન્ટી-મલેરિયા દવાનો ઉમર મુજબ ડોઝ
- મલેરિયાની તમામ દવાઓ જમ્યાબાદ જ અને દુધ સાથે લેવાની સલાહ આપવી.
- પ્રેમાક્વીન આપતા પહેલા સાઈનોસિસ તેમજ યુરીન કલર માટે જોવુ.
- જો સાઈનોસીસ હોય તો સારુ થયા બાદ સારવાર આપવી.
પ્રીવેન્ટીવ મેજર્સ
- મચ્છર ના તમામ ઉત્પતિ સ્થાનો નો નાશ કરવો.
- બંધ ગટર ની વ્યવસ્થા હોવી જોઇએ.
- રસ્તામાં, સડકની બાજુમા ,રેલ્વે માર્ગ પર કે કોઇપણ જગ્યાએ ભરાયેલા ખાડાનુ પાણી વહી જાય તેવી વ્યવસ્થા કરવી જોઇએ.
- નદી,નાળા તથા ખાડાઓમા પાણી લાંબો સમયસુધી ભરાયેલુ નરહે તે જોવુ જોઇએ.જો ખાડામાં લાંબો સમય સુધી પાણી ભરાયેલ રહેતુ હોય તો ભરેલુ કાઢી નાખવુ જોઇએ
હેલ્થ એજયુકેશન
- રોગનો અટકાવ તે લોકોના સહકાર અને આરોગ્ય શિક્ષણ ઉપર વધારે આધાર રાખે છે.રોગ થાય અને તેની ને સારવાર કરવી એક મચ્છરના ઉત્પતી સ્થાનનો જ નાશ કરવો એવી લોકો સમજણ આપવી જોઇએ.
- લોકોને જરૂરી માર્ગદર્શન અને માહીતી મીડીયા, ટી.વી.,વર્તમાનપત્રો કે પત્રિકાથી આપો. જેમાં.
- અંડરગ્રાઉન્ડ અને ઓવર હેડટોકીઓ હવા ચુસ્ત રીતે બંધ રાખો.
- ઘર કે ઓફિસની એરકુલરની પાણીની ફુલદાની અને ફ્રીઝની ટ્રેને અઠવાડીયામાં એક વખત સાફ કરો.’
- પાણીના સંગ્રહ કરવાના નાના ટાકાઓ, ગોરાઓ, કોઠીઓ ત્રણ દિવસમાં એક વખત સાફ કરો.’
- જાજરૂ અને ગટરની પાઈપલાઈન ઉપર જીણું કપડું બાંધવું.
- પાણીની ટાંકીમાં પોરાભક્ષક માછલીઓ મુકવી જેવી કે ગપ્પી અને ગંબુસીયા આ માછલી વીનામુલ્ય મળે છે.
- મચ્છર ન કરડે તેવા ઉપાયો કરવા જેમાં દિવસ રીપેલન્ટ લગાવો. અને રાત્રે પુરા કપડા પહેરીનેજ સુવો તથા લીમડાનો ધુમાડો કે મેટ લગાવો.
- શકય હોય ત્યાં મચ્છરદાનીમાંજ સુવું અને તે પણ દવાવાળી કરવી:
- આ મચ્છર દિવસે કરડતા હોવાથી શાળામાં બાળક જાય તેને પુરા મોઝા અને બુટ પહેરાવો તથા પુરા કપડા પહેરવાનો આગ્રહ રાખો.
ડેન્ગ્યુ ફીવર
વ્યાખ્યા
- ડેન્ગ્યુ ફીવર એ એડીસ ઈજીપ્ત મરછર ( ટાઈગર મોસ્કીટો)થી ફેલાતો કોમ્યુનીકેબલ ડીસીસ છે.જેમાં ફીવર આવે છે. સાથે સાથે સીવીયર પેઈન અને સાંધાનો દુ:ખાવો તથા ઘણા કેસમાં લાલ કલર ના રેશ જોવા મળે છે. આથી આને હેમરેજીક ફીવર પણ કહેવાય છે.
- આપણા દેશમાં ડેન્ગ્યુ ઘણા લાંબા સમય સુધી બ્રેક બોન ફીવર ( હાડકા તોડ ) તરીકે ઓળખાતો.
- આ એડીસ ઈજીપ્ત નામનો મચ્છરથી ફેલાતો રોગ છે.
- તે એપીડેમીક કે એન્ડેમીક રૂપ માં જોવા મળે છે.
- હાલ આ રોગ નો દેશના તમામ રાજયમાં ભયંકર ભરડો છે.
રોગનો ફેલાવો
- ડેગ્યુ ફીવર ના ફેલાવા નું ચક્ર માણસ -મરછર- માણસ છે. પ્રથમ ત્રણ દિવસ દરમ્યાન એડીસ ઈજીપ્ત મરછર ના વાયરસ કરડી ને મેળવે છે. અને 8 થી 14 દિવસ બાદ માણસ ચેપી બને છે. તે પછી આ માણસને મચ્છર કરડવાથી તે બીજામાં ચેપ ફેલાવી શકે છે.
- વરસાદની સીઝનમાં વધુ થાય છે.
ઈન્કયુબેશન પીરીઅડ
- 2 થી 15 દિવસનો હોય છે.
ચિન્હો અને લક્ષણો
- (1) ફિવર આવે છે.
- (૨) ત્રણ દિવસમાં શરીરમાં રેશ (લાલ ચાંભા દેખાય છે.
- (3) સાંધામાં દુ:ખાવો થાય છે.
- (4) ઘણી વખત પેટમાં દુ:ખે છે.
- (5) ઘણી વખત હેમરેજીક કંડીશન પણ જોવા મળે છે. જેમાં હીમેટેમેસીસ, મલીના જોવા મળે છે.
- (6) દદી બેભાન થઈ જાય છે.
સારવાર
ડેગ્યુ ફીવર માટે કોઈ ખાસ સારવાર નથી પરંતું લક્ષણો મુજબની સારવાર કરવામાં આવે છે.
- (1) ફીવર હોય તો એન્ટીપાયુરેટીક જેમા પી.સી.એમ. આપવી.
- (ર) ઉલ્ટી થતી હોય તો એન્ટી ઈમેટીક જેવી કે પેરીનોર્મ ઈન્જે આપવું
- (૩) દુ:ખાવા માટે એનાલજેસીક દવા આપવી.
- (4) સેકન્ડરી ઈફેકશન હોય તો એન્ટીબાયોટીકસ આપવી.
- (5) જરૂર જણાયતો આઈ.વી.ફ્લુઇડ આપવા.
- (6) દદી ને સાયકોલોજીકલ સપોર્ટ આપવો.
- (7) રૂટીન નર્સિંગ કેર આપવી.
- (8) પેશન્ટનું સતત નિરીક્ષણ કરવું.
- 9) પેશન્ટને બ્લીડીંગ માટે વોચ કરવું જેમાં નાક, કાન,સ્ટમક કે આખમાં બ્લીડીંગ થાય છે.
- (10) દર્દી ન જેમ બને તેમ વહેલી તકે સારવાર આપવી તથા સાથે સાથે ધરના. તમામ સભ્યોને ને સારવાર માટેસલાહ આપવી.
હેલ્થ એજયુકેશન
- રોગનો એટકાવ એ લોકોના સહકાર અને આરોગ્ય શિક્ષણ ઉપર વધારે આધાર રાખે છે.
- રોગ થાય અને તેનીને સારવાર કરવી એ કરતા મચ્છરના ઉત્પતી સ્થાનનો જ નાશ કરવો એવી લોકો સમજણ આપવી જોઇએ.
- લોકોને જરૂરી માર્ગદર્શન અને માહીતી મીડીયા ટી.વી. વર્તમાનપત્રો કે પત્રિકાથી આપો. જેમાં.
- અંડરગ્રાઉન્ડ અને ઓવરહેડ ટોકીઓ હવા ચુસ્તરીતે બંધ રાખો .
- ઘર કે ઓફિસની એરકુલરની પાણીની ફુલદાની અને ફ્રીઝનીટ્રેને અઠવાડીયામાં એક વખત સાફ કરો.
- પાણીના સંગ્રહ કરવાના નાના ટાકાઓ ગોરાઓ, કોઠીઓ ત્રણ દિવસ એક વખત સાફ કરો.
- જાજરૂ અને ગટરની પાઈપલાઈન ઉપર જીણું કપડું બાધવું.
- પાણીની ટાંકીમાં પોરાભક્ષક માછલીઓ મુકવી જેવી કે ગપ્પી અને ગંબુસીયા આ માછલી વીના મુલ્ય મળે છે.
- મચ્છર ન કરડે તેવા ઉપાયો કરવા જેમાં દિવસ રીપેલન્ટ લગાવો.અને રાત્રે પુરા કપડા પહેરીને જ સુવો તથા લીમડાનો ધુમાડો કે મેટ લગાવો.
- શકય હોય ત્યાં મચ્છરદાનીમાં જ સુવું અને તે પણ દવાવાળી કરવી.
- આ મચ્છર દિવસે કરડતા હોવાથી (ડેબાઈટર) શાળામાં બાળક જાય તેને પુરા મોઝા અને બુટ પહેરાવો તથા પુરાકપડા પહેરવાનો આગ્રહ રાખો.
અટકાયતી પગલાઓ
- આપણો મુખ્ય ધ્યેય એડીસ મચ્છરની ઉત્પતી અટકાવવાનો હોવો જોઈએ અને તેમાં લોક ભાગીદારી ધણી જ જરૂરી છે.
- મચ્છરને ઈંડા મુકવાની જગ્યાનો જ નાશ કરવામાં આવે તો રોગ આપો આપ અટકી જાય છે.
- ઈંડા મુકવાનું સાયકલ એક વખત અટકી જાય પછી તેટલા મચ્છર પુરતું ફરીથી શરૂ થતું નથી.
- મચ્છર મારવા માટે જંતુનાશક દવાઓમાં ઓર્ગેનો ફોસ્ફરસનો ઉપયોગ કરવો જોઈએ.
- એપીડેમીકના અટકાવ માટે મચ્છરના લાર્વા જમારવા જરૂરી બને છે.
- જેના માટે એબેટનો ઉપયોગ કરવામાં આવે છે.
- પાણીમાં આ નાખવાથી ત્રણ માસ સુધી મચ્છર ઈંડા મુક્ત નથી અને પાણી બગડતું પણ નથી. માણસને નુકશાન કરતું નથી.
- નવી દવામાં મેલીયોથીનનો સ્પે કરવામાં આવે છે. બે સ્પે દસ દિવસના અંતરે કરવાથી મચ્છરનો નાશ થઈ જાય છે.
- રસીકરણ : આ રોગ માટે કોઈ ખાસ રસી શોધવામાં આવેલ નથી.
ચિકનગુનિયા
ઇન્ટ્રોડક્શન
- 1952-53માં ટાન્ઝાનીયામાં એપીડેમીક દરમિયાન આ રોગના વાઇરસ ઓળખવામાં આવ્યા હતા.ત્યારબાદ 1955માં મેરીસન રોબીનસન અને લમ્બ્સડેન દ્વારા આ રોગ વિષે વર્ણન કરવામાં આવેલ.
- ભારતમાં 1963માં કોલકત્તામાં આ રોગ ફાટી નીકળેલ અને ત્યારબાદ 1965માં ફક્ત ચેન્નઇ શહેરમાં જ આ રોગના 3 લાખ કેસ નોંધાયેલ ત્યારબાદ 41 વર્ષ બાદ 2006 દરમિયાન ફરી આ રોગ દેશના 16 રાજ્યોમાં જોવા મળેલ અને જેની શરૂઆત આંધ્રપ્રદેશમાં થઈ હતી.
મિનિંગ : ચીકનગુનીયા ઍટલે વાંકા વળી જવું
ડેફીનેશન
- ચીકનગુનીયા એ ચેપી મચ્છરના કરડાવથી વાઇરસથી લાગતો ચેપા છે ચીકનગુનીયા એ ડેન્ગ્યુ જેવો, ચીકન ગુનીયા વાઇરસ વડે થતો અને એડીસ ઈજીપ્તી (એડિસ). ક્યુલેક્સ, તેમજ મેન્સોનીઆ મચ્છરો વડે ફેલાતો રોગ છે જેમાં ખાસ કરીને સખત ફિવર તેમજ હાથ, પગ અને કમરના સાંધાઓમાં સખત દુ:ખાવો જોવા મળે છે.
એપીડેમીયોલોજી
- 1-એજન્ટ -ચીક વાઇરસ રોગના એજન્ટ તરીકે વર્તે છે.
- 2- એડીસ ઈજીપ્તી મચ્છર રોગના સંગ્રાહક તરીકે વર્તે છે. અને રોગનો ફેલાવો કરે છે.
- 3-સ્ત્રી/પૂરૂષો બંને જાતીમાં જોવા મળે છે.
- 4-એક વખત આ ચેપ લાગે તો આ રોગ સામે આજીવન રોગપ્રતીકારકતા મળે છે
ઈન્કયુબેશન પિરિયડ : 2 થી 12 દિવસ
સાઈન્સ/સીમટમ્સ
- ફીવર
- ચીલ-ટાઢ લાગે
- નોઝિયા-વોમીટીંગ (કોફી કલર) ઉબ્કા-ઉલટી (કોફી કલરની)
- મોર્બીલાઇ ફોર્મ રેસ (સમટાઈમ્સ વિથ પુરપુરા): યુઝ્વલી ઓન લિમ્બ્સ એન્ડ ટ્રંક્સ ખાસ કરીને લિમ્બ્સ & ટ્રંક્સ પર મોર્બીલાઇ ફોર્મ રેસ (લાલદાણા) જોવા મળે છે, જેની સાથે ક્યારેક પરપ્યુરા પણ હોય છે. ક્યુટેનિયસ એરપસન્સ દર 3 થી 7 દિવસે ફરી ફરીને થઈ શકે છે.
- ઇન્ટેન્સ હેડેક (સેફાલેજીઆ) સખત માથું દુખે
- આર્થરોપેથી : પેઇન, સ્વેલિંગ & સ્ટીફનેસ ઓફ જોઈન્ટ; યુઝવલી મેટાકાર્પોફેલેજીઅલ, વ્રિસ્ટ, એલ્બો, સોલ્ડર, ની, એન્કલ, મેટાટાર્સલ ….. વગેરે
- આર્થ્રો ૫થી : એક સાથે ઘણાબધા સાંધાઓમાં દૂ:ખાવો અને સોજો જોવા મળે છે તેમજ સાંધાઓ જકળાઈ જાય છે.જેમાં ખાસ કરીને હાથની આંગળીઓના સાંધાઓ,કાંડુ, કોણી, ખભ્ભો, ઘુંટણ, ધુંટી વગેરેનો સમાવેશ થાય છે.જે એક જગ્યાએથી બીજી જગ્યાએ થાય છે
- લુમ્બાગો-કમર દુ:ખે
- માયાલ્જીઆ-સ્નાયુઓમાં દૂ:ખાવો થાય સવારે ઊઠે ત્યારે દૂઃખાવો સૌથી વધારે થાય છે એકાદમહીના સુધી રહે છે
- એનોરેકઝીયા-ભૂખ ઓછી લાગે
- ફાટીગ-થાક લાગે
- ઇન્સોમીઆ-ઊઘ ઓછી આવે
- કંજક્ટીવાયટીસ
લેબોરેટરી ટેસ્ટ : એલાઈઝા ટેસ્ટ
ટ્રીટમેન્ટ
- આ રોગ માટે કોઈ સ્પેસીફીક (ચોક્કસ) ટ્રીટમેન્ટ નથી. પરંતુ તે સેલ્ફ લિમિટીગ ડીસીઝ છે. બ્લડનો ટેસ્ટ પોઝીટીવ હોય તેવા પેશન્ટને આરામ કરવાની સલાહ આપવામાં આવે છે
- રેસ્ટ-આરામ
- મોર ફ્લુઈડ્સ-વધુ પ્રવાહી
- એનાલ્જેસીક: ડાઈકલોફેનાક, આઈબ્યુપ્રોફેન
- એન્ટિપાયરેટીક: પીસીએમ
- ટેબ્લેટ ક્લોરોક્વીન 250 mg/ડે ટેબ્લેટ
- ટેબ્લેટ એસ્પિરિન અને સ્ટેરોઇડ્સ આપવા નહી.
- મચ્છરની ઉત્પતી અટકાવવા માટે મેલેરીયામાં દર્શાવ્યા મુજબના તમામ પગલાઓ લેવા.
- એબેટ (ઓર્ગેનોફોસ્ફરસ, ઇન્સેક્ટીસાઈડ્સ & લાર્વીસાઈડ)
- માપ (પ્રમાણ) : 10 લિટર પાણીમાં 2.5mm એબેટ નાખવું.
- આ 10 લિટરમાંથી 20,200 લિટરના પાણીના ટાંકામાં (1+1-1 લિટર)નાખવું. દવા રેતી પર પણ છાંટવાથી 3 મહીના સુધી કામ આપે છે.
- આ દવાથી પાણીના સ્વાદને અસર થતી નથી તેમજ મનુષ્યને નુકશાન કરતી નથી.
મિલાથીઓન & સુમિથોન
- 250m /હેક્ટર મુજબ આ દવાનો એરોઝોલ સ્પ્રે કરવામાં આવે છે.
- આનાથી હવા તેમજ પાણીમાં મચ્છરો મરી જાય છે.
- 10 દિવસના અંતરે આવા બે સ્પ્રે કરવાથી 98% મચ્છરો કેટલાક અઠવાડીયા સુધી ઓછા થઈ જાય છે.
હોમિયોપેથીક ટ્રીટમેન્ટ
- તે સ્વીટ(ગળ્યું) છે.-ગેસ્ટ્રો-એન્ટ્રાઇટીસ કરતી નથી.-લીવર/કીડની માટે સલામત છે.
- એપીડેમિક વખતે અટકાવ (પ્રિવેન્શન) માટે આ દવા અપાય છે.
- વેક્સિન : આ રોગના અટકાવ માટે હજુ સુધી કોઈ યોગ્ય વેક્સિન વિકસાવાઈ નથી.
કાલા આઝાર અથવા લીસમેનીઆસીસ
પ્રસ્તાવના : આ ભારત માં 1940 મા એક પબ્લીક હેલ્થ પ્રોબ્લેમ્સ હતો. પુર્વ ભારતમાં કે જેમાં આસામ, ૫. બંગાળ. અને ઓરિસ્સામાં તે એન્ડેમીક અને એપડેમીક સ્વરૂપે જોવા મળતો હતો.
પરંતુ હાલમાં મલેરિયા
- અંકુશ ના જંતુનાશક છંટકાવના લીધે આ રોગ નું પ્રમાણ ઘટયુ છે. ૫. બંગાળ અને બિહારમાં આ રોગના કેશો જોવા મળે છે.
વ્યાખ્યા
- કાલા આઝાર એ લીસ્મેનીયા ડોનોવાની નામ ના પેરાસાઇટસથી થતો રોગ છે કે જે ફીમેલ ફ્લેબોટોમાઇન નામની સૈન્ડફ્લાય કરડવાથી ફેલાય છે અને તેમાં ફીવર અને ઉલ્ટી થાય છે. આ રોગને બ્લેક ફીવર . બ્લુડીસીસ વગેરે નામે ઓળખવામાં આવે છે.
રોગ થવાના કારણો
એજન્ટ
- લીસ્મેનીયા ડોનોવાની નામ ના પેરાસાઇટસથી થાય છે.
ઉંમર
- કોઇપણ ઉંમરે થાય છે. પરંતુ 3 થી 30 વર્ષ ઉંમરમાં વધુ જોવા મળે છે.
જાતી
- ફિમેઇલ કરતા મેઇલમાં ડબ્લ પ્રમાણ મા જોવા મળે છે.
ધંધો
- ખેતીકામ ખાણકામ, જંગલમાં કામ (ફોરેસ્ટ્રી) …વગેરે કામ સાથે સંકળાયેલા લોકો ને વધુ સંભાવના રહે છે.
વસ્તી હિલચાલ (પોપ્સ્યુલેશન મુવમેન્ટ)
- એન્ડેમીક વિસ્તાર માથી નોનએડ્મીક વિસ્તારમાં વસ્તી હિલચાલથી થવાથી આ રોગ ફેલાય છે.
સામાજીક અને આર્થીક પરીબળ
- ગરીબી પણ આ રોગ થવા મા ભાગ ભજવે છે.
ઇમ્યુનીટી
- એક વખત આ રોગ થયા બાદ તેની સામેની રોગ પ્રતીકારક શકિત મળે છે.
વાતાવરણીય પરીબળો
- ઉંચાઇ : 600 મિટરથી વધુ ઉંચાઇ પર આ રોગ જોવા મળતો નથી, જયારે સપાટ જમીન પર વધુ જોવા મળે છે.
- સીઝન : એપ્રીલ થી સપ્ટેમ્બર દરમ્યાન વધુ જોવા મળે છે.
- શહેરી અને ગ્રામ્ય તફાવત : શહેરી કરતા ગ્રામ્ય વિસ્તાર મા વધુ જોવા મળે છે.
ફેલાવાની રીત
- ચેપી ફિમેઇલ ફલેબોટોમાઇન સેન્ડફલાઇ કરડવાથી આ રોગ ફેલાય છે.
- બ્લડ ટ્રાન્સફયુઝન વડે પણ આ રોગ ફેલાયાનું નોંધાયેલ છે.
ચેપનું પ્રપ્તીસ્થાન
- ફકત આ રોગોના ચેપી માણસને જ આ રોગનું પ્રાપ્તીસ્થાન માનવામાં આવે છે, ઉપરાંત જંગલી પ્રાણીઓ કે ડોમેસ્ટીક પ્રાણીઓ જેવા કે કુતરા શીયાળ રોડન્ટ વગેરે પણ ચેપ નું પ્રાપ્તીસ્થાન ગણાય છે.
ઇન્ક્યુબેશન પીરીએડ
- 1 થી 4 મહીના હોય છે, પરંતુ 10 દિવસ થી 2 વર્ષ ને પણ હોઇ શકે છે.
ચિન્હો અને લક્ષણો
- (1) ઠંડી લાગીને ફીવર આવે છે.
- (2) વજન ઓછુ થાય છે. કોઇવાર ડાયેરીયા જોવા મળે છે.
- (3) ચહેરો, હાથ પગ અને પેટ પરની ચામડી કાળી થઇ જાય છે.
- (4) મોઢા તથા નાકની કિનારી આજુ બાજુ અલ્સર જોવા મળે છે.
- (5) સ્પ્લીન મોટી થઇ જાય છે (પ્નોમેગાલી)
- (6) લીવર મોટુ થઇ જાય છે ( હીપટોમેગાલી)
- (7) લસીકાગ્રંથીઓ સોજી જાય છે ( લીમ્ફએડીનોપોથી)
- (8) એનીમીઆ જોવા મળે છે.
- (9) જો સારવાર કરવાનમાં ન આવે તો મૃત્યુંઆંક ઉંચો હોય છે.
સારવાર
- ઇન્જેક્શન એસએસજી સ્ટ્રીબોગ્લુકોનેટ 20 mg/kg/બોડી વેઈટ/ડે/30 ડે/આઈવી-આઈએમ ઇન્જેક્શન એમ્ફોટેરીસીન 1mg/kg બોડી વેઈટ/આઈ.વી. ઇન્ફ્યુઝન ડેલી /15-20 ડે
- મિલ્ટેફોસીન 10mg ડેલી x 4 વિકસ
- લક્ષણો મુજબ સારવાર આપવી.
- જરુર મુજબ આઇ. વી. ફ્લ્યુડ આપવું
- અલ્સરની સારવાર આપવી.
- આ રોગનું વહેલુ નિદાન કરી સમય સર સારવાર આપવી.
અટકાવ અને અંકુશના પગલાઓ
સેન્ડફલાઈ કન્ટ્રોલ
- સેન્ડફલાઇનો નાશ કરવો એ અસરકારક પગલુ છે.
- ડી.ડી.ટી. છંટકાવ કરવો.
- માણસ ના રહેઠાણ અને પશુઓ રાખવાની જગ્યાની દીવાલોમાં 1.5 મીટર સુધી તીરાડો ન રહેવા દેવી, દર 6 મહીને તથા દવાઓનો નિયમીત છંટકાવ કરવો.
- આ રોગ થયેલ માણસનુ જેમ બને તેમ જલ્દીથી નિદાન કરી સારવાર આપવી.
- ઘરે ઘરે સર્વે કરવો
વ્યક્તીગત અટકાવ
- જમીન પર ન સુવુ.
- સેન્ડ ફલાઇકરડે તે માટે જોવુ.
- મચ્છરદાની માં સુવું.
- મોસ્ક્વીટો રીપેલન્ટ(ઓડોમોસ ક્રીમ, ઓલ આઉટ, કાચબાછાપ અગરબતી..)વાપરવા.
- પુરી લંબાઇ વસ્ત્રો પેહરવા.
- બુટમોજા પેહરવા
- ઘર અને વાતાવરણની સ્વચ્છતા વખતે સહભાગીબની મચ્છરોની ઉત્પતી અટકાવવી.
ટ્રેકોમા: નેત્રખીલ
પ્રસ્તાવના
- ટ્રેકોમા એ ગ્રીક શબ્દ છે જેને અર્થ ખરબચડું થાય છે.
- ટ્રેકોમા એ બહુ જુનો અને ઝડપથી ફેલાતો રોગ છે. તેની સારવાર કરવામાં ન આવે તો અંધાપો આવવાની શક્યતા રહે છે. હાલમાં એશીયા અને આફ્રિકામાં આ રોગ ને કારણે 60 લાખ લોકો ને અંધાપો આવેલ છે. ભારતમાં આ રોગને કારણે 0.2% લોકોમાં દ્રષ્ટિ ને અસર કે અંધાપો દેખાય છે.
વ્યાખ્યા
- ટ્રેકોમા એ ક્લેમાઇડીયા ટ્રેકોમેટીસ વાયરસ વડે ફેલાય કંજકટાઇવા અને કોર્નિયામાં થતો ક્રોનીક ચેપીરોગ છે. તેના લીધે કંજકટાઇવામાં સ્કાર થવાથી આઈ લેસીસ (ટ્રાયકીઆસીસ) આઈલીડ માર્જિન (એન્ટ્રોપીઓન) અંદર તરફ વળી જાય છે. આ આઇલેસીસને કારણે કોર્નિયલ અલ્સર થવાથી દ્રષ્ટિ જતી રહે છે.
કારણો
(1) એજન્ટ
- કલેમાઇડીયા ટ્રેકોમેટીસ વાયરસ
- બાળકોમાં વધુ જોવા મળે છે.
(2) ઉંમર
- ગમે તે ઉંમરમાં થાય, પરંતુ બાળકોમ
(3) જાતી
- સ્ત્રીઓમાં વધુ જોવા મળે છે. કા.કે તે બાળકોના સંપર્કમાં વધુ રહે છે.
(4) વિસ્તાર
- ઉતર ભારતમાં પંજાબી લોકોમાં વધુ જોવા મળે છે.
(5) રીવાજો
- આંખમાં કાજળ-સુરમો આંજવાની પ્રથા પણ જવાબદાર છે.
(6) સીઝન
- એપ્રીલ-મે અને જુલાઇથી સપ્ટેમ્બર દરમ્યાન વધુ જોવા મળે છે. કા.કે. આ સમય દરમ્યાન ગરમી અને વરસાદ ને લીધે માખીઓને ઉપદ્રવ વધુ હોય છે.
(7) હવામાન
- સુકા હવામાનવાળા વિસ્તારમાં વધુ જોવા મળે છે.
(8) વસ્તી
- ગીચ વસ્તીવાળા વિસ્તારમાં જોવા મળે છે.
(9) સેનીટેશન
- ખરાબ સેનીટેશન પણ જવાબદાર છે.
(10) સ્વીમીંગપુલ ના પાણીનું બરાબર ક્લોરીનેશન ન થવાથી.
(11) જેનાઇટલ ક્લેમાઇડીયા ચેપ વખતી, ઓરલ – જેનાઇટલસેક્સને લીધે (હેન્ડ ટુ આઈ ટ્રાન્સમિશન થવાથી. (હેન્ડ ટુ આઇ ટ્રાન્સમીશન)
(12) અન્ય પરીબળો
- સીધો સુર્યપ્રકાશ,ધુળ-ધુમાડાવાળુ વાf ever રણ, ગરીબાઇ, અગ્નાતતા, અશિક્ષિતતા. નબળુ વ્યક્તીગત આરોગ્ય, નબળા રહેઠાણો… વગેરે પરીબળો પણ અસર કરે છે.
ફેલાવાની રીત
- આંખના સ્ત્રાવ (ઓક્યુલર ડીસ્ચાર્જ) મારફતે.
- ચેપી આંગળીઓ મારફતે(બાળકોને કાજળ/ સુરમો આંજવાથી)
- માખીઓ મારફતે
- ઓરો- જેનાઇટલ સેક્સને લીધે (જેનાઇટલ ક્લેમાઇડીયા ચેપ વખતે, ઓરલ – જેનાઇટલ સેક્સને લીધે થવાથી. (હેન્ડ ટુ આઇ ટ્રાન્સમીશન)
ચિન્હો અને લક્ષણો
શરુઆતને તબક્કો:
- (1) આંખ લાલ થઇ જાય છે. (રેડનેશ ઓફ આઇસ)
- (2) આંખમા ફોરેન બોડી હોય તે ખટકે છે (ફેરેન બોડી સેન્સેશન)
- (3) આંખમા ઇરીટેશન (ઉતેજના) થાય છે. (ઇરીટેશન)
- (4) આંખોમાં પ્રકાશ સહન થઇ શકતો નથી. (ફોટોફોબીઆ)
- (5) વધુ પડતા આંસુઓ આવે છે. (ટીઅરીન્ગ ઓર વોટરીન્ગ ઓફ આઇસ)
- (6) આંખમાં દુ:ખાવો અને ડીસકમ્ફર્ટ(અગવડ)થાય છે.
- (7) આંખમાંથી રસી જેવો સ્ત્રાવ(પ્લરન્ટ ડિસ્ચાર્જ) નીકળે છે.
- (8) આઇલીડ સોજી જાય છે.
- (9) ફોલીક્યુલર પેપીલારી ફોર્મેશન (મોટું ફોલીક્લ/ફોડકી).
મધ્ય તબક્કો :
- (1) પેપીલરી હાયપરટ્રોફી અને ફોલિક્યુલર નેક્રોસીસ થાય છે.
- (2) ટ્રાઇકીઆસીસ: આઇલેસીસના હેર ફોલીકલ અંદર તરફ વળી જાય છે.
- (3) એન્ટ્રોપીયન : આઇલીડ મારજીન અંદર તરફ વળી જાય છે.
- (4) કોર્નીઅલ અલ્સર: ટ્રાઇકીઆસીસ અને એંટ્રોપીયનને લીધે કોર્નીયા પર ઘસારો થવાથી કોર્નીઅલ અલ્સર થાય છે.
મોડો તબક્કો :
- (1) કંજકટાઈવામાં સ્કાર થાય છે.
- (2)કેરેટાઈટીસ (કોર્નીયામાં ઇન્ફલેમેશન લાગે)
- (3) સિવીયરકોર્નીઅલ અલ્સરને લીધે અંધાપો (બ્લાઈન્ડનેશ) આવે છે.
સારવાર
- કંજકટાઈવામાં 1 % સિલ્વર નાઇટ્રેટ લગાવાય છે.
- એસ.એસ. 20% સલફાસેટામાઈડ આઈ ડ્રોપ દિવસમાં ચાર વખત *1મહીનો
- જેન્ટામાઇસીન આઈ ઓઈન્ટમેન્ટ 1% દરરોજ રાત્રે
- એટ્રોપીન આઈ ઓઈંન્ટમેન્ટ 1% દરરોજ રાત્રે
- ટ્રેટ્રાસાયક્લીન આઈ ઓઈન્ટમેન્ટ દરરોજ રાત્રે
- ઓરલ એન્ટીબાયોટીક : (ઇરીથ્રોમાઈસીન ઓર એઝીયોમાઈસીન )
- ટ્રાઇકીઆસીસ કે એન્ટ્રોપીયન હોય તો સર્જીકલ સારવાર આપવામાં આવે છે.
અટકાવ અને અંકુશના પગલાઓ
આઇસોલેશન
- પેશન્ટને અલાયદો રાખવો.
કોન્ટામીનેશન અટકાવું
- આંખના સ્ત્રાવ (આઈડીસ્ચાર્જ)નો યોગ્ય રીતે નિકાલ કરવો.
- બાળકોને કાજળ/સૂરમાં લગાવવા નહી.
- દરેક વ્યક્તીએ પોતાના રુમાલ અલગ રાખવા.
આંખોની નિયમીત તપાસ
- તડકામાં કામ કરતાં લોકો, ધુળીયા વાતાવરણમાં કામ કરતા લોકો તેમજ શાળાએ જતાં બાળકોએ સમયાંતરે નિયમીત આંખની તપાસ કરાવતા રહેવું .
સારવાર અને ફોલોઅપ
- પેશન્ટને પૂરી સારવાર લેવા સમજાવવું તેમજ નિયમીત ફરી તપાસ માટે સમજાવવું.
કુટુંબની તપાસ
- ટ્રેકોમાં એ ફેમીલીઅલ ડીસીઝ હોય આખાં કુટુંબને આંખની તપાસ માટે સમજાવવું.
સેનીટેશન મેઝર્સ
- ઘરની યોગ્ય સ્વછતા જાળવવી .
- ઘર આસપાસના વાતાવરણની યોગ્ય સ્વછતા જાળવી.
- માખોઓનો ઉપદ્રવ ઘટાડવો.
માસ કે બ્લેન્કેટ ટ્રીટમેન્ટ
- જો 10 વર્ષથી નાના બાળકોમાં 5% થી વધુ કેશો હોય તો માસ ટ્રીટમેન્ટ આપવી, જેમાં ટી.સી.આઈ.ઓઈન્ટમેન્ટ દર 6 મહીને 10 દિવસે સુધી આંજવામાં આવે છે.
વ્યકતીગત આરોગ્ય
- પોતાનું પર્સનલ હાયજીન બરાબર જાળવવું.
જીવનશૈલી
- લોકોએ પોતાની જીવનશૈલી સુધારવી.
નિયમીત મૂલ્યાંકન
- બ્લાઇન્ડનેશ કંટ્રોલ પ્રોગ્રામનું નિયમીત મૂલ્યાંકન (ઈવાલ્યુએશન) કરવું.
કંજક્ટીવાયટીસ: (પિંક આઈ/ રેડ આઈ) આંખો આવવી
વ્યાખ્યા
- જયારે કંજટાઈવલ ટીસ્યુમાં ઈન્ફલેમેશન લાગે ત્યારે તેને કંજકટીવાઈટીસ કહેવામાં આવે છે જે ખાસ કરીને વાયરસ કે બેકટેરીયા દ્વારા થાય છે.
- ઉપરાંત ક્યારેક એલર્જિને કારણે જોવા મળે છે જેને એલર્જિક કંજકટીવાઈટીસ કહે છે.
કારણો
- (1) બેકટેરીયાકેવાયરસનેકારણે
- (૨) એલર્જિનેકારણે
- (3) શર્લિન થવાથી (રીનાઈટીસ).
- (4) ખરાબ હાયજેનીક કંડીશનને કારણે
- (5) ગંદા વાતાવર રણને લિધે માખીઓનો ઉપદ્રવ થવાથી
- (6) આંખને ઈજા થવાથી
- (7) ક્યારેક ચામડીના રોગો સાથે
ચિન્હો-લક્ષણો
- (1) આંખમાં ફોરેન બોડી હોય તેમ ખટકે છે. (ફોરેન બોડી સેન્સેશન)
- (૨) આંખમાંઈરીટેશન (ઉતેજના) થાયછે.
- (3) આંખમાં ખંજવાળઆવેછે (ઈચિંગ)
- (4) આંખોમાં પ્રકાશ સહન થઈ શકતો નથી (ફોટોફોબીઆ)
- (5) કેજકટાઈવામાં સોજો અને લાલાશ જોવા મળે છે. (ઇન્ફ્લામેશન & રેડનેસ)
- (6) વધુ પડતા આંસુઓ આવે છે. (ટીઅરીંગ ઓર વોટરીંગ ઓફ આઈસ)
- (7) બેકટેરીયલ ચેપ વખતે આંખમાંથી ચિકણો સ્ત્રાવ નિકળે છે અને સવારે આંખના પોપચા ચોટી જાય છે.
- (8) વાયરલ ચેપ વખતે સ્ત્રાવ કરતાં આંસુનું પ્રમાણ અને ખંજવાળ વધુ હોય છે.
સારવાર અને અંકુશના પગલાઓ
- સારવાર શરૂ કરતાં પહેલા કેજક્ટાઈલ સ્વોબ લેવામાં આવે છે જેથી કલ્ચર એકઝામ કરી શકાય.’
- વોર્મ નોર્મલ સલાઈન વડે દિવસમાં 3 વખત આઈ વોશ આપવો.
- માઈલ્ડ એસ્ટિર્જન્ટ આઈડ્રોપ્સ નાખવામાં આવે છે(જેથી જંતુવાળી એપીથેલીયલ સેલની સપાટી નાશ પામે
- માઈલ્ડ કેમોથેરાપી જેમાં 10 % એસ.એસ. આઈડ્રોપ્સ નાંખવામાં આવે છે.
- બ્રોડસ્પેકટ્રમ એન્ટિબાયોટીક જેમાં ટી.સી. આઈ ઓઈન્ટમેન્ટ રાત્રે આંજવામાં આવે છે. !
- જો કોર્નિયામાં અલ્સર હોયતો એટ્રોપીન 1% આઈ ડ્રોપસ દિવસમાં બેવખત નાંખવામાં આવેછે
- આંખ પર પેડ અને બેન્ડેઝ બાંધવો નહી કારણ કે તેનાથી વોર્મ્સ (ગરમાવો) થવાથી ચેપ વધે છે.
- આંખોને આરામ આપવો.
- દર્દિના ટોવેલ, નેકીન, હાથરૂમાલ વગેરે અલગ રાખવા.
- ડાર્ક ગોગલ્સ પહેરવા.
- શકય હોય તો આઈસોલેશન રાખવું.
- એલર્જિવાળી વસ્તુથી દૂર રહેવું.
- કોમન કોલ્ડ વખતે સમયસર પૂરી સારવાર લેવી તેમજ સ્વચ્છતા જાળવવી.
સ્કેબીસ
વ્યાખ્યા
- સ્કેબીઝ એ ઈચ માઈટ (સારસ્કોપટી સ્કેબી) (શાર્કોપ્ટીસ સ્કેબીસ ) વડે થતું ઇન્ફેસ્ટેશન (દાખલ થવું) છે કે જેમાં હાથની આંગળીઓની ખાસ અસર થાય છે અને તે અયોગ્ય હાયજેનીક સ્થિતીવાળા લોકોમાં વધુ જોવા મળે છે.
કારણો
- એજન્ટ : ઇચ માઈટ
- પર્સનલ હાઈજીન ફેક્ટર : અયોગ્ય હાયજેનીક સ્થિતીવાળા લોકોમાં વધુ જોવા મળે છે.
ફેલાવો
- બાળકો તેના મિત્રો સાથે રાત વિતાવવાથી આ રોગ ફેલાય છે.
- બાળકો એકબીજાના કપડાની અદલાબદલી કરવાથી પણ આ રોગ ફેલાય છે.
- આરોગ્ય કાર્યકરો જો કાળજી રાખ્યા વગર પેશન્ટના લાંબા સંપર્કમાં રહે તો તેને પણ આ રોગ થવાની સંભાવના રહે છે.
ચિન્હો અને લક્ષણો
- (1) રાત્રે સખત ખંજવાળ આવે છે.(સીવીયર ઇચીગ)
- (2) મેગ્નીફાઇગ ગ્લાસ વડે ચામડી પર ઊપસેલ હૉલ જોઈ શકાય છે.
- (3) કાંડા પર કે આંગળીઓ વચ્ચે બ્રાઉન કે બ્લેક લીઝન જોવા મળે છે તે ઉપરાંત કોણી, ઘુંટણ,પગની કિનારી, નીપલ આસપાસ.બ્રેસ્ટ નીચે,બગલમાં,ગ્રોઇનમાં, બટકના ફોલ્ડમાં, પેનીસ, સ્કોટમ વગેરે જગ્યાએ પણ આવા લીઝન જોવા મળે
- (4) લાલ અને ખંજવાળ આવે તેવી ફોલ્લીઓ જોવા મળે છે. (રેડ પ્રુરીટીક એરપ્સન)
- (5) સેકન્ડરી લીઝન: જેમાં વેઝીકલ પેપ્યલ, ઇરોઝન અને કસ્ટ(ભીગડું) જોવા મળે
નિદાન
- બરો (હૉલ) માંથી સ્ક્રેપીંગ (ખોતરી) કરી માઈક્રોસ્કોપ વડે નિદાન કરી શકાય છે.
- સારવાર અને અંકુશના પગલાઓ:- (ટ્રીટમેન્ટ & કંટ્રોલ મેઝર્સ)
- સાબુ વડે વોમ બાથ આપવો જેથી સ્કેલિંગ (ભીંગડા) દૂર કરી શકાય.
- સ્કીનને સંપૂર્ણ ડ્રાય (કોરી) કરી કુલ રાખવી.
- સ્કેબીસાઇડ: (ખસનાશક દવા) સ્કેબીસાઇડ્સ
- જેમાં લિન્ડેન કોટામીટન,પ્રમેથીન 5% વગેરે જેવી દવાઓ આવે છે.
- આ દવા નેકથી નીચેના ભાગથી ચહેરો અને માથા સીવાય આખા શરીર પર લગાવવી.
- આ લગાવેલ દવા 24 કલાક સુધી રહેવા દેવી ત્યારબાદ સાબુ પાણીથી બાથ લેવો.
- 1 અઠવાડીયા પછી ફરીથી આ રીતે જ દવા લગાવવી.
- દરરોજ સ્વચ્છ,ધોયેલા અને તડકે સુકવેલ કપડાં પહેરવા.
- હંમેશા સ્વચ્છ બેડ લીનન વાપરવા.
- પેશન્ટ એ વાપરેલ કપડાં અને બેડ લીનનને ગરમ પાણી વડે ધોવા અને હોટ ડ્રાયર વડે ડ્રાય કરવા.
- વારંવાર હોટ સાવર ન લેવો.
એસ.ટી.આઈ (સેક્સ્યુલી ટ્રાન્સમીટેડ ઇન્ફેક્શન)
વ્યાખ્યા
- આ એક કોમ્યુનીકેબલ ડીસીસનું ગ્રુપ છે. તે મોટા ભાગે સેકસ્યુલ કોન્ટેકટ વડે થાયતેમજ ફેલાય છે બિનસલામત જાતિય સંબંધના કારણે ચેપ ફેલાય છે. આનો ફેલાવો બહોળા પ્રમાણમાં જોવા મળે છે. તેમાં વાયરસ,બેકટેરીયા, પ્રોટોજુઆ અને ફંગસ જેવા જુદા જુદા ઓરગેનીઝમની જાતો વડે ફેલાય છે.
કારણો
1) એજન્ટ
- છેલ્લા દસકાથી આનો ફેલાવો નાટકીય રીતે થતો જાય છે. આનું નામ વીનેરીયલ ડીસીસ પણ તેમાંથી એસ.ટી.ડી. અને હાલ તેને એસ.ટી.આઈ. થી ઓળખવામાં આવે છે. લગભગ ૨૦ કરતા વધારે પ્રકારના ઓરગેનીઝમ થી આ રોગ ફેલાય છે.
- જેમાં નાઈઝેરીયા ગોનોરીયા – ગોનોરીયા યુરેથ્રાઈટીસ, સર્વીસાઈટીસ,કંજકટીવાટીસ
- ટ્રેપોનેમા પેલીડમ – સીફીલીસ
- હીમોફીલીસ ડ્રફેઈ – શેંકરોઈડ કલેમાઈડીયા ટ્રકોમોનસ – યુરેથ્રાઈટીસ, સર્વીસાઈટીસ,કંજન્કટીવાઈટીસ
- કેલીમેટોબેકટેરીયમ ગ્રેન્યુલોમેટીસ – ગ્રન્યુલોમા ઈન્ગ્વાઈનલ/લીમ્ફોગ્રેન્યુલોમા વિનેરમ એલજીવી/
- હરપીસ સીમ્પલેક્ષ – જેનાઈટલ હરપીસ
- હયુમન પેપીલોમા – જેનાઈટલ અને એનાલમાં મસા થાય છે.(જેનાઈટલવાર્ટ્સ)
- હીપેટીઇટીસ બી – એક્યુટક્રોનીક હીપેટાઇટીસ
- એચ.આઈ.વી – એઈડસ
- કેન્ડીડા આલ્બીકન્સ – વજાઈનાટીસ
- ટ્રાઈકોમોનાવજાયનાલીસીસ – વજાયનાઇટીસ
2) ઉમર
- 20 થી 35 વર્ષની વ્યકિતોમાં આ રોગનું વિશેષ પ્રમાણ જોવા મળે છે.
3) જાતિ
- સ્ત્રીઓમાં રોગનું પ્રમાણ પુરૂષો કરતાં વિશેષ જોવા મળે છે સીએસડબલ્યુ કોમર્શીયલ સેક્સ વર્કરમાં જોવા મળે છે
ફેલાવાના કારણો :
- આના માટે ૨૦ થી ૨૫ વર્ષ ની ઉંમર માં જોવા મળે છે ફીમેલ કરતા મેઈલ માં વધુ જોવા મળે છે.
- મેરીડ કપલ કરતા સીંગલ કે છુટાછેડા લીધેલ વ્યકિતમાં આનું પ્રમાણ વધુ હોય છે.
- નીચા આર્થિક સામાજીક દરજા વાળી વ્યકિતથમાં વધારે પ્રમાણ હોય છે.
- વીકસતા દેશોમાંવધુ જોવા મળે છે. વધુ વસ્તીવાળા અને ગીચ પ્રદેશમાં વધુ હોય છે.
- ગ્રામ્ય વિસ્તારમાંથી શહેરી વિસ્તાર મા આવતા લોકોમાં વધુ જોવા મળે છે. સ્ત્રીમાં વધેલા
- શિક્ષણના પ્રમાણના લીધે લગ્ન મોડા થવાથી થાય છે.
- કોર્મશીયલ સોશીયલ વર્કર દ્વારા
- તણાવપૂર્ણ સબંધ તથા છુટાછેડા લીધેલ વ્યકિત વધુ ભોગ બને છે. પૈસા કમાવવાના સરળ
- ધંધાનારૂપમાં ઘણી વખત ફેલાવો જોવા મળે છે.
- લાગણીઓની અપરીપકવતા હોય તેવા કેશમાં પણ જોવા મળે છે.
- વધુ પડતા ઔધોગીકરણના લીધે
- આંતરાષ્ટ્રીય મુસાફરી દ્વારા સામાજીક જીવન છુટછાટ અને વર્તુણુક માં થયેલ ફેરફારના લીધે
- આલ્કોહોલીઝમ તથા દવાના બંધાણના લીધે/નશીલી દવાઓના સેવન કરવા માટે ઈંજેકશનની આદત ધરાવનાર વ્યકિતઑ
- એમએસએમ ( મેલ ટુ મેલ સેક્સ) સજાતીય સંબંધો ધરાવનાર વ્યકિતઓ
લક્ષણો:- (એસ.ટી.આઈ . વાળી વ્યકિત ની ઓળખાણ)
- (1) વજાયનલ ડીસ્ચાર્જ અને અલ્સર(યોનીસ્ત્રાવ)
- (ર) વજાનલ ઈચીંગ અને નોન ઈચીંગ (જનનાંગોમાં ચાદું પડવું)
- (3) પેડુંમાં દુખાવો જાતિય સમાગમ કરતી વખતે દુખાવો.
- (4) પેશાબમાં બળતરા થતી હોય. અને પરૂ આવવું
- (5) ઠંડી સાથે ફીવર આવવો/લસિકા ગ્રંથીઓમાં સોજો આવવો
1) સ્ત્રીઓમાં:-
- યોનિસ્ત્રાવ, ક્યારેક વાસ મારતો સ્ત્રાવ
- પેડુમાં દુખાવો.
- યોનિમાં બળતરા અને ખંજવાળ
- જાતિય સમાગમ વખતે દુખાવો.
2) પુરૂષોમાં:-
- પેશાબમાં પરૂ આવવુ.
3) પુરૂષો અને સ્ત્રીમાં:
- જનનાંગમાં ચાંદુ પડવુ.
- જનનાંગ પર ફોલ્લા પડવા.
- પેશાબમાં બળતરા થવી.
- ઠંડી સાથે તાવ આવવો.
- સાથળમાં લસિકા ગાંઠનો સોજો આવવો.
નિદાન :
- ડીસ્ચાર્જ વીશેની ફરીયાદ પુછવી.
- સગર્ભાવસ્થા અંગે પુછવું.
- કોપર-ટી મુકાવેલ છે. તે પુછવું.
- પેશાબમાં બળતરા થાય કે ખંજવાળ આવે છે. ?
- ચાંદી માટે જોવું.
- જેનાઈટલ ઓર્ગન્સ ઉપર ચાંદી પડવી. વગેર
- જાતીય સમાગમાં તકલીફ પડે છે. ?
- પુરુષ ના યુરેથા માંથી સફેદ સ્ત્રાવ આવે છે. / પેડુમાં દુખવાની ફરીયાદ છે. ?
સિન્ડ્રોમીક મેનેજમેન્ટ
- બે કે તેથી વધારે રોગોમાં જો રોગના લક્ષણો- ચિહનો એક સરખા હોય તેમજ તેમાં અપાતી દવાઓ પણ સમાન હોય તો લેબોરેટરી નિદાન કર્યા વગર ફક્ત લક્ષણો- ચિહ્નો ને આધારે સારવાર આપવામાં આવે તે પધ્ધતિને સિન્ડ્રોમિક મેનેજમેન્ટ કહેવાય છે.
- જાતીય રીત ફેલાતા રોગોમાં લક્ષણો-ચિહ્નો તેમજ સારવાર સામ્યતા જોવા મળે છે.
- તેથી રોગોના સમુહને સિન્ડ્રોમ તેરીકે કન્સીડર કરીને રોગના લક્ષણના આધારે તેની સારવાર આપવામાં આવે છે.
- તેમજ ફિલ્ડમાં કામ કરતાં આરોગ્ય કાર્યકરો આ દવાઓને સહેલાઇથી ઓળખી શકે તે માટે તેને કીટ બનાવી 1 થી 7 સુધીના નંબર તેમજ કલર કોડ આપવામાં આવેલા છે.
- અને તેના કારણે દવાઓ યાદ રાખવાની પણ જરૂર રહેતી નથી.
- આમ, કરવાથી લેબોરેટરી ટેસ્ટમાં લાગતો સમય બચાવી શકાય છે. અને તાત્કાલિક પણે સારવાર શરૂ કરી શકાય છે. જેથી દર્દીનો સારવાર બાબતે સારો પ્રતિસાદ મળી શકે છે.
સિફિલીસ
વ્યાખ્યા
- આ ટ્રીપોનેમા પેલીડમ અથવા સ્પાઈરોકીટા પેલીડા નામના બેક્ટેરીયાથી થાય છે. આ એક જાતનો કોમ્યુનીકેબલ ડીસીસ છે.જે એકયુટ ક્રોનીક હોય છે અને સેક્સ્યુલ કોન્ટેક વડે થાય છે અને ફેલાય છે. ઉપરાત તે કોન્જેટીનલ હોય છે.
ઈન્કયુબેશન પીરીએડ
- 10 થી 90 દીવસનો હોય છે.
- સામાન્ય રીતે ત્રણ અઠવાડીયાનો જોવા મળે છે.
ચિન્હો અને લક્ષણો
(1) પ્રાઈમરી સ્ટેજ
- સૌ પ્રથમ મેઈલ જેનાઈટલ ઓર્ગનસ ઉપર હાર્ડ, પેઈનલેસ, અને બટન આકાર સોર જોવા મળે છે. જેને ચાંદૂ કહેવાય છે.
- દુખાવો થતો નથી.
- જંતુ દાખલ થયા પછી 2 થી 3 વીકમાં જોવા મળે છે.
(ર) સેકન્ડરી સ્ટેજ
- આ સ્ટેજમાં આખાય શરીરમાં ઓરગેનીઝમ ફેલાય જાય છે.
જેમાં મુખ્ય પાંચ લક્ષણો જોવા મળી છે.
ડરમેટાઈટીસ
- ચામડી ના રોગ જોવા મળે છે.
- ચામડી પરથી પીંક કલરના સ્પોટ દેખાય છે જે 2 થી 5 વીકમાં અદ્રશ્ય થઈ જાય છે પછી ડ્રાય હાર્ડ મસા નર્વ પેચીસ દેખાય છે.
મ્યુકસ પેચીસ
- મ્યુકસ મેમબ્રેનમાંયેલો કે વાઇટ કલરના પેચીસ જોવા મળે છે.
આઈરાઈટીસ
- આઇરીશમાં ઇન્ફલામેશન થાય છે.
પેઇન
- બોન અને ટેન્ડટમાં પેઈન થાય છે.
- આ સ્ટેજમાં લક્ષણો ખુબ જ ધીમા હોય છે.
- અમુક વર્ષો સુધી લક્ષણો દેખાતા પણ નથી.
(3) ટર્સરી સ્ટેજ
- આ સ્ટેજમાં ડીસ્ટ્રકશન ની શરૂઆત થાય છે. આમાં બ્રેઈન, સ્પાઈનલ કોર્ડ ની નર્વસને નુકશાન થાય છે. આ બે થી 1પ વર્ષ સુધીના ગાળામાં જોવા મળે છે. એઓરટાઇટીસ થાય છે.
ન્યૂરોસીફીલીસ
- બ્રેઇન પર અસર થવાથી ડીમેન્સીયા, સાઇલ્સીસ, પારેસીલ, સ્ટ્રોક મેનીન્જાયટીસ વગેરે થાય છે. પેશન્ટ પથારીવશ થઈ જાય છે.
નિદાન
- હિસ્ટ્રી
- ચાંદાની બાયોપ્સી વડે
- સીરોલોજીકલ ટેસ્ટ: વી.ડી.આર.એલ.(વેનેરીઅલ ડીસીઝ રીસર્ચ લેબોરેટરી)
સારવાર
(1) ઇન્જેક્શન પેનીસીલીન
- બેન્જાઇલ પેનીસીલીન, પ્રોકેઇન પેનીસીલીન કે બેન્જાથીન
- પેનીસીલીન (પેનીડ્યુરા) સારી અસર કરે છે.
(2) પેનીસીલીનની એલર્જી હોય તો કેપ્સુલ ટ્રેટ્રાસાયકલીન અપાય છે.
(3) જેનાયટલ અલ્સર પર લોકલ એંટીબાયોટીક ઓઇમેંટ લગાવવી.
(4) પેઇન માટે એનાલ્જેસીક અપાય છે.
(5) આરામ લેવો.
(6) સેક્સ્યુલ કોન્ટેક ન કરવા કહેવું.
(7) સંપૂર્ણ રોગ મુકત ન થાય ત્યા
(8) પેશન્ટની સારવાર વખતે ગ્લોવઝ પહેરવા અને ગ્લોવઝ કાઢ્યા બાદ બરાબર હેન્ડ વોશ કરવા.
(9) પર્સનલ હાયજીન બરાબર જાળવવું.
(10) પેશન્ટ દાખલ હોય તો તેને કોઈ પ્રવૃતિમાં રોકાયેલ રાખવો.
(11) નિયમીત ફોલોઅપ માટે સમજાવવું.
(12) પેશન્ટ ની દરેક બાબત ખાનગી રાખવી અને તેનો વિશ્વાસ જીતવો.
(13) સમયસર નોટીફીકેશન કરવું.
(14) પેશન્ટ તેમજ સગાને હેલ્થ એજ્યુકેશન આપવું.
ગોનોરીયા
વ્યાખ્યા
- આ નાઈઝેરીયા ગોનોરીયા નામના ગ્રામ નેગેટીવ ઓરગેનીઝમ થી થાય છે. આ સેક્સ્યુલ કોન્ટેકથી ફેલાતું જેનાઈટલ ઇન્ફેકશન જન્મ દરમિયાન સંપર્કને લીધે નીયોનેટમાં પણ જોવા મળે છે.જેને ગોનોરીયા ઓલ્મીયા નીયોનેટ અને એસીપ્તોમેટીક ઇન્ફેકશન વધુ જોવા મળે છે. જેનાઈટલ ઓર્ગન્સનો એક રોગ છે.
ઈન્કયુબેશન પીરીએડ
- ર થી પ દીવસનો હોય છે.
ચિન્હો અને લક્ષણો
પુરૂષોમાં
- (1) યુરેથ્રાઇટીસ અને એપીડીડાઈમાઇટીસ વધુ જોવા મળે છે.
- (2) યુરેથામાંથી ઘાટા-પીળા રંગનો પરૂ જેવો સ્ત્રાવ આવે છે.
- (૩) પેશાબ ધીમે-ધીમે અને દૂ:ખાવા સાથે આવે છે.
- (4) લિગમાં દૂ:ખાવો થાય છે.
સ્ત્રીઓમાં
- (1) સર્વીસાઇટીસ
- (૨) વજાયનલ ડિસ્ચાર્જ વધુ આવે છે.
- (3) પેશાબ કરતાં દુ:ખાવો થાય છે અને પેશાબ વારંવાર થાય છે.
- (4) લેબીઆ એકદમ સોજી જાય છે અને તે હોટ રેડ થાય છે.જેથી એકઝામમાં તકલીફ પડે.
- (૫) યુરેથા નીચે બંને બાજુ બેરી જેવા લાલ મુલાયમ દાણા દેખાય છે.
- (6) કોંપ્લીકેશન રૂપે પીડ થાય છે,જેથી એકટોપીક પેગ્રન્સીનું જોખમ વધે છે તેમજ બંને ટ્યુબ બંધ થવાથી ઇન્ફરલીટી થાય છે.
- (7) વજાયનલ ડીસ્ચાર્જ થાય છે.
જનરલ ચિન્હો
- (1) આર્થાઇટીસ
- (2) ડર્મેટાઇટીસ
- (3) ભાગ્યે જ હ્રદયના વાલ્વમાં ઇન્ફેકેશન લાગે કે ગોનોકોકલ મેનીન્જાયટીસ થાય.
- (4) લીમ્ફનોડ મોટી થાય અને દૂ:ખાવો થાય.
- (5) ચાલવામાં મુશ્કેલી પડે છે.
સિન્ડ્રોમિક મેનેજમેન્ટ
- આરટીઆઇ /એસટીઆઈ અંતર્ગત સમાવામાં આવેલ મોટાભાગના રોગોમાં લક્ષણો ચિન્હો એક સરખા છે.
- તે જ રીતે આપવામાં આવતી સારવાર પણ મહદ,અંશે સમાન છે.
- માટે કોઇ ચોકકસ રોગના નિદાનમાં કે લેબોરેટરી ટેસ્ટમાં બીનજરૂરી સમય ન બગડે, પેશન્ટને રીફર કરવાની પણ ન જરૂર પડે અને ફિલ્ડમાં કામ કરતા આરોગ્ય કાર્યકર દ્રારા ગૃહમુલાકાત કરીને ફોલો અપ પણ અસરકારક રીતે થઇ શકે તે હેતુથી આરટીઆઇ /એસટીઆઈ ની કલર કોડ વાળી કિટ બનાવીને સારવારને સરળ બનાવી દેવાઇ છે.
- જેથી કરીને વધુમાંવધુ લોકો સારવાર લે અને સારવાર પુરી કરે તેમજ તેના જાતિય સાથીદારની સારવાર પણ ફીલ્ડ લેવલે જ થઇ શકે.
- લક્ષણો ચિન્હોના આધારે સિન્ડ્રોમિક મેનેજમેન્ટ નીચે મુજબ સારવાર કરવામાં આવે છે.
સારવાર
- (1) પેનીસીલીન, પેનીડ્યુરા,એરીથ્રોમાઈસીન, કલોરોમાઈસેટીન,એસાક્લોવીટ/સીફીક્ઝાઇમ /મેટ્રોનીડાઝોલ આમાંથી કઈ પણ દવા આ ઓરગેનીઝમ પર અસર કરે છે.
- (૨) ઓછામાં ઓછા ત્રણ માસ સુધી સેકસ્યુલ ઈન્ટરકોર્ષ ન કરવાની સલાહ આપવી.
- (3)સેક્સ વખતે કોન્ડમનો ઉપયોગ કરવા કહેવું.
- (4) ડીસ્ચાર્જ નો યોગ્ય નીકાલ કરવો.
- (5) ડ્રેસીગ મટીરીયલનો બરાબર નિકાલ કરવો.
- (6) પેશન્ટ ની સારવાર વખતે મોજા પહેરવા અને મોજા કાઢ્યા બાદ બરાબર હેન્ડ વોશ કરવા.
- (7) પેશન્ટને વધુ પ્રવાહી લેવા સમજાવવું.
- (8) પૂરી સારવાર લેવા સમજાવવું.
- (9) પેશન્ટની સારવારમાં વાપરેલ સાધનો બરાબર જંતુરહિત કરવા.
- (10) પેશન્ટને સારવાર વિષે સમજાવી ચિતા દૂર કરવી.
- (11) સામાજીક કાર્યકર દ્વારા સાચી સલાહ પૂરી પાડવી.
- (12) મનોરંજનના તમામ સાધનો પૂરા પાડવા.
- (13) અશ્લીલ સાહિત્ય ઉપર પ્રતિબંધ મૂકવો.
- (14) તરૂણાવસ્થા દરમિયાન સેક્સ એજયુકેશન આપવું.
- (15) દરેક વ્યકિતને રોગની સંપૂર્ણ માહિતી મળે તે હેતુથી બહોળો પ્રચાર કરવો.
- (16) પેશન્ટની સાથે તેના જાતિય સાથીદારનો એકસાથે કોર્ષ કરવો જરૂરી છે.
એસ.ટી.આઈ/એચ.આઇ.વી ના અટકાવ અને અંકુશના પગલાઓ
નોટીફીકેશન
- લોકલ હેલ્થ ઓથોરીટીને સમયસર જાણ કરવી.
ડીસઇન્ફેકસન
- ડીસ્ચાર્જ,ડ્રેસીંગ મટીરીયલનો યોગ્ય રીતે નિકાલ કરવો.
- સારવારમાં વાપરેલ સાધનો તેમજ લીનનને યોગ્ય રીતે જંતું રહિત કરવા.
- 1 લી. પાણીમાં 10 થી 15 ગ્રામ બ્લીચીંગ પાવડર વાળું દ્રાવણ બનાવી તેમાં સાધનોને 20 મિનિટ ડૂબાડી રાખવાથી જંતુરહિત થાય છે.
- 20 મિનિટ બોઈલ કરી શકાય છે.
- જરૂર જણાય તો ઓટોકલેવ કરવા.
- 5% ક્લોરીનવાળા સોલ્યુશનથી સપાટી સાફ કરવી.
- નકામી વસ્તુનો બાયો મેડીકલ વેસ્ટ મુજબ નિકાલ કરવો.
હેલ્થ એજ્યુકેશન
- a) એબ્સ્ટીનેન્સ- સંયમ/ બ્રહ્મચર્ય
- b) બીફેથફુલ- એક જ જાતીય સાથીદારને વફાદાર રહો.
- c) કરેક્ટ & કંસિસ્ટન્ટ યુઝ ઓફ કોન્ડોમ- નિરોધનો સાચો અને સતતપણે ઉપયોગ.
- 1) બ્રહ્મચર્ય-તરૂણવસ્થા દરમિયાન અને લગ્ન પૂર્વે બ્રહ્મચર્ય પાળવું.
- 2) એક જ વફાદાર સાથી સાથે સેક્સ, સેક્સ વખતે કોન્ડમનો ઉપયોગ થવાના કારણો, રોગા ફેલાવાની રીતો,સ્ત્રાવ-ડ્રેસીગનો યોગ્ય નિકાલ, હેન્ડ વોશિગનું મહત્વ,સારવારની અગત્યતા વગેરે મુદ્દાઓ પર આરોગ્ય શિક્ષણ આપવું.
ઇમ્યુનાઇઝેશન
- હીપેટાઇટીસ-બી વેક્સિન અપાય છે.
કાયદાથી રક્ષણ
- ફક્ત કાયદાથી એસટીડી કંટ્રોલ કરી શકાય નહીં, પરંતુ જવાબદારી સ્થાપિત કરવી અને ધોરણો નક્કી કરવા જરૂરી છે.
- કાયદાનો હેતુ પેશન્ટને વહેલી સારવાર લેવા ઉતેજીત કરવાનો તેમજ સેક્સયુલ કોન્ટેકનો નામ આપવાનો હોય છે.જેથી હાઇ રીસ્ક ગ્રુપ શોધી શકાય.
- ઇમ્મોરોલ ટ્રાફીક પ્રિવેએન્શન એક્ટ-1986: આ કાયદો ધંધાદારી હેતુ માટે શોષણ રોકવા માટે છે. આ કાયદામાં આ પ્રકારના ગુના માટે સખત સજાની જોગવાઈ છે.
આરોગ્ય શિક્ષણ અને સંપરામર્શન
- સંપરાર્મસ એટલે વ્યકિતને તેની ફરીયાદ અંગે માહીતી આપી તે અંગે
- યોગ્ય નીર્ણય લેવા મદદ કરવી. હેલ્થ વર્કરે વ્યકિત સાથે માહીતી અંગે ચર્ચા કરવી. અને આપેલ માહીતી નૈતીક અને કાયદાકીય રીતે તટસ્થ રહી ને ખાનગી રાખવી જોઈએ.
- (1) એકજ પરસ્પર વફાદાર સાથી સાથે જાતીય સબંધ રાખવો.
- (૨) ચેપયુકત સાથી સાથે જાતીય સંબંધ ન રાખવો
- (3) જાતીય સમાગમ વખતે નિરોધ નો ઉપયોગ કરવો.
- (4) સંપુર્ણ સારવાર કરવા માટે ની સમજણ આપવી.
- (૫) ચેપ મુકત થવાનો સંદેશો આપવો.
- (6) માસીક દરમ્યાન ચોખ્ખા કપડા પહેરવા માટે ની સલાહ આપવી.
- (7) પ્રસૂતી તથા સગર્ભાવસ્થા દરમ્યાન હાઈજીન બરાબ જાળવવું.
- (8) આંતરવસ્ત્રો દરરોજ બદલવા. અને સુતરાઉ કપડાં પહેરવા.
- (9) બાહ્ય જનનાગોની સ્વછતા રાખવી.
- (10) કોઈપણ ચેપ વખતે તુરંત જ સારવાર લેવી.
- (11) પેશન્ટ અને તેના સગાસંબધીઓ ને કલીનીક માં આવવા માટે પ્રોત્સાહન આપવું.
એચ.આઇ.વી. – એઈડ્સ (AIDS)
વ્યાખ્યા
- એઈડસ એટલે એકવાર્ડ ઈમ્યુનો ડેફીસીયન્સી સીન્ડ્રોમ છે. તે પ્રાણ ઘાતક છે. જે હયુમન ઈમ્યુનો ડેફીસીયન્સી વાયરસથી થાય છે. આ શરીરની ઈમ્યુન સીસ્ટીમ પર અસર કરે છે. આનાથી વ્યકિતમાં રોગપ્રતિકારક શકિત સાવ ઘટી જાય છે જેથી શરીરમાં ઘણા તકવાદી ચેપો લાગે છે એઈડસ ને સ્લીમ ડીઝીઝ પણ કહેવામાં આવે છે.
એ(A) – એકવાર્યડ – મેળવેલું
આઈ(I) – ઈમ્યુનો – રોગ પ્રતિકારક શકિત
ડી(D) – ડેફીસીયન્સી – ઉણપ અથવા ખામી
એસ(S) – સીન્ડ્રોમ – રોગના લક્ષણો નો સમુહ
પૂર્વ ઈતિહાસ
- એઈડસ નો સૈપ્રથમ કેશ 1981 માં યુ.એસ.એ.,ઓસ્ટ્રેલીયા, અને ન્યુઝીલેન્ડ જેવા જીકસીત દેશોમાં હોમોસેકસ્યુલ લોકોમાં જોવા મળેલ બાદમાં જાણવા મળેલ કે 1970 માં આ રોગ એ દક્ષીણ આફ્રિકામાં પણ જોવા મળેછે.
- ભારતમાં એઈડસ નો પ્રથમ કેશ 1986 માં પુરાવા સાથે જોવા મળેલ.તામીલનાડુમાં સી.એસ.ડબલ્યુ. એટલે કે કોમર્શીયલ સેકસ્યુલ વર્કર કે જેવો વેશ્યાવૃતી સાથે સંકળાયેલ હોય તેમાં 6 વ્યકિતઓમાં જોવા મળેલ હતો. ત્યારબાદ દીલ્હી, મુંબઈ અને મણીપુરમાં આ કેશ જોવા મળેલ હતા.
એજન્ટ ફેક્ટર
- એચઆઇવી રીટ્રો વાઈરસ : ગ્રૂપના આરએનએ પ્રકારના વાઇરસ છે.આ 1/10,000MM ડાયામીટર સાઈઝના વાઇરસ છે.HV-1 & HV-2 એમ બે પ્રકારના વાઇરસ હોય છે. HV-2 દક્ષિણ આફ્રીકામાં જોવા મળેલ, ઉપરાંત ભારતમાં પણ નોંધાયેલ છે.આના વાઇરસ ગરમીથી જલ્દી નાશ પામે છે.
સંગ્રાહક
- એઇડસના પેશન્ટ અને એઇડસના કેરીયર : રોગના દેખાય તે પહેલા કેટલાક વર્ષો સુધી આનો ચેપ તેનામાં છુપાયેલો રહે છે.
- એઇડસ થયેલ વ્યકિતની ડેડબોડી પર આના વાઇરસ 10 કલાક જીવીત રહે છે.
ચેપનું પ્રાપ્તિસ્થાન
- આ વાઇરસ મોટા પ્રમાણમાં પેશન્ટના બ્લડ, સીમેન, યોનીવ્ઝમાં અને સીએસએફમાં જોવા મળે છે.
- આ ઉપરાંત વજાયનલ સીક્રીશન અને થોડા પ્રમાણમાં બ્રેસ્ટ-મીલ્કમાં પણ હોય છે.પરંતુ પરસેવો લાળના સ્ત્રાવમાં આ વાઇરસ નજીવા પ્રમાણમાં હોય છે.
હોસ્ટ ફેક્ટર
- ઉમર :- કોઈપણ ઉમરે થાય છે પરંતુ 21 થી 50 વર્ષની ઉમર કે જયારે વ્યકિત સેક્સ્યુલી એકટીવ હોય ત્યારે વધુ થાય છે 15 વર્ષથી નાની ઉમરે માત્ર 3% કેશ નોંધાયેલ છે.
- સેક્સ :- બંને સેક્સમાં થઈ શકે છે,પરંતુ સ્ત્રી આનો ભોગ વધુ બને છે. વધુ સેક્સ પાર્ટનરો,એનાલ સેક્સ,મેલ ટુ મેલ હોમોસેક્સ્યુલ. પ્રોસ્ટીટ્યુટ્સ…વગેરેમાં જોખમ વધુ રહે છે.
- હાઇરીસ્ક ગ્રુપ :- મેલ હોમોસેક્સ્યુલ
- ઇમ્યુનિટી :- આ વાઇરસ ડબલ્યુબીસીના T-4 લીમ્ફોસાઈટ્સ (T-હેલ્પર ) સેલનો નાશ કરે છે. તેથી શરીરની ઇમ્યુનીટી ઘટી જાય છે.
ઈન્કયુબેશન પિરિયડ
- આ રોગનો આઈ.પી અચોક્ક્સ હોય છે તે 6 માસથી 25 વર્ષ સુધીનો હોય શકે છે.
- ઓછું ન્યૂટ્રીશન મેળવતા લોકો અને બાળકોમાં આઈ.પી. વધુ ટુકો હોય છે.
- લગભગ 75% લોકોમાં એચઆઈવીનો ચેપ લાગ્યા પછી 10 વર્ષ પછી એઇડસ થાય છે.
વિન્ડો પિરિયડ
- શરીરમાં ચેપ લાગ્યા પછી, સારા એવા પ્રમાણમાં રોગ પ્રતિકારક તત્વો(એન્ટીબોડીઝ) ઉત્પન્ન કરવામાં શરીરને જે સમય લાગે તેને વિન્ડો પીરીયડ કહે છે.
- એચઆઇવી વાઇરસ શરીરમાં પ્રવેશે ત્યારથી લઈને બ્લડની તપાસનો રીપોર્ટ પોઝીટીવ આવે તેની વચ્ચેના સમયગાળાને વિન્ડો પીરીયડ કહે છે.
- સામાન્ય રીતે આ સમયગાળો આશરે 3 મહિનાનો હોય છે.
મોડ ઓફ ટ્રાન્સમિશન
1. સેક્સ્યુઅલ ટ્રાન્સમિશન
- કોન્ડમના ઉપયોગ વગર અસલામત સેક્સ કરવાથી આ રોગ સૌથી વધુ ફેલાય છે જેમાં વજાયનલ,એનાલ અને ઓરલ સેક્સ પાર્ટનરમાં ફેલાય છે.
- આના વાયરસ ચેપી વ્યકિતમાંથી તેના સેક્સ પાર્ટનરમાંફેલાય છે.
- આ રોગનો ફેલાવો સંભોગ દ્વારા પુરૂષમાંથી સ્ત્રીમાં, સ્ત્રીમાંથી પુરૂષમાં, પુરૂષમાંથી પુરૂષમાં થાય છે,પરંતુ સ્ત્રીમાંથી સ્ત્રીમાં ભાગ્યે જ આ રોગ ફેલાય છે.
2. પેરેન્ટરલ ટ્રાન્સમિશન
- એચઆઇવીનો ફેલાવો બ્લડ અથવા બ્લડ પ્રોડક્ટ(ભાગો/પ્લાઝમા) વડે થાય છે.
- ચેપી ડોનરનું બ્લડ કે પ્લાઝમા તંદુરસ્ત વ્યકિતને આપવાથી આ ચેપ ફેલાય છે.
- દૂષિત બ્લડથી ખરાબ થયેલ સીરીંજ-નીડલ અથવા સ્કીનને પંકચર કરતા સાધનો (ટેટુઈંગ, એક્યુપંચર, સ્કેરિફિકેશન, ઓપરેશન બાઈ એચઆઇવી કંટામીનેટેડ ઇન્સ્ટ્રુમેન્ટ્સ, કંટામીનેટેડ સેવિંગ બ્લેડ્સ/ટુથ બ્રશ/ચપુ) વડે આ રોગ ફેલાય છે.
- ડ્રગ એડીકટ દ્વારા એક જ સીરીંજ નીડલનો ઉપયોગ કરવાથી આ રોગ ફેલાય છે.
- એવું કહેવાય છે કે એચઆઈવી ચેપી બ્લેડની માત્ર એક જ બોટલ આપવાથી આ રોગ 100% થાય છે.
3. પેરીનેટલ/વર્ટિકલ ટ્રાન્સમિશન
- આ ઇન્ફેકશન મધરમાંથી ફીટ્સમાં જન્મ પહેલા,જન્મ વખતે કે જન્મ પછી તરત જ થાય ७.
- જન્મ પહેલા અને જન્મ વખતે (ડીલીવરી દરમિયાન) ચેપ લાગવાનું જોખમ લગભગ 30% થી 40% હોય છે.
- પેરીનેટલ પીરીયડ દરમિયાન બ્રેસ્ટ મીલ્ક વડે બેબીને આ ચેપ લાગવાની શક્યતા ઓછી હોય છે.
ચિન્હો અને લક્ષણો
1. ઈનિશિયલ ઇન્ફેક્શન
- આનો ચેપ લાગ્યા પછી 2 થી 8 અઠવાડીયા બાદ એચઆઇવીના એન્ટીબોડી બ્લડમાં જોવા મળે છે.
- આનો ચેપ વ્યકિતમાં S/S હોય કે ન હોય પરંતુ તે બીજાને ચેપ લગાડી શકે છે.
- આ સમય દરમિયાન ટુકાગાળાની માંદગી જેમાં શરદી(ઇન્ફ્લુએન્જા) જેવા લક્ષણો જોવા મળે છે.
- એવું જાણવા મળેલ છે કે આના વાઇરસએ બ્લડ-બ્રેઇન બેરીયરને ક્રોસ કરે છે અને કેટલાક બ્રેઇન સેલનો નાશ કરી એચઆઈવી ન્યુરોલોજીકલ ડીસીસ (ઈજીડિમેન્શીઆ) ઉત્પન્ન કરે છે.
2. અસિમ્ટોમેટીક કેરિયર સ્ટેટ
- ચેપી વ્યકિતમાં એન્ટીબોડી હોય છે પરંતુ રોગના ખુલ્લા ચિન્હો(ઓવર્ટ સાઈન્સ) જોવા મળતા નથી.
- લેબોરેટરી તપાસ કરવામાં આવે તો T-હેલ્પર લીમ્ફોસાઈટ્સ ઓછા જોવા મળે છે.
- આ એસીમ્પ્ટોમેટીક કેટલો સમય રહે તે ચોક્કસ નથી, પરંતુ આ 10 થી 17 વર્ષ સુધી પણ રહી શકે છે.
3. એ.આર.સી.(એઈડ્સ રીલેટેડ કોમ્પ્લેક્સ) અથવા (ઇન્ટરમિડીયેટ સ્ટેટ)
- આ દરમિયાનઇમ્યુન સીસ્ટમ ડેમેજ થવાને લીધે માંદગી જોવા મળે છે,પરંતુ તકવાદી ચેપો હોતા નથી.
- કારણ ખબર ન પડે તેવા ડાયરીયા (1 મહિનાથી વધુ સુધી) વારંવાર ઝાડા થવા
- શરીરનું વજન 10% કરતાં વધુ ઓછું થાય.
- થાક અને બેચેની ભૂખ ન લાગવી.મોઢામાં ચાંદા પડવા ફીવર તેમજ રાત્રે વધુ પરસેવો થાય.
- માઈલ્ડ તકવાદી ચેપો જેવા કે ઓરલ થ્રસ (વાઈટ અલ્સર), જનરલી સેડ લીમ્ફેડેનોપેથી, પ્સ્લિનોમેગેલી વગેરે જોવા મળે છે
- જો પેશન્ટમાં બે અથવા વધુ લક્ષણો ખાસ કરીને જનરલી સેડ લીમ્ફેડેનોપેથી અને T-લીમ્ફોસાઈટ્સ ઘટી ગયા હોય તેને એ.આર.સી. કહે છે.
4. ટર્મિનલ ઓર લાસ્ટ સ્ટેજ
- આ ઇન્ફેકશન છેલ્લું સ્ટેજ છે જેમાં જીવનને જોખમરૂપ તકવાદી ઇન્ફેકશનનો લાગે છે અને આ સમય દરમિયાન અન્કટ્રોલડ અને અન્ટ્રીટેબલ ચેપને લીધે પેશન્ટનું મોત થાય છે.
- ટ્યુબરક્યુલોસીસ(એચ આઇ વી પોઝીટીવ વ્યકિતને ટી.બી. થવાની શક્યતા 30% થી 50% વધુ રહે છે.
- પર્સિસ્ટન્ટ ડાયેરીયા : પેશન્ટ પથારીવશ થઈ જાય.
- ચેસ્ટ અને રિપોમીનની સ્ક્રીન પર કે મ્યુક્સ મેમ્બરેનમાં પર્પલીસ નોડ્યુલ/ટ્યૂમર થાય છે.)
- ન્યુમોસિસ્ટીસ કેરીની ન્યુમોનિયા
- ટોક્સોપ્લાઝમ એનસેફેલાઇટિસ: પ્રોટોઝુઅલ ઇન્ફેક્શન ઇન ધ સીએનએસ
- હર્પીસ સીમ્પ્લેક્સ(એરપ્સન અરાઉન્ડ નેક)
- હર્પીસ ઝોસ્ટર: સ્પાયનલ કોર્ડમાંથી નીકળતા નર્વમાં ઈન્ફેકશન લાગવાથી સીવીયર પેઈન થાય છે.
- શેરબ્રલ લિમ્ફોમા (ટ્યુમર & લીમ્ફોઇડ ટીશ્યુ)
- ડિસ્પોઈઆ& ડીસ્ફેજીઆ
- રેટીનોપેથી : રેટાઈનામાં સોજો થવાથી વિઝ્યુઅલ પ્રોબ્લેમ થાય છે.
- ન્યુરોલોજીકલ પ્રોબ્લમ : સીવર ડિમેન્શીયા, અટેકસીઆ(લોસ ઓફ મસલ કો-ઓર્ડીનેશન) (લથડાતા ચાલે), પેરાલીસીસ, ડેફનેસ વગેરે
- સખત ફીવર (ડાઇગ્રેડ ફીવર)
- ભૂખ ઓછી લાગે એનોરેકઝીયા અને થાક લાગે ફાટીગ
- એનીમીયા (હિમોગ્લોબીનનું પ્રમાણ ઘટી જાય)
- વજનમાં ખૂબ જ ઘટાડો થાય.
- ડર્મીટાઇટીસ : આખા શરીરમાં સોજા આવે અને આખા શરીરમાં દુ:ખાવો થાય.
- આખા શરીરની લસીકા ગ્રંથીઓ મોટી થાય.
મેજર સાઈન્સ
- વજનમાં ઘટાડો : શરીરના વજનનો 10%
- ક્રોનીક ડાયેરીયા : એક મહિનાથી વધુ સમય
- પ્રોલોગ્ડ ફીવર : એક મહિનાથી વધુ સમય
માયનર સાઈન્સ
- 1) સતત ખાંસી : સારવાર લેવા છતાં એક માસથી વધુ સમય સુધી ખાંસી રહે છે.
- 2) શરીર પર ખંજવાળ તથા ડરમેટાઇટીસ
- 3) વારંવાર હર્પિસ ઝોસ્ટર થાય : સ્પાયનલ કોર્ડમાંથી નીકળતા નર્વમાં ઇન્ફેકશન લાગવાથી સીવીયર પેઇન થાય છે.
- 4) મોમાં ચાંદા પડે છે. ઓરો-ફેરીન્જીઅલ કેન્ડીડીઆસીસ
- 5) હર્પિસ સીમ્પ્લેક્સ થાય(કોનીક, વધતું અને ફેલાતું) (એરપ્સન અરાઉન્ડ નેક)
- 6) શરીરની બધી લીમ્ફ ગ્લેંડ મોટી થાય. જનરલી સેડ લીમ્ફડેનોપેથી
- 7) મેઝર સાઇન ઓછામાં ઓછા બી અને માઇનોર સાઇન ઓછામાં ઓછુ એક લાંબા સમય સુધી હોય તો એઇડ્સની શક્યતા ગણી શકાય છે, પરંતુ આ સાઇનએ કેન્સર કે સીવીયર માલન્યુટ્રીશનને કારણે ન હોય તો એઇડ્સની શક્યતા છે એમ ગણી શકાય.
નિદાન
1. ક્લીનીક
- કેન્સર, માલન્યુટ્રીશન કે બીજા જાણીતા કારણ વગર જો બે મેઝર અને એક માઇનોર સાઇન હાજર હોય તો તેને એઇડસની સંભાવના છે એમ કહી શકાય, પરંતુ આ વ્યાખ્યા જયાં નિદાનની કોઈ સગવડ ન હોય તેવા વિસ્તાર પુરતી જ ફ્ક્ત એઈડસની સંભાવના દર્શાવવા માટે જ ઉપયોગી છે.
2. સ્કીનીગ ટેસ્ટ
- એઈડસનાં નિદાન માટે ઘણા બધા પ્રકારના ટેસ્ટ કરવામાં આવે છે.
- પ્રથમ ટેસ્ટ એન્ટીબોડી જોવા માટે જયારે બીજો ટેસ્ટ નિદાનની ચોકસાઇ માટે કરાય છે.
એલાઇઝા(એન્ઝાઇમ લિંક્ડ ઇમ્યુનો સોર્બેન્ટ એસે):
- આ એઇડ્સના નિદાન માટેનો સામાન્ય ટેસ્ટ છે જે એનેએસીઓની માર્ગદર્શિકા જાણવી અને અનુસરવી એ ખૂબ જ જરૂરી છે. બ્લડ પરીક્ષણ કરતાં પહેલા કાઉન્સેલીગ જરૂરી છે.
- આ ટેસ્ટ પોઝીટીવ આવે તો વ્યકિતને એઇડ્સ છે તેમ જાહેર કરાતી નથી પરંતુ શક કરવામાં આવે છે.
- 20% કેશોમાં ભૂલ આવવાની સંભાવના વધુ રહે છે.
- આ ટેસ્ટ પોઝીટીવ આવ્યે ખાતરી કરવા વેસ્ટર્ન બ્લોક ટેસ્ટ કરવામાં આવે છે.
વેસ્ટર્ન બ્લોટ
- આને ડોટ બ્લોટ ઓર કોમ્બ ટેસ્ટ મેથડ પણ કહે છે.
- આ એઈડ્સના નિદાનની ખાતરી માટેનો સ્પેસિફિક કન્ફર્મેટરી ટેસ્ટ છે
- આ ટેસ્ટ ખર્ચાળ છે.
- આ ટેસ્ટ માટે ટ્રેઇન્ડ અને અનુભવી લેબોરેટરીની જરૂર પડે છે.
- આ ટેસ્ટથી ખાતરીપૂર્વક નિદાન થાય છે પરંતુ વિન્ડો પીરીયડમાં આ ટેસ્ટ પણ નેગેટીવ આવી શકે છે.
સીડી-4 સેલ કાઉન્ટ(CD4)
- આમાં સીડી-4 નામના સફેદ કણોનો કાઉન્ટ કરવામાં આવે છે જેથી રોગપ્રતિકારક શકિત વિષે ખબર પડે છે.
- આ કાઉન્ટ નોર્મલ 1 ટુ 2 મિલિયન/સીસીએમ હોય છે.
- આ કાઉન્ટ એસીમ્પ્ટોમીક વખતે 500 થી ઓછા અને એઈડસમાં 200 થી પણ ઓછા થઈ જાય છે.
વાયરલ લોડ કલ્ચર
- એચઆઈવીનું પ્રમાણ કેટલું છે તે જાણવા માટે આ ટેસ્ટ કરવામાં આવે છે.
- આના વડે એન્ટીરી ટ્રોવાયરલ ડ્રગનો રીસ્પોન્સ(પ્રતીભાવ) જાણવામાં આવે છે.
પીસીઆર(પોલીમરેશ ચેઇન રીએકસન)
- આ ટેસ્ટ ચોક્કસ નિદાન આપે છે.
એચઆઈવી P24 એન્ટીજન:-
- આ ટેસ્ટ પણ ચોક્કસ નિદાન આપે છે.
- એનીમીયા, ડબલ્યુબીસીમાં ઘટાડો વગેરે વખતે આ ટેસ્ટની અગત્યતા છે.
સ્પોટ ટેસ્ટ
- આ ટેસ્ટ 10 મીનીટમાં થાય છે.
- આ ટેસ્ટ પણ ચોક્કસ નિદાન આપે છે.
સારવાર
- આ રોગ માટેની કોઈ સ્પેસીફીક(ચોક્કસ) સારવાર નથી.
- હાલ આ રોગના અટકાવ માટે કોઈ વેકસિન નથી.
- આ જીવલેણ રોગથી બચવા માટે તેનો અટકાવ એ જ માત્ર એક હથિયાર છે.
- આ રોગમાં ઘણા બધા તકવાદી ઇન્ફેકશનનો લાગેલા હોય છે તેથી જે રોગ(ઇન્ફેકશન) હોય તે પ્રમાણે સારવાર આપવામાં આવે છે.
1. રેસ્પીરેટરી ઇન્ફેકશન માટે એન્ટીબાયોટીક અપાય છે.
2. ટી.બી. માટે એકેટી અપાય છે.
3. ડાયેરીયા માટે મેટ્રોનીડાઝૉલ અને વધુ પ્રમાણમાં ફ્લૂઈડ અપાય છે.
4. જેનાઇટો-યુરીનરી ટ્રેક્ટ ઇન્ફેકશન માટે:-
- એન્ટીબાયોટીક
- એનાલજેસીક
- સીમ્ટોમેટીક ટ્રીટમેન્ટ
5. સીએનએસ કંડીશન માટે:-
- એન્ટીબાયોટીક
- સીડેટીવ
- પેરેલાઇસીસ હોય તો ફીજીયોથેરાપી
6. સ્કીન કંડીશન માટે:-
- એન્ટીબાયોટીક
- એન્ટીહીસ્ટામીનીક
- લોકલ એપ્લીકેશન
- એબ્સેસ હોય તો આઈએનડી અને ડ્રેસીગ
7. અન્ય કંડીશન:- જેમાં સોજા, ફીવર,એનીમીયા વગેરે માટે સારવાર આપવામાં આવે છે.
- એચઆઇવી/એઈડ્સ માટે વપરાતી દવાઓ:-
- આ દવાઓથી રોગનો પ્રોગ્રેસ ધીમો પડે છે.
- આ દવાઓથી પેશન્ટની જિંદગી લાંબી થાય છે.
જાપાનીઝ એનસેફેલાઇટિસ
વ્યાખ્યા
- જાપાનીજ એકેફેલાઈટીસ એ મચ્છર થી ફેલાતો ઝુનોટીક રોગ છે. તે અરબો અથવા ફ્લેવી વાયરસ થી થાય છે. ચેપી કયુલીસીન મચ્છરથી ફેલાય છે.આમાં માથાનો સખત દુ:ખાવો થાય છે. ફિવરની સાથે ઘણી વાર ઉલ્ટીઓ પણ થાય છે. આ રોગ મોટાભાગે પ્રાણીઓમાં થાય છે. પરંતુ ક્યારેક માણસોમાં થાય છે.
કારણો
એજન્ટ
- ગૃપ-બી અરબો વાયરસ અથવા ફલેવી વાઇરસ થાય છે. આ ઝુનોટીક ડીસીઝ છે. લગભગ ૩૫ વર્ષ પહેલા આ પૂર્વ એશીયાના દેશોમાં ઉપરાંત ચીન અને કોરીયામાં પણ જોવા મળતો હતો.ભારતમાં આસામ, આંધ્રપ્રેશદ બીહાર, કર્ણાટક, મહ રાષ્ટ્ર પોંડીચેરી અને વેસ્ટ બંગાલમાં જોવા મળે છે.
ઉમર
- 15 વર્ષની ઉંમર પહેલા વધુ જોવા મળે છે.
વસ્તી હિલચાલ
- એન્ડેમીક એરીયામાંથી નોન એન્ડેમીક એરીયામાં વસ્તી હીલચાલ થવાથી આ રોગનો ફેલાય છે.
ફેલાવો થવાનું કારણ
- 1) ડુક્કર- મચ્છર -ડુકકર – માણસ
- 2) બગલાનું બચ્ચુ – મચ્છર – મચ્છર – બગલાનું બચ્ચુ – માણસ
- 3) પશુઓમાં ડુકકર સૌથી મોટો હોસ્ટ છે.ડુક્કરમાં આ રોગના લક્ષણો જણાતા નથી.
- 4) ચેપી મચ્છર કરડવાથી આ રોગ માણસમાં થાય છે.
- 5) પક્ષી ઓથી પણ આ ફેલાય છે.
- 6) કયુલીસીન મચ્છર ખેતરમાં ઈંડા મુકે છે. તે પ્રાણીઓ અને પક્ષીઓ ને કરડે છે અને રોગનો ફેલાવો થાય છે.
- 7)માણસમાથી માણસમાં આ રોગનો ફેલાવોનોંધાયેલ નથી
ઈન્કયુબેશન પીરીએડ
- ૫ થી 1પ દીવસનો છે.
ચિન્હો અને લક્ષણો
- 1) શરૂઆતમાં ફીવર આવે છેધીમે ધીમે ફીવર ખુબ જ વધે છે.
- 2) માથું દૂ:ખે
- 3) બેચેની લાગે છે
- 4) વોમીટીંગ થાય છે.
- 5) મસલ્સમાં ધુરજારી આવે છેઅનેમસ્કયુલર રીજીડીટી આવે છે.
- 6) સેન્સોરીયમ
- 7) પેશન્ટને કોમામાં જાય છે.
- 8) 20થી 40% પેશન્ટનું મૃત્યુ પણ થઈ શકે છે.
સારવાર અને સંભાળ :
- 1) દવાઓમાં કોર્ટીકોસ્ટીરોઈડસ આપવામાં આવે છે.
- ૨) સારી નર્સિંગ કેર થી પેશન્ટની જીજીંદગી બચાવી શકાય છે.
- 3) એન્ટી ઈમેટીકસ આપવા વોમીટીંગ અટકાવવા માટે
- 4) મસલ્સ રીજીડીટી ઓછી કરવા મસલ્સ રીલેકસ કરતી દવાઓ આપવી જેવી કે રોબીનેકક્ષ
- 5) પેશન્ટને પેરાલાયસીસ જેવું જણાય તો ફીઝીયોથેરાપી આપવી.
- 6) ફીવર માટે દવાઓ આપવી.
- 7) હેડેક માટે એનાલ્જસીક આપવા.
પ્રિવેન્શન અને કંટ્રોલ
- 1) સૌ પ્રથમ તો મચ્છર ન થાય તે માટે પગલાઓ લેવા જોઈએ
- ૨) ઢોર બાંધવાની જગ્યાને બરાબર સાફ રાખવી જોઈએ. આજુબાજુ દવાનો છંટકાવ કરવો જોઈએ.
- 3) જે ગામમાં આવો કેશ હોય તે ગામની આજુબાજુ ના ર થી ૩ કી.મી. ની ત્રિજયામાં દવનો છંટકાવ કરવો અને આસપાસ ના ગામમાં પણ સર્વે કરવો.
- 4) મચ્છર ન કરડે તે માટે મેલેરીયા ની જેમ તમામ પગલાઓ લેવા.
રસીકરણ
- જો લોકો ને આરોગ થવાનું જોખમ હોય અથવા કેશ નીદાન થયેલ હોય તે તેની આજુબાજુ ના વિસ્તારમાં રસીકરણ કરવાની ભલામણ કરવામાં આવે છે. આના બે ડોઝ આપવામાં આવે છે. અને ત્રણ વર્ષ પછી ફરી રસીકરણ કરવામાં આવે છે. બેડોઝ ની વચ્ચે 7 થી 14 દીવસનો ગાળો હોય છે.
લેપ્ટોસ્પાઈરોસીસ
- આ પ્રાણીઓમાથી મનુષ્યોમાં ફેલાતો રોગ છે.
- જે ખાસ કરીને ભેજવાળા અને ગરમ દેશોમાં વધુ જોવા મળે છે વરસાદ અને વારંવાર પૂરને કારણે આ રોગ વધુ વકરે છે.
- ભારતમાં ઘણા સમય થી આ રોગ જોવા મળે છે.
- 1999 માં ઓરીસ્સામાં આ રોગ વધુ ફેલાયેલ હતો.
- 1994 માં વલસાડ જીલ્લામાં જોવા મળેલ ત્યારબાદ બે વર્ષ પછી સુરત જીલ્લામાં પણ જોવા મળેલ જો સમયસર સારવાર આપવામાં ન આવે તો આમાં મૃત્યુદર શરૂઆતમા ઘણો ઉંચો હોય છે લગભગ 40% જેટલો હોય છે.
- આ રોગ નો ચેપ નો ચેપ ઉંદરો, અન્ય ઘરેલુપ્રાણીઓ અને ખેતરના પ્રાણીઓ દવારા ફેલાય છે. જેથી નીયંત્રણ માટે જન જાગૃતીના પગલાઓ ખુબજ જરૂરી છે.
- ગુજરાતના આરોગ્ય અને પ.ક.વિભાગ દવારા અને સરકારના જુદા જુદા વિભાગની સંકલીત પ્રવૃતીથી અસરકારક પગલાઓ દવારા આ રોગ ઘણો કાબુમાં લાવી શકાયો છે.
વ્યાખ્યા
- લેપ્ટોસ્પાઈરોસીસ એ લેપ્ટોસ્પાયરાઈનટરોગન્સ નામના ઓરગેનીઝમ થી થતો શીઘ્ર પરિણામી ચેપ છે પ્રાણીઓ અને વાતાવરણીય પરીબળો મારફતે માણસોને લાગુ પડતો રોગ છે. કે જેમાં લીવર હાર્ટ,કીડની બ્રેઈન, અને રેસ્પીરેટરી સીસ્ટીમના રોગો જેવા બદલાતા લક્ષણો ધરાવે છે. અને જુદા જુદા સ્વરૂપે જોવા મળે છે. મુખ્યત્વે પ્રાણીઓમાં જોવા મળેછે. ઉંદર અને જમીનમાં દર કરીને રહેલા પ્રાણીઓમાં આ રોગ થાય છે ચેપી પ્રાણીઓના સંસર્ગથી માણસને થાય છે.
કારણો
ફેલાવાની રીતો
એજન્ટ
- લેપ્ટોસ્પાઈરા ઈનટરોગન્સ નામના ઓરગેનીઝમ થી થાય છે.
ઉમર
- 20 થી 45 વર્ષની ઉંમરમાં જોવા મળે છે. ઉપરાંત બાળકોમાં કુતરા વડે આ ચેપ લાગવાની સંભાવના વધુ જોવા મળે છે.
જાતી
- સ્ત્રીઓ કરતાં પુરુષોમાં વધુ જોવા મળે છે.
ધંધો
- આ રોગ ખેતમજુર,પ્રાણીઓની કોઢારની સફાઈ કરનાર,દુધ દોનાર, અને લીલું ઘાસ વાઢનાર વ્યકિતઓ માં વધુ જોવા મળે છે.
વુંડ
- જો વ્યકિતની સ્કીન પર ઘા હોય, પગમાં વાઢીયા હોયતો આ ચેપ જલ્દીથી લાગી શકે છે.
વાતાવરણીય પરીબળો
- ચોમાસામાં આ વધુ જોવા મળે છે. દક્ષીણ ગુજરાત માં જુન થી સપ્ટેમ્બર માસ દરમ્યાન વધુ જોવા મળે છે. ઉંદરો ની સંખ્યા વધુ હોય ત્યા પણ આ રોગ વધારે જોવા મળે છે ડાંગર અને શેરડીના ખેતરમાં પાણી ખુબ ભરાણા હોય તો ત્યાં વધુ જોવા મળે છે.
- આ રોગના ઓરગેનીઝમ ખાસ કરીને ખીસકોલી, ઉંદર.જેવા ખોતરી કાતરનારા તથા બકરા, ઘેટા,ભુંડ, કુતરા,બીલાડાજેવા પાલતુ પ્રાણીઓ ના સ્ટુલ અને યુરીન થી થાય છે.
- દુનીયાના બધા જ દેશોમાં કેશ નોંધાયા છે.
ઈન્કયુબેશન પીરીએડ
- 2 થી 10 દીવસનો હોય છે. આ પીરીએડ ત્રણ વીક થી વધારે હોતો નથી.
ચિન્હો અને લક્ષણો
- (1) સખત ઠંડી લાગી અને ફીવર આવે છે.
- (૨) સખત માથું દુખે છે.
- (3) મસ્લસ અને સાંધામાં ખુબ જ દુઃખાવો થાય છે. છે. ( બોડીએક)
- (4) આખનો સફેદ ભાગ લાલ થઈ જાય છે.
- (૫) અઠવાડીયામાં ખાંસી,ઝાડા, કમળો, રીનલ ફેઈલ્યોર, પેરીકાર્ડીયાટીસ, અને હેમરેજ જોવા મળે છે
- (6) પેટમાં દુખાવો થાય છે. મગજમાં સોજો ચડી જાય છે. પેશન્ટ અર્ધ બેભાન થઈ જાય છે.
- (7) લીવરમાં સોજો આવે છે. ચામડી ઉપર બ્લડના ચકમાં જોવા મળે છે.
- (8) ચહેરા પર ઈડીમાં જોવા મળે છે.
- (9) એન્ટીનેટલ માતામાં આ રોગ થી મૃત્યુ નું પ્રમાણ વધારે હોયછે.
- (10) બીજા અઠવાડીયે ફીવર ઓછો થાય છે અને જોનડીસની અસર દૂર થાય છે.
રોગનું નીદાન
- આ રોગનું નીદાન કરવા માટે ચિન્હો લક્ષણો પરથી નીદાન કરી શકાય છે. દાત. સખત ફીવર બાદ રીનલ ફેઈલ્યોરના કેશ કોઈ વિસ્તારમાં નોંધયા હોય તો આ રોગ ની શંકા કરી શકાય છે.
- ભુતકાળમાં જયા આ રોગના કેશ થયેલ હોય અને ફરી ફીવરના કેશ જોવા મળે તો તે આ રોગ ના છે તેવી શંકા કરી શકાય છે.
- આખરી નીદાન માટે લેબોરેટરીમાં બ્લડની તપાસ જરૂરી છે.ટીસી/ડીસી વગેરે અપાય છે.
સારવાર અને સંભાળ
- આ રોગ ની સારવાર માટે નીચે મુજબની દવાઓ આપવામાં આવે છે.
- પેનીસીલીન દાત.પી.પી.એફ., એસ.ટી.પી., અને સી.પી. આપવામાં આવે છે.
- ટેટ્રાસાયકલીન, ડોકસીસાયકલીન, સ્ટ્રેપ્ટોમાઈસીન વગેરે અપાય છે. આ ઉપરાંત પેશન્ટને ચિન્હો લક્ષણો મુજબ સારવાર આપવી.
- જરૂર જણાય તો આઈ.વી.ફલ્યુડ આપવા.
- સપોર્ટીવ સારવારમાં બીકોમ્પલેક્ષ /વિટામીન સી આપવા
- ખોરાકમાં હલકો પ્રવાહી ખોરાક આપવો.ભારે ખોરાક આપવો નહી.
- બાળકને જનરલ નર્સિંગ કેર આપવી.
- સ્ક્લેરામાં લાલાશ, મસલ્સમાં સખત દુખાવો યુરીન ઓછો આવવો ફીવર ઓછો થાય નહી વર્તુણકમાં ફેરફાર વગેરે જેવા ગંભીર લક્ષણો વખતે પેશન્ટ ને રીફર કરવું
અટકાવ અને અંકુશ માટે ના પગલાઓ
(1) નોટીફીકેશન:-
- રોગના વધુ પેશન્ટ ઓ જોવા માં આવે તો તાત્કાલીક હાયર ઓથોરીટી ને જાણ કરવી જોઈએ.
(૨) આઈસોલેશન
- આઈશોલેશનની કાઈ જરૂર પડતી નથી છતા પણ વધુ જણાયતો અલગ રાખવો જોઈએ.
(3)ડીસઈન્ફેક્સન
- ઉંદર/ ખિસકોલી વગેરેના યુરીનના સંપર્કમાં આવેલા સાધનો ને જંતુમુક્ત કરવા
(3) આરોગ્ય શિક્ષણ
વ્યકિતગત રક્ષણ
- 1- લોકો ને રોગ વિશેની માહીતી આપવી જોઈએ.
- 2-જરૂર વગર પાણી ના ભરાવામાં હાથપગ બોળવા નહી.
- 3-પશુઓના મળમુત્ર વગેરેની સફાઈ કરતી વખતે બુટ ચપલ પહેરવા.
- 4- દુધ દોહતી વખતે હાથમાં ચીરા હોય તો આ કામ કરવું નહી
- 5-ઘરની આજુબાજુ ઉંદરોનો નાશ કરવો.
- 6- ઘાસ વાઢવા જાય ત્યારે પગમાં બુટ મોજા પહેરવા.
- 7-ફીવર આવે તો તુરત જ તપાસ કરાવી અને ડોકટરની સલાહ લેવી.
- 8-પશુઓ ના મલમૂત્રવગેરેની સફાઈ કરતી વખતે ચપલ પહેરવા.
લોક જાગૃતી
- શકય હોય તેટલુ વહેલું નીદાન કરવુંગભીર પેશન્ટને સારવાર આપવી અને નજીક ની હોસ્પિટલમાં દાખલ કરવો.
- દુધાળા પશુ ઓ તથા અન્ય પશુઓની માંદગી માં સારવાર કરવી. પશુઓની સંભાળ રાખતી વખતે આપણી જાતને પણ સાચવવી.
ઇન્ફ્લુએન્ઝા
વ્યાખ્યા
- આ એક રાઈનો ઈન્ફ્લુએન્ઝા વાયરસ એ અને બી થી થતા ભિન્ન પ્રકારના લક્ષારો ધરાવતો રોગ છે કે જેમાં ફિવર, ઉધરસ નાક બળવું. માથાનોદુ:ખાવોથવોઆરોગ. થોડા દિવસમાટે જ છે. આ રોગ દુનિયાના દરેક દેશોમાં ફેલાયેલો છે. ઠંડાપ્રદેશમાં આ રોગનું પ્રમાણ વધુ હોય છે.
કારણો
- આ ઈન્ફલુએન્ઝા વાયરસથી થાય છે.
- રોગ કોઈપણ ઉમરે થાય છે.
- ગમે તેને ગમે ત્યારે ગમે તેટલી વાર થઈ શકે છે.
- ગીચતા હોય ત્યાં વધુ જોવા મળે છે.
- શિયાળાની સીઝનમાં વધુ જોવા મળે છે.
- પશુ પંખીઓ દ્વારા પણ ફેલાય છે.
ચેપ ફેલાવાના રસ્તાઓ
- શ્વસોશ્વાસ મારફતે
- એકદમ નજીકથી વાતો કરતા. ઉધરસ ખાતા કે થુક્તા પણ થાય છે.
- ચેપી વ્યકિતના કપડા, રૂમાલ કે વસ્તુઓના સંપર્કમાં આવવાથી
ઈન્ક્યુબેશન પીરીઅડ
- 18 થી 72 ક્લાકનો હોય છે,
ચિન્હો અને લક્ષણો
- ઠંડી લાગે.
- ફિવર આવે છે.
- ઉધરસ તથા છીંકો આવે છે.
- હાથ પગ દુઃખે અશક્તિ અને નબળાઈ જણાય
- ગળામાં દુ:ખાવો થાય અને અવાજ ફરી જાય છે.
- ઘણી વખત આમાંથી ન્યુમોનીયા પણ થઈ શકે છે.
સારવાર
- આના માટે કોઈ સ્પેસીફીક સારવાર નથી પરંતુ ચિન્હો અને લક્ષણોને આધારે સારવાર આપવામાં આવે છે.
- દુ:ખાવો ઓછો કરવા એનાલજેસીક દવાઓ આપવી.
- ફિવર માટે પી.સી.એમ.(પેરાસીટામોલ) આપવી.
- ઉધરસ માટે કોડીન જેવી દવાઓ આપવી
- જો વધારે ફિવર કે ઉધરસ હોય તો એન્ટીબાયોટીકસ પણ આપવી.
- બેંઝોઈન ઈન્હેલેશન કે વિકસનો નાસ આપવો.
- આરામ કરવાની સલાહ આપવી.
પ્રિવેનશન અને કંટ્રોલ
આઈસોલેશન
- દર્દીને થોડા સમય માટે અલગ રાખવો. બાળક હોય તો સ્કૂલે જવા ની છુટ ન આપવી.
ડીસઈન્ફેક્સન
- દદીના દરેક મટીરીયલ્સને ડીસ્કાર્ડ કરવો.
હેલ્થ એજયુકેશન
- ખાસી છીક ખાતી વખતે મો આડે રૂમાલ રાખવો.
- પેશન્ટની વસ્તુનો ઉપયોગ સાજા માણસે ન કરવા સમજણ આપવી
- તાત્કાલીક સારવાર લેવા સલાહ આપવી.
- જયાં વધુ ભીડ હોય તેવી જગ્યાએ દદી ને જવા દેવો નહી.
- સ્વચ્છતા બરાબર જાળવવી.
- જ્યાં ત્યાં થુકવું નહી કે નાક ન છીંકવું.
- સારવાર કરનારે મોઢે માસ્ક બાંધવું.
- લોકે ને રોગના ફેલાવા અંગેની જાણકારી આપવી
ઈમ્યુનાઈઝેશન
- આ માટે ની રશીનો ભારત મા ઓછો થાય છે.
કોમ્પ્લિકેશન
- ન્યુમોનીયા
- કોનીક બ્રોન્કાઈટીસ
- લંગ્સ એબ્સેસ
- મસ્ટોડાઈટીસ વગેરે
ડાયેરીયા
ઈન્ટ્રોડક્શન
- પાંચ વર્ષથી ઓછા ઉમરના બાળકોમાં ડાયેરીયા એ મોર્બિડીટી (માંદગી) અને મોર્ટાલીટી (મૃત્યુ) નું મુખ્ય કારણ છે. ઝાડા એ મૃત્યુનું કારણ નથી પરંતુ તેના કારણે થતુ અપુરતુ પોષણ અને સીવીયર ડીહાયડ્રેશન મૃત્યુ માટે જવાબદાર છે. ઝાડા વખતે બિમાર બાળકની સમયસર સારવાર કરવાથી કોપ્લીકેશન થતા ઓછા કરી શકાય છે અને મૃત્યુ થતું અટકાવી શકાય છે.
- હાલમાં સામાન્ય ઝાડાની ઘેર સારવાર કરી શકાય છે તેમજ હોસ્પીટલમાં સારવારની જરૂરીયાતને સમયસર ઓળખી શકાય છે.
વ્યાખ્યા
- ડાયેરીયા એટલે હંમેશ કરતા ઝાડામાં ફેરફાર થયો હોય, વધુ વખત થતાં હોય, પાતણા પાણી જેવા હોય તેને ડાયેરીયા કહેવાય.
ડાયેરીયા કોને ન કહેવાય ?
- નાના બાળકને ત્રીજા કે સાતમાં દિવસે ફેરફારવાળા ઝાડા થાય, થોડી થોડી
- વારે બંધાયેલ ઝાડો થાય કે પેસ્ટ જેવો ઝાડો થાય તેને ડાયેરીયા ન કહેવાય.
- સ્તનપાન કરતું બાળક ધાવણ બાદ તરત જ સ્ટૂલ પાસ કરે તો તેને ડાયેરીયા ન કહેવાય.
ઝાડાના પ્રકારો:-ટાઈપ્સ ઓફ ડાયેરિયા
(1) એકયુટ વોટરી ડાયેરીયા
- એટલે કે જયારે એકાએક ડાયેરીયા ચાલુ થાય અને કેટલાક દિવસ સુધી રહે પરંતુ 14 દિવસ કરતાં વધુ સમય ન રહે અને સામાન્ય રીતે સેલ્ફી લિમિટિંગ હોય છે.
(2) ડીસેન્ટરી
- ડાયેરીયા સાથે સ્ટુલ બ્લદ તેમજ પસ કે મ્યુકસ જેવું હોય તેને ડીસેન્ટરી કહે છે.
(3) પર્સિટન્ટ ડાયેરીયા
- 14 દિવસ કે તેથી વધુ સમયથી ડાયેરીયા હોય તેને પર્સિટન્ટ ડાયેરીયા કહેવાય છે.
ડાયેરીયા થવાના કારણો:કોઝીસ ઓફ ડાયેરિયા
(1) ફોલ્ટી ફીડીંગ કે ડાયેટ
- ઇન્ફન્ટ માટેની ફીડીંગની ફોરમ્યુલામાં ખામી(ફોલ્ટ)
- ખોટી ફીડીંગ ટેકનીક
- નવા ખોરાકની શરૂઆત
- અસંતુલીત ખોરાક
(2)ગેસ્ટ્રો-ઇન્ટેટીનલ ઇન્ફેકશન
(3) જી.આઈ ટ્રેક્ટની બહાર ઇન્ફેક્શન હોય જેમ કે ,યુઆરટીઆઈ, ઓટાઈટીસ મિડિયા, ન્યુમોનિયા વગેરે
(4) પોઇઝન લેવાથી
(5) એન્ટબાયોટીક દવાઓ મોં વડે લેવાથી (ડ્રગ ઇન્ડયુસ્ડ ડાયેરીયા)
- દા.ત.એમ્પિસીલીન, સીકાડ્રોકસીલ વગેરે.
(6) લાગણીમાં ખલેલ પહોંચવાથી (ઇમોશનલ ડીસ્ટરબન્સ) દા.ત.પરિક્ષા ખંડમાં દાખલ થતા પહેલા.
(7) ખોરાકની એલર્જિને લિધે.
(8) આંતરડામાં ખોરાકનું બરાબર શોષણ ન થવાથી (માલએબ્સોપર્શન).
(9)કુપોષણ (માલન્યુટ્રિશન)
ડાયેરિયાની બાળકની આરોગ્ય પર અસર : ઈફેક્ટ ઓફ ડાયેરિયા ઓન ચાઈલ્ડ્સ હેલ્થ
- ડિહાયડ્રેશનના ચિન્હો-લક્ષણો જોવા મળે.
- પાણી અને ઇલેકટ્રોલાઈટનું અસંતુલન થાય.
- અન્ડરન્યુટ્રીશન
ડાયેરિયાના માપની તપાસ: એસેસમેન્ટ ઓફ ડિગ્રી ઓફ ડાયેરીયા
(A) ડીહાઇડ્રેશન: નિર્જલન
- (1) બેચેની
- (2) ચિડીયાપણું
- (3) તરસમાં વધારો થવો (પાણીનો ગ્લાશ બાળકને આપતા આતુરતાથી પી જાય છે.
- (4) ચામડીની એલાસ્ટીસીટી ઓછી થાય (ચામડી પર ચિમટો ભર્યા બાદ ચામડી ધીમેથી મુળ સ્થિતીમાં આવે છે)
- (5) મોં અને જીભ સુકાય છે.
- (6) આંખો થોડી ઉંડી ઉતરે છે.
(2) સીવર ડીહાઇડ્રેશન: અતિશયન નિર્જલન
ઉપર દર્શાવેલ ડીહાયડ્રેશનના S/ S ઉપરાંત નીચે મુજબના S/S પણ હોય છે.
- (1) લેધર્જી : થાકેલુ, ઢિલું કે બેભાન બાળક.
- (2) વધુ અંદર ઉતરી ગયેલી આંખો
- (3) બાળક પાણી પિવા માટે અસમર્થ : બાળક પાણી પી ન શકે બિલકુલ ઓચુ પીએ.
- (4)ચામડી પર ચીમટો ભર્યા બાદ ચામડી ખુબજ ધીમે ધીમે મુળ સ્થિતીમાં આવે.
- (5) પેશાબ બિલકુલ ન થાય (એનુરીયા)
- (6) શ્વાસ ઝડપી હોય.
- (7) પલ્સ:નબળી અને ઝડપી હોય.
- (8) બી.પી.ઓચુ હોય.
ડાયેરિયાની સારવાર: મેનેજમેન્ટ ઓફ ડાયેરીયાN
(1) ફ્લ્યુઇડ થેરાપી
- ઝાડા વખતે શરીરમાંથી પાણી ક્ષારો નિકળી જાય છે જે ફરીથી આપવા ખુબજ જરૂરી છે. આ આપતી વખતે ડાયેરીયા થવાનું કારણ જાણવું જરૂરી નથી.
- ઓ.આર.એસ. (ઓરલ રીહાઇડ્રેશન સોલ્ટ)
- એચ.એ.એફ.(હોમ અવેલેબલ ફ્લુઇડ)
- આઈ.વી. ફ્લુઇડ : ઇન્જેક્શન એન.એસ, ઇન્જેક્શન આર.એલ. વગેરે
(2) ફીડીંગ
- જો ઉલ્ટી થતી ન હોય તો બાળકને ફીડીંગ આપવાનું ચાલુ રાખો જેથી ન્યુટ્રીશનની ખામી અટકાવી શકાય.
(3) ડ્રગ્સ
એન્ટિબાયોટિક : અમુક પરિસ્થિતીમાં જરૂર મુજબ એન્ટબાયોટીક દવાઓ આપવામાં આવે છે.
ઓઆરએસ : ડાયેરીયા માટે ઓ.આર.એસ. સારી દવા છે જે સમયસર અને પુરતા પ્રમાણમાં આપવાથી બાળકની જિંદગી બચાવી શકાય છે.
- ઓઆરએસ સાથે ઝીક ટેબલેટ આપવામાં આવે છે.14 દિવસ માટે આપવી.બાળકોને 0 થી 2 માસની ઉંમરના બાળકોને આપવી નહીં અને 2 માસથી 6 માસ સુધીના બાળકને અડધી અને 6 માસ થી 5 વર્ષ દરરોજ એક ગોળી આપવી.
ઓ.આર.એસ.તૈયાર કરવાની રીત
- તમારા હાથને સાબુપાણી વડે બરાબર ધસીને ધુઓ.
- ઓ.આર.એસ. પાવડરના એક પેકેટને ચોખ્ખા વાસણમાં ઠાલવો.
- એક લિટર ચોખ્ખા પાણીને ધીમે ધીમે આ વાસણમાં રેડો અને ચમચી વડે હલાવતા રહો.
- બધો જ પાવડર બરાબર ઓગળી જાય ત્યાં સુધી ચમચી વડે પાણીને બરાબર હલાવતા રહો. વાસણના તળીએ પાવડરના કણ ન હોવા જોઇએ.
- બાળકને આપતા પહેલા આ તૈયારી થયેલ દ્રાવણને ચાખો જુઓ.તેનો સ્વાદ આંસુ જેવો હોય છે.વધુ ગળપણ કે વધુ ખારાશ હોય તો તે દ્રાવણ ફેકી દેવુ અને ફરીથી નવું દ્રાવણ બનાવવુ.
- દર 1-2 મિનિટે આ દ્રાવણ બાળકને 1 ચમચી આપવું. જો બાળક ઘુંટડે ઘૂંટડે પી શકે તો દર 1 અશ્ર મિનિટે એક-એક ઘૂંટડો આપવો.
- જો બાળક ઉલ્ટી કરી નાંખે તો 10 મિનિટ રાહ જોવી.ત્યારબાદ અગાઉ કરતા થોંડુ ધીમે ધીમે ઓ.આર.એસ. દ્રાવણ આપવાનું શરૂ કરો.
- આ દ્રાવણને બરાબર ઢાંકીને રાખવું.
- 24 કલાક બાદ બાકી રહેલા દ્રાવણને ફેંકી દેવું.
- જો બાળક સ્તનપાન કરતું હોય તો વચ્ચે વચ્ચે સ્તનપાન કરવવાનું ચલું રાખો.
- બ્રેસ્ટ ફિડીંગ ન લેતા બાળકને વચ્ચે વચ્ચે 100-200 મિ.લિ. જેટલું ચોખ્ખુ પીવાનું પાણી આપો.
- -ઓ.આર.એસ. આપ્યા બાદ 4 કલાકે બાળકને ડીહાયડ્રેશન માટે ચકાશો.
સીવીયર ડીહાયડ્રેશન કે નીચે મુજબના S/S વખતે બાળકને સમયસર દવાખાને રીફર કરો.
- પાણી પીવા માટે અસમર્થતા
- ઝાડામાં બ્લડ
- ફીવર
- બેભાન જેવું બાળક
રીહાઇડ્રેશન થેરાપી ટેબલ:
ડીહાયડ્રેશન વગરના ડાયેરીયાવાળા બાળકની ઘેર સારવાર
- ઓ.આર.એસ. આપવાનું ચાલું રાખો.
- ઓ.આર.એસ. ન હોય તો એચ.એ.એફ. આપો.
- બ્રેસ્ટ ફીડીંગ ચાલુ રાખો.
- બાળકને પાણી નાખ્યા વગરનું દુધ આપો.
- લિંબુ શરબત, ભાતનું ઓસામણ,છાશ…વગેરે આપી શકાય છે.
- એક વોટરી ડાયેરીયા પછી ઉમર પ્રમાણે નીચે મુજબ ઓ.આર.એસ. આપો.
ઉંમર ઓ.આર.એસ.
7 માસ સુધી – 50 મિ.લી.
7 માસ થી 2 વર્ષ – 50 થી 100 મિ.લી.
2 થી 5 વર્ષ – 100 થી 200 મિ.લી
એચ.એ.એફ. (હોમ અવેલેબલ ફ્લુઈડ)
યુઝફૂલ : ઉપયોગી
- લસ્સી,લિંબુ શરબત, ધાવણ
- ભાતનું ઓસામણ
- કાંજી, દાળ
- ચોખ્ખુ પાણી
- નાળીયેર પાણી
- તાજા ફળોના રસ (ખાંડ નાખ્યા વગર)
નોન-યુઝફુલ : બિનઉપયોગી
- બજારૂ ઠંડાપીણાઓ
- ખાંડ નાંખેલ ફળોનો રસ
- કોફી
ડાયેરિયાનો અટકાવ: પ્રિવેન્શન ઓફ ડાયેરીયા
(1) પ્રથમ 6 માસ સુધી માત્ર બ્રેસ્ટ ફીડીંગ જ આપો.
(2) 6 માસની ઉંમર બાદ પ્રવાહી અને અર્ધધ ખોરાક એકદમ ચોખ્ખાઇ રાખીને આપો.
(3) બાળકનો ખોરાક બનાવતા પહેલા અને ખવડવતા પહેલા હાથને સાબુપાણીથી બરાબર ધુઓ.
(4) લેટ્રીનના ગયા બાદ હાથને સાબુપાણીથી ધસીને ધુઓ.
(5) પીવા માટે હંમેશા સલામત પાણીનો જ ઉપયોગ કરો.
(6) પીવાના પાણીને યોગ્ય રીતે ઢાંકીને રાખો.
(7)રાંધેલા ખોરાકને બરાબર ઢાંકીને રાખો.
(8) વાસી ખોરાક,શાકભાજી કે ફળો ન ખાવા.
(9) ખુલ્લામાં જાજરૂ ન જતાં હંમેશા લેટ્રીનનો જ ઉપયોગ કરવો.
(10) વધુ પડતા પાકેલા ફળો ન ખાવા.
(11)ઝાડા-પેશાબના યોગ્ય રીતે નિકાલને મહત્વ આપવું.
(12) બાળકને સમયસર રસીકરણ કરાવવું ખાસ કરીને બી.સી.જી., મિઝલ્સ, વિટામીન-એ,રોટા વાઇરસની રસી વગેરે સમયસર આપવા.
(13) માખીઓનો ઉપદ્રવ અટકાવવો.
(14) બાળકને જમતા પહેલા,લેટ્રીન ગયા બાદ, રમત રમ્યા બાદ હાથ પગ સાબુ પાણી વડે બરાબર ધોવાની ટેવ પહેલેથી જ પાળવી.
ડિસેન્ટ્રી (મરડો)
વ્યાખ્યા
- ડીસેન્ટ્રી એ સાંગેલા ગૃપ ના ઓરગેનીઝમ થી થતો કોમ્યુનીકેબલ રોગ છે. જેમાં ઈન્ટેસ્ટાઈનમાં ઈન્ફેકશન લાગે છે. અને મ્યુકસ મેમ્બ્રેન તેમજ બ્લડ સાથે ના ઝાડા થાય છે.
પ્રકાર
(1) બેસીલરી ડીસેન્ટ્રી
(૨) અમીબીક ડીસેન્ટ્રી
(૩) વાયરલ ડીસેન્ટ્રી
મેલીગ્લન્ટ ડીસેન્ટ્રી રોગનો ફેલાવો તથા તેના કારણો :
- (1) આ ના માટે સીંગેલા ગૃપના બેસીલસ જવાબદાર છે.
- (ર) બાળકોમાં આ રોગ જલ્દી થાય છે. કોઈપણ ઉંમરે થઈ શકે છે.
- (3) સેકસ : બન્ને ને સરખા ભાગે થાય છે.
- (4) જયારે વ્યકિત અશકત થ ઈ જાય ત્યારે થાય છે.
- (૫) ગરમી ની સીઝનમાં વધારે જોવા મળે છે.
(1) બેસીલરી ડીસેન્ટ્રી અથવા એપીડેમીક ડીસેન્ટ્રી
- આ બેકટેરીયાથી થાય છે. આ ગરમ દેશોમાં વધુ જોવા મળે છે. અચાનક ભયાનક રૂપે ફેલાય છે.આ રોગ સામાન્ય છે પણ જયારે એપીડેમીક ના રૂપમાં થાય તો ખતરનાક થઈ જાય છે. બાળકોમાં ઘણી વખત મૃત્યુ પણ થઈ શકે છે.
એજન્ટ :- સાઇગેલા ગ્રુપ ઓર્ગેનિઝમ
- આઈ.પી.-1 થી 7 દિવસ
ફેલાવાની રીતો
- પેશન્ટ તેમજ કેરીયરના મળના કારણે
- દૂષિત પાણી અને દૂષિત સામગ્રીથી
- માખીના ઉપદ્રવથી
- દૂષિત હાથ ધોયા વગર જમવાથી
ચિન્હો અને લક્ષણો
- ઝાડા થાય છે સાથે મ્યુક્સ,પસ અને બ્લડ પણ હોય છે.
- પેટમાં દૂ:ખાવો થાય છે.
- પેશન્ટને ઝાડે જવાની ઈચ્છા થાય છે.પરતું મ્યુકસ,પસ અને બ્લડ આવે છે.
- સીવીયર કેશમાં જેલી જેવુ સ્ટૂલ પાસ થાય છે.
- જીભ સુકાય છે.
- ડીહાયડ્રેશન થઈ શકે છે.
- પલ્સ ઝડપી થાય.
- ફીવર રહે છે.
- બેચેની રહે છે.
- પાણીની કમીને લીધે પેશાબ ઓછો થાય.
(ર) એમીબીક ડીસેન્ટ્રી
- આ એન્ટાઅમીબા હીસ્ટોલીકા નામના ઓર્ગેનીઝમ થી થાય છે. આના ફેલાવો બેસીલરીડીસેન્ટ્રી ની જેમજ થાય છે. ધોયા વગર ના શાકભાજી ખાવામાં આવે તથા ખોરાક પીરસનારા તથા ખોરાક બનાવનાર ને ચેપ હોય તો આનો ફેલાવો થઈ શકે છે.
એજન્ટ : એન્ટામોઇબા ફીસ્ટોલીકા
ઈન્કયુબેશન પીરીએડ
- અમુક કલાક થી માંડી ને 3 થી 4 દીવસનો હોય છે
ચિન્હો અને લક્ષણો
- (1) આ રોગ ઘણી વખત એકયુટ હોય છે તો ઘણી વખત કોનીક પણ હોય છે.
- (૨) સ્ટુલ સાથે પસ કે બ્લડ જોવા મળે છે.
- (3) પેટમાં થોડો થોડો દુઃખાવો થાય છે.
- (4) વધુ વખત રહેતો લીવર એબ્સેસ થાય
- (5) વ્યકિતમાં પાણી ઓછું થવાથી બેચેની અને થકાવટ અનુભવે છે.
કેવી રીતે ફેલાય છે ?
- (1) એક વખત ચેપ લાગ્યા બાદ પેશન્ટ સાજો થયા બાદ પણ બે વર્ષ સુધી ચેપ ફેલાવી શકે છે.
- (૨) પેશન્ટના સીધા સંર્પક માં અવવા થી અથવા તેને ઉપયોગમાં લીધેલા સાધનો દવારા થાય છે.
- (3) દુષિત દુધથી આ રોગ વધુ ફેલાય છે.
- (4) માખી પણ ફેલાવામાં અગત્યનો ભાગ ભજવે છે.
- (૫) દુષિત ખોરાક ખાવા થી થાય છે.
નિદાન
- આનું નીદાન કરવા માટે નીચે મુજબ પેશન્ટની હીસ્ટ્રી તથા તપાસ કરવામાં આવે છે.
- પેશન્ટની હીસ્ટ્રી પુછવી.
- રોગના ચિન્હો અને લક્ષણો જોવા.
- સ્ટૂલ ફોર ઓવ અને સીસ્ટ માટે ની તપાસ કરવી. સ્ટૂલ ની રૂટીન અને માઈક્રોસ્કોપીક તપાસ કરવી.
- વારંવાર સ્ટૂલ પાસ કરવા જવું પડે પરંતું સ્ટૂલનું પ્રમાણ ખુબજ ઓછું હોય.
સારવાર અને સંભાળ
- (1) ચિન્હો લક્ષણો મુજબ ની સારવાર આપવામાં આવે છે
- (૨) પેટમાં દુઃખતુ હોયતો એન્ટીસ્પાઝમોડીક અથવા હોટ વોટર બેગ આપી શકાય.
- (3) આમાં એન્ટીબાયોટીકસ જેવી કે ટેટ્રાસાયકલીન, સ્ટ્રેપ્ટોમાઈસીન કે કલોરોમ્ફનીકોલ જેવી દવાઓ આપવામાં આવે છે. આ ઉપરાંત મેટ્રોજાઈલ કે કે ટીનીડાજોલ જેવી દવાઓ આપવામાં આવે છે. આ દવાઓ આપવા થી ઓર્ગેનીઝમ ઓછા થઈ જાય છે. સંપૂર્ણ નાશ થતો નથી તેથી પૂરી સારવાર લેવી જોઈએ.
- (4) આ રોગ માં સલ્ફા ગૃપની દવાઓ જેવી કે સલ્ફાડીમીડીન તથા સલ્ફાગોનીડીન જેવી દવાઓ અપાય છે.
- (૫) જો વધું પ્રમાણમાં ડીહાડ્રેશન રહેતુ હોય તો આઈ.વી. ફલ્યુડ આપવામાં આવે છે. જો બાળક હોય તો સાથે સાથે બ્રેસ્ટ ફીડીંગ ચાલુ જ રાખવું
- (6) જો ઉલ્ટી ન થતી હોય તો મોં વાટે પ્રવાહી ચાલું રાખવું જેમાર લીબું સરબત, છાશ, દહી, તથા વેજીટેબલ
સુપ આપવા જોઈએ. - (7) જો પેશન્ટને ઉંઘ ન આવતી હોય તો ડો.ઓર્ડર મુજબ ઉંઘની દવા પણ આપવી.
- (8) પેશન્ટને સંપુર્ણ નર્સિંગ કેર આપવી.
- (9) 24 કલાક સુધી માત્ર પ્રવમહી ખોરાક પર જ રાખવો. ધીમે ધીમે સેમી સોલીડ અને સોલીડ ડાયેટ શરૂ કરવામાં આવે છે.
- (10) આમાં વધુ કેલેરી વાળો તથા ઓછા રેસા વાળો ખોરાક આપવો. જેમાં શકકરીયા બટેટા કે કંદમુળ આપવા નહી.
અટકાયતી પગલા ઓ અને અંકુશ
(1) નોટીફીકેશન
- જો આ રોગના પેશન્ટ ઓ એક સાથે વધુ જણાય તો હાયર ઓથોરીટી ને જાણ કરવી જથોઈએ તથા ખાસ કરી ને સંસ્થાઓ તથા સ્કૂલમાં આ રોગ ના વિશે જાણ કરવી જોઈએજેથી બાળકોમાં ફેવાઓ થતો અટકાવી શકાય છે.
(૨) આઈસોલેશન
- પેશન્ટને ઘરમાં કે હોસ્પિટલમાં અલાયદો રાખવો જોઈએ અને પેશન્ટ રોગ માંથી મુકત ન થાય ત્યાં સુધી છુટી ન આપવી તથા ખાવા પીવા ની વસ્તુ ને અડકવા દેવું નહી.જો સ્ત્રી હોય તો રસોઈ બનાવવા દેવી નહી.
(3) ડીસઈન્ફેકશન
- પેશન્ટ એ વાપરેલા તમામ આર્ટીકલસ તથા કપડાને જંતુ મુકત કરવા અને તેમના સ્ટૂલ ને જંતુ રહીત કર્યા બાદ નીકાલ કરવો જોઈએ. પેશન્ટના વાપરેલ ચાદર અને ઓશીકા તથા મેટ્રેસ ને સૂર્ય તાપમાં સુકવવા જોઈએ.
(4) હેલ્થ એજયુકેશન
- પાણી ને શુધ્ધ કરીને કલોરીનેશન કરી ને જ ઉપયોગ માં લેવું
- પીવાનું પાણી ભરતી વખતે ડોયાનો ઉપયોગ કરવો.
- દુધ ને પારન્ચ્યુરાઈઝ કરીને જ વાપરવું
- ઘર તથા આજુબાજુ સફાઈ રાખવી.
- ખુલ્લામાં જાજરૂ ન જવા સલાહ આપવી લેટ્રીનનો ઉપયોગ કરવો.
- બાળકને લેટ્રીનમાં જ બેસાડવું અને બરાબર ટોઈલેટ કેર આપવી.
- માખીનો ઉપદ્રવ ઘટાડવાના પ્રયત્નો કરવા
- કેરીયર્સને શોધી તેની સારવાર કરવી.
- પેશન્ટને ખાધય પદાર્થને અડવા ન દેવો તથા બનાવવા ન દેવા.
- વ્યક્તિગત સ્વચ્છતા માટે સમજવું.
- ડીસેન્ટ્રીના લક્ષણો જણાય તો ડોક્ટરની સલાહ લેવી.
- હોટેલ કે રેસ્ટોરન્ટનું પીરીઓડીકલી ચેક અપ કરવું.
એજીઇ- એક્યુટ ગેસ્ટ્રો એન્ટરાઇટિસ
વ્યાખ્યા
- ડાયેરીયા,ડીસેન્ટ્રી અને પાચનક્રિયાના અવયવોમાં થતા વીકારોને કારણે થાય છે.આમાં પેટનો સતત દુઃખાવો થવો, ફીવર, ઝાડા,ઉલ્ટી,અને શરીરમાં પાપણી ઘટતું જાય છે. જેને ડીહાઈડ્રેશન કહેવાય છે. આ બધા લક્ષણો ગેસ્ટ્રો એન્ટ્રાઈટીસમાં હોય છે.
કારણો
- (1) રોગ થવાનું કારણ બેકટેરીયા અથવા વાયરસ હોય છે.
- (ર) આ ખાસ કરીને નવજાત શીશુમાં વધારે જોવા મળે છે.
- (3) ઈ.કોલાઈ, સાલમોનેલાઅને સીંગેલા, વીબ્રીયો કોલેરી જેવા બેકટેરીયા થી થાય છે.
- (4) રોટા વાયરસ -એન્ટ્રોવાયરસ, એડેનોવાયરસ,એસ્ટ્રોવાયરસથી પણ થાય છે.
- (5) દુષીતપાણી /પીણાં /ખોરાક થી થાય છે.
- (6) ફૂડ પોઈજનીગ
- (7) ઇ.હીસ્ટોલાઇટીકા, ઇન્સ્ટેટીનલ વર્મ્સ
ઇંક્યુબેશન પીરીયડ
- 2 થી 4 દિવસ
ડાયગ્નોસીસ
- ચિન્હો અને લક્ષણો અને સ્ટલની લેબોરેટરી તપાસ પરથી
ચિન્હો અને લક્ષણો
- શરૂઆતમાં ફિવર આવે છે.
- હાથપગ માં કળતર થાય છે.
- પાતળા ઝાળા થાય છે.
- વારંવાર ઉલ્ટી થાય છે.
- પેટ ફુલાઈ જાય છે. શરીર માંથી પાણી ઓછુ થઈ જાય છે.
- પેશન્ટને તરસ લાગે છે.
- ઘણી વાર આંચકી પણ આવે છે.
- પેશન્ટની ચામડી સુકાઈ જાય છે.
- નબળાઈ લાગે છે.
રોગનો ફેલાવાની રીતો
- ખરાબ પાણી
- ગંદો ખોરાક
- ચેપી પેશન્ટના સંપર્ક થી આંગળીઓથી તથા ફીકલ મેટર થી
- ખાવાના વાસણો, લીનન તથા અન્ય ચીજ વસ્તુઓ થી પણ થાય છે.
સારવાર અને સંભાળ
- વધુ પ્રમાણ માં ઝાડા હોય અને સાથે ઉલ્ટી હોય તો આઈ.વી.ફલ્યુડ આપવું.
- આઈ.વી.ફલ્યુડ એ 100 એમ.એલ./ કીગ્રા બોડી વજન મુજબ આપવું
- રીંગર લેકટેડ, નોર્મલ સેલાઈન આઈસોલેટ પી..એમ. વગેરે આપવા.
- પેટનો દુઃખાવો ઓછો કરવા એન્ટી સ્પાઝમોડીક આપવા. જેમાં ડાયસાયકલોમીન જરૂર જણાય તો એન્ટીબાયોટીકસ આપવા.
- જો ફિવર હોય તો પેરાસીટામોલ આપવી
- પેશન્ટને વોમીટીંગ બંધ થઈ ગયા બાદ લાઈટ ડાયેટ આપવું.
- ઓ.આર.એસ.એ સારામાં સારી દવા છે.
- સોડીયમ કલોરાઈડ……….. ૩.૫ ગ્રામ
- સોડીયમ બાયકાર્બોનેટ……… ૨.૫ ગ્રામ
- પોટેશીય કલોરાઈડ………. 1.૫ ગ્રામ
- ગ્લુકોઝ ………….૨૦ ગ્રામ
- પાણી……………1 લીટર
પ્રિવેન્શન અને કંટ્રોલ
- રોગ થવાના કારણો શોધી ને કારણ દુર કરવું.
- ખાવા પીવા ની વસ્તુઓ જેવી કે પાણી અને દુધ જંતુ રહીત કરવા.
- રોગાન ફેલાવા વીશે લોકો ને હેલ્થ એજયુકેશન આપવું. પેશન્ટને થોડા દીવસ માટે
- આયસોલેટ રાખવું.
- પેશન્ટના શરીરમાંથી નીકળતા પ્રવાહી સ્ટુલ,ઉલ્ટી, વગેરને જંતુમુકત કરવા.
- ડબલ્યુ એચ.ઓ.ની ગાઈડ લાઈન મુજબ ઓ.આર.એસ. પીવડાવવું જોઈએ.
- એચ.એ.એફ.(હોમ અવેલેબલ ફલ્યુડ ) તથા એચ.એમ.એફ. (હોમ મેઈડ ફલ્યુડ) ઓ.આર.ટી.(ઓરલ રીહાઈડ્રેશન થેરાપી) આપવી.
- પાણી ઉકાળીને જ પીવું.
- ખાનગી સ્ત્રોતમાંથી પાણી ઉપયોગમાં લેતા પહેલા ચકાસીને અને શુધ્ધ કરીને જ પીવું.
- પીવાના પાણીમાં ફટકડી અને ક્લોરીનની ગોળીનો ઉપયોગ કરવો.
- ઠડાં પીણાંઓ, ગોલા-ગુલ્ફી, આઇસ્ક્રીમ વગેરે ખાવા નહીં.
- સડેલા,કોહવાયેલા કે અતી પાકેલા શાકભાજી કે ફળો ખાવા નહીં.
- વાસી કે પડતર ખોરાક ખાવો નહીં.
- ખાધ્ય ખોરાકને માખીઓથી બચાવવા સ્વચ્છ વાસણમાં ઢાંકીને સુરક્ષીત રાખવો.
- રસોઈ કરતાં પહેલા,પીરસતા પહેલા અને જમતા પહેલા હાથને સાબુ-પાણીથી બરાબર ધોવા.
- શહેરી વિસ્તારમાં પાણીની પાઇપ લાઇન લેકેજ હોય તો તેની જાણ તુરત જ નગરપાલિકાને કરવી.
- માખીઓનો ઉપદ્રવ અટકાવવો.
- એન્ટીનેટલ પીરીયડ દરમિયાન એસએએઆરઓ ખોરાક લેવો જેથી લો બર્થ વેઇટ ઘટે તેમજ પોસ્ટનેટલ પીરીયડ દરમિયાન સારૂ ન્યૂટ્રીશન લેવું જેથી સારૂ બ્રેસ્ટ મીલ્ક આવે.
- બાળકને બ્રેસ્ટ ફીડીંગ જ આપવું અને બોટલ ફીડીંગની મનાઈ કરવી.
- બાળકને 6 માસની ઉંમર બાદ સ્વચ્છ ઉપરી આહાર આપવું.
- નોટીફીકેશન
- આઈસોલેશન ડીસઈન્ફેકશન
- હેલ્થ એજયુકેશન
- ઈમ્યુનાઈઝેશન
- ઓ.આર.એસ.
કોમ્પ્લિકેશન
- રીનલ ફેલ્યોર
- સેરેબલ થોબોસીસ (બ્લ્યુઈડ ઓછું લેવાથી બ્લડ ઘટ થવાથી.)
કોલેરા
વ્યાખ્યા
- કોલેરા એકયુટ ડાયેરીયલ ડીસીસ છે. જે વીબ્રીયો કોલેરા થી થાય છે. અત્યારે તે સામાન્ય રીતે એલટોર બાયો ટાઈપ ના બેકટેરીયા થી થાય છે. આમા એકા એકા ખુબ જ પાતળા પાણી જેવા ઝાડા થાય છે. અને પછી થી ઉલ્ટી થાય છે જેના લીધે શરીરમાં ડીહાઈડ્રેશન થાય છે. અને પેશન્ટને આંચકી પણ આવે છે. જો તાત્કાલીક પ્રવાહી ન આપવામાં આવે તો તે મૃત્યુ પામે
કારણો
- વીબ્રીયો કોલેરા
- કોલેરા ના ચેપવાળા પેશન્ટથી
- ચેપી મટીરીયલ્સથી
- પેશન્ટના સ્ટુલ તથા વોમીટીંગના ચેપના લીધે
- આ મોટા ભાગે યાત્રા, મેળા,તથા મોટા પ્રમાણમાં લોકો નું સ્થળાંતર થતુ હોય ત્યાં નબળા હાયજીન વાળા લોકોમાં જોવા મળે છે.
- રહેણાકની આજુબાજુ ગંદકી, ગંદુ પાણી, માખી, ગંદો ખોરાક નબળી જીવનશૈલી વગેરે
કેવી રીતે ફેલાય છે. ?
- આનો ફેલાવો માણસ માંથી માણસ માં થાય છે. આમાં સ્ટુલથી નબળા હાયજીન વાળા લોકોમાં જોવા મળે છેત થયેલ ખોરાક અને પાણી વડે બોટલ ફીડીંગ લેતા બાળકોમાં બોટલ થી ફેલાય છે. ગંદાપાણી થી ધોવાયેલ ફળો અને શાકભાજી થી રાંધેલા ખોરાક ને ગંદા હાથે પીરસવાથી અથવા તેની પર માખી બેસવાથી રાંધેલો ખોરાક વધુ સમય વાસી પડયો રહેતો હોય ત્યારે જયારે વ્યકિત દવારા સ્ટુલ કે વોમીટીંગ ને બીન કાળજી થી અડકવામાં ત્યારે તેના આંગળાઓ મારફતે રોગના જંતુ નો સીધો જ ચેપ લાગી શકે છે. પાંચ એફ વડે ફેલાય છે.
ઈન્કયુબેશન પીરીએડ
- થોડા કલાક થી માંડી ને 1 થી ર દીવસનો હોઈ શકે છે.
ચિન્હો અને લક્ષણો
- એકા એક ઝાડા થઈ જાય છે.
- સાથે ઉલ્ટી પણ થાય છે.
- પેશન્ટને ખુબ જ તરસ લાગે છે.
- દીવસમાં લગભગ 40 વખત ઝાડા જવું પડે છે.
- ઝાડા ભાતના ઓસામણ જેવા થાય છે.
- હાથપગના મસલ્સમાં દુઃખાવો થાય છે અને પેશન્ટ ઉદાસ થઈ જાય છે.
- શરીર માંથી પાણી ઓછું થવાથી ડીહાઈડ્રેશન થાય છે. અને પેશન્ટ કોલેપ્સ થઈ જાય છે.
- આંખો ઉંડી ઉતરી જાય છે. (સંકન આઈ)
- પલ્સ એકદમ નબળી થઈ જાય છે. અને બી.પી. ઘટી જાય છે.
- શ્વાસોશ્વાસ છીછરા અને ઝડપી બને છે.
- યુરીન ઓછો થાય છે. ઘણી વાર થતો જ નથી.
- પેશન્ટના ચામડી ની સિથીતીસ્થાપકતા જતી રહે છે. ચામડીને હાડકા ઉપર દબાવતા ચામડી ચોટેલી જણાય છે મુળસ્થિતી માં પાછી આવતી નથી.
સારવાર અને સંભાળ
- કોલેરા માટે કોઈ ખાસ દવા નથી પરંતું લક્ષણો જોઈને સારવાર આપવામાં આવે છે.
- શરીરમાંથી વધારે પ્રમાણમાં પ્રવાહી નીકળી જાય તો આઈ.વી. ફલ્યુડ આપવું જેમાં આઈ.વી.ફલ્યુડ
- ઇન્જેક્શન રીંગર લેક્ટેટ 1 પાઇન્ટ આઈ/વી
- ઇન્જેક્શન નોર્મલ સલાઈન
- ઇન્જેક્શન આઇસોલેટ-એમ, આઇસોલેટ-પી, આઇસોલેટ- જી
- ઇન્જેક્શન સોડા બાય કાર્બ
- ઇન્જેક્શન મેટ્રોગીલ & ટીનીડાઝોલ
- ઇન્જેક્શન સિપ્રોફ્લોક્ઝાસિલિન
- ઇન્જેક્શન મેટાક્લોરપ્રોમાઇડ ફોર વોમીટીંગ
- ઇન્જેક્શન રાનીટીડીન ફોર એસીડોસીસ
- પેશન્ટને સ્વચ્છ બેડ આપવી.
- પર્સનલ હાઈજીન જાળવવું
- પેશન્ટને જયારે ઉલ્ટી ઓછી થાય કે બંધ થયા બાદ ધીમે ધીમે પ્રવાહી ખોરાક આપવો.
- એચ.એ.એફ(હોમ અવેલેબલ ફલ્યુડ) અથવા એચ.એમ.એફ.(હોમ મેઈડ ફલ્યુડ) આપો.
- ઓ.આર.ટી. આપવી. (ઓરલ રીહાઈડ્રેશન થેરાપી)
અટકાવ અને અંકુશના પગલાઓ
(1) નોટિફિકેશન
- રોગના ફેલાવા અંગેની જાણ હાયર ઓથોરીટી ને કરવી જોઈએ. અને યોગ્ય પગલાઓ લેવા જોઈએ.
- રોગનો ફેલાવો કેવી રીતે થયો છે તેનું કારણ જાણીઅને લોકો ને કહેવું જોઈએ.
(2) આઇસોલેશન
- રોગના ફેલાવા અટકાવવા માટે ના યોગ્ય પગલાઓ લેવા જોઈએ. જેમાં રોગનો ફેલાવો કરતા ચેપી પેશન્ટ ઓ તથા તેમને ઉપયોગમાં લીધેલા તમામ સાધનો ને અલગ રાખી ને જંતુ મુકત કરવા જોઈએ. પેશન્ટને હોસ્પિટલમાં અલગ વોર્ડ માં દાખલકરવો જોઈએ. તથા સારવાર આપનારે પુરેપુરા બીનચેપી પગલાઓ લેવા જોઈએ.
(3) ડીસઇન્ફેક્શન
- રોગના ફેલાવા અટકાવવા માટે પેશન્ટ ઓ તથા તેમને ઉપયોગમાં લીધેલા તમામ સાધનો ને અલગ રાખી ને જંતુ મુકત કરવા જોઈએ. પેશન્ટની તમામ નકામી વસ્તુઓ બાળી નાખવી જોઈએ. પેશન્ટના સ્ટુલ, વોમીટીંગ નો યોગ્ય નીકાલ કરવો જોઈએ. રોગરના કેરીયર શોધી ને દુર કરવા જોઈએ. પેશન્ટના કપડા તથા અન્ય લીનન પણ જંતરહીત કરવા જોઈએ.
(4) હેલ્થ એજ્યુકેશન
- રોગના ફેલાવા અટકાવવા માટે આરોગ્ય શિક્ષણ એ ઉતમ રસ્તો છે. લોકોને સ્વચ્છતાનું મહત્વ સમજાવવું જોઈએ. ખુલ્લો ખોરાક,વાસી ખોરાક,વાસી શાકભાજી,ઉઘાડો બજારૂ ખોરાક ન ખાવા માટે ની સમજણ આપવી જોઈએ. પાણી ઉકાળીને પીવુંજોઈએ.
- દુધનો ઉપયોગ કરતા પહેલા ઉકાળવું અથવા પાન્ચ્યુરાઈઝ કરવું જોઈએ. વાતાવરણની સ્વચ્છતા રાખવા માટે સમજાવવું જોઈએ. પાણીને કલોરીનેશન કરી ને વાપરવાની સલાહ આપવી જોઈએ.એવી કોઈપણ ખાધય સામગ્રીનો ઉપયોગ ન કરવો જોઈએ કે જેનાથી રોગ ફેલાય અથવા ડાયેરીયા થાય.
- જમતી વખતે બરાબર હાથ ધોવાની ટેવ પાડવી જોઈએ.ચેપી રોગ વાળા પેશન્ટને અલાયદો રાખવો જોઈએ..ચેપી રોગ વાળા પેશન્ટને અલાયદો રાખવો જોઈએ.
- પેશન્ટના સ્ટુલ યુરીન નો યોગ્ય નીકાલ કરવો જોઈએ. વધારે પડતા પાકા ફળોનો ઉપયોગ ન કરવો જોઈએ.
- બજારના ઠંડા પીણા કે આઈસ્ક્રીમ જેવી ચીજો ન ખાવી જોઈએ.
- ખોરાક ને ધુળ કે માખી વડે દુષિત ન થવા દેવા જોઈએ.
- જયાં સુધી બની શકે ત્યાં સુધી મેળા,કેમ્પ કે ઉત્સવ વગેરે પર પ્રતિબંધ મુકવા જોઈએ.
(5) ઇમ્યુનાઈઝેશન
- કોલેરા ન થાય તે માટે કોલેરા ની રસી મુકવામાં આવે છે. આ રસીના બે ડોઝ હોય છે. જે 4 થી 6 વીક ના અંતરે મુકવામાં આવે છે. એક વર્ષ થી નીચેના બાળકને આ રસી આપવામાં આવતી નથી.
કોમ્પ્લીકેશન
- ડીહાડ્રેશન જો વધુ પડતુ થાય અને સમયસર સારવાર ન મળે તો મૃત્યુ પણ થઈ શકે છે.
વર્મ ઈન્ફેસ્ટેશન
- જુદી જુદી જાતના વર્મ્સ આંતરડામાં રહે છે અને ત્યાં ઈંડા મૂકે છે જે પેશન્ટના સ્ટૂલ માં હોય છે વર્મ્સને ઈન્ટેસ્ટાઈનલ પેરેસાઈટસ પણ કહેવામાં આવે છે.
- ઈન્ટેસ્ટાઈનમાં મુખ્ય ચાર પ્રકારનાવર્મ્સ જોવા મળે છે.
વર્મ્સના પ્રકાર
માઈક્રોસ્કોપ વડે જોઈને તેનું વર્ગીકરણ કરવામાં આવે છે .
ઈન્ટેસ્ટાઈનમાં મુખ્ય ચાર પ્રકારના વર્મ્સ જોવા મળે છે.
- થ્રેડ વર્મ
- રાઉન્ડ
- હુક વર્મ
- ટેપ વર્મ
(1) થ્રેડ વર્મ
- આ પ્રકારના વર્મ એ ખુબ જ સામાન્ય અને ખાસ કરીને નાના બાળકો માં વધુ જોવા મળે ៦.
- આ સફેદ કલરના હોય છે.
- આ દોરા આકારના હોય છે.
- 1/4 થી 1/2 ઈંચ જેટલા લાંબા હોય છે.
- તાજા સ્ટૂલમાં તે હલનચલન કરતા હોય છે.
- મોટા આંતરડામાં રહે છે.
- જયારે રેકટમ પાસે આવે ત્યારે તે રેકટમની આજુબાજું ખંજવાળ પેદા કરે છે.
- રાત્રી ના સમયે ખંજવાળ તથા વલ્વી વજાયનલ ભાગમાં ખંજવાળ આવે છે.
- આ પેરેસાઈટસ ખોરાક તથા હાય ના નખ વડે શરીરમાં દાખલ થાય છે.
ફેલાવાની રીત
- થ્રેડ વર્મના પેરેસાઈટસ ખોરાક તથા હાથ ના નખ વડે શરીરમાં દાખલ થાય છે. બાળક એનસ પાસે ખંજવાળે ત્યારે તેના નખ માં ઈંડા ભરાઈ જાય છે અને બાળક ના શરીરમાં પ્રવેશે છે.
ચિન્હો અને લક્ષણો
- જયારે એનસ પાસે આવે ત્યારે તેની આજુબાજું ખંજવાળ પેદા કરે છે.
- પેશન્ટના તાજા પાસ કરેલા સ્ટૂલમાં વમ્સનું હાલનચલન જોઈ શકાય છે
- ફિમેલ માં વલ્વો વજાયનાઇટીસ જોવા મળે છે .
(૨) રાઉન્ડ વર્મ
- એસકેરીઆસીસએ એડલ્ટ એસકેરીસ લૂમ્બિકોઇડસ વડે ઈન્ટેસ્ટાઈનમાં થતું ઇન્ફેકસન છે.
- આ પ્રકારના વર્મ સામાન્ય રીતે નાના બાળકો તથા મોટા બન્નેમાં હોય છે.
- આ વર્મ 6 થી 10 ઈંચ લાંબા હોય છે.
- ફીમેલ વર્મ 12 થી 14 ઈંચ લાંબા હોય છે. જે ફીસીસ વાટે બહાર આવે છે અને માટીને દૂષિત કરે છે.
- આ ઇન્ફેકટીવ ઈંડા દુષિત ખોરાક કે હાથ મારફતે મોમાં જવાથી તે આંતરડા માં પહોછે છે.
- જ્યાથી ફેફસામાં પહોંચે છે. ત્યાથી બ્રોંકાઈ માં થઈ ટ્રેકીયા માં થઈ ફેરિંગ્સ થઈ ઇસોફેગસમાં થઈ આંતરડામાં પહોંચે છે.
- આંતરડામાં પહોંચતા સુધી માં 60 થી 80 દિવસ માં પરીપકવ બને છે.
ફેલાવાની રીત
- દુષિત ખોરાક, માટીશાકભાજી, ઈંડા મટન વગેરેથી થાય છે. આ ઈંડા 2 થી 3 અઠવાડીયામાં ઇન્ફેકટીવ બને છે.દુષિત માટી માં ખુલ્લા પગે ચાલવા થી થાય છે.
- લેટ્રીન ગયા બાદ બરાબર હાથ ન ધોવા થી થાય છે.
ઇંક્યુબેશન પીરીયડ
- લગભગ 2 માસ
લક્ષણો
- પેરેસાઇટ એ હોસ્ટનું ન્યૂટ્રીશન લઈ લેતું હોય ખાસ કરીને બાળકોમાં માલન્યુટ્રીશન જોવા મળે છે.
- પેટમાં દુઃખે છે.
- અપચો અને ગેસ થાય છે.
- ઉંઘ આવતી નથી બેચેની લાગે છે.
- ડીસેન્ટ્રીના લક્ષણો જણાય છે.
- નાના બાળકમાં ઘણી વખત અસ્થમાના લક્ષણો જોવા મળે છે.
- કોઈક વર્મસ સ્ટમક માં આવવાથી ઉલ્ટીથાય અને તેમાંથી વર્મ બહાર આવે છે.
- શરીરમાં ખંજવાળ આવે છે. (આર્ટીકએરીયા )
(3) હુક વર્મ : એનસાઈલોસ્ટોમિઆસીસ
- આ પ્રકારના વર્મ શરીરમાં ચામડી દવારા પ્રવેશ કરે છે.
- આનો આકાર હુક જેવો હોય છે.
- આ વર્મ નાના આંતરડામાં જેજયુનમની દીવાલ સાથે ચોટલા રહે છે.
- ફીમેલ વર્મ 9 થી 13 અને મઈલ વર્મ 6 થી 11 સેમી લાબા હોય છે.
- તેનું આયુષ્ય આશરે 1 થી 4 વર્ષનું હોય છે.
- વર્મ ના ઈંડા સ્ટૂલ દવારા બહાર આવે છે અને ભીની જગ્યાએ તેનો વીકાસ થાય છે.ઈંડાની સંખ્યા 40 લાખ જેટલી હોય છે.
- ઈંડા સ્ટૂલ માંથી માટીમાં ભળે છે.
- 5 થી 10 દિવસ માં ચેપી લારવા બને છે .આના ઈંડા સ્ટૂલ મારફતે બહાર આવ્યા બાદ માટીમાં ભળે છે અને પગના તળીયા મારફતે પ્રવેશે છે.
- જો વ્યકિત ખુલ્લા પગે જાજરૂ જાય અથવા ચાલે તો આનો ચેપ લાગી શકે છે. ત્યારબાદ ત્યાંથી બ્લડ વેસલ્સ મારફતે ફેફસામાં પહોચે છેત્યાથી બ્રોંકાઈ માં થઈ ટ્રેકીયા માં થઈ ફેરિંગ્સ થઈ ઇસોફેગસમા થઈ નાના આંતરડામાં પહોંચે છે.
- જ્યાં સેક્યુયલી મેથયોર બને છે . ત્યાં તેનું ઉપરનું પડ ઓગળે છે. અને આંતરડામાં લગભગ ચારથી છ વીક રહે છે.
- ત્યારબાદ તે ઈંડા મુકે છે. અને આ ઈંડા સ્ટૂલ મારફતે ફરી પાછા બહાર આવે છે. આંતરડામાં પહોંયતા સુધીમાં 60 થી 80 દિવસમાં પરીપક્વ બને છે.
ચિન્હો અને લક્ષણો
- શરૂઆતમાં પગમાં ખંજવાળ આવે છે.
- અને પગમાં બ્લીસ્ટર થાય છે .જે પચ્યુલ થઈ એકાદ વીકમાં સારૂ થઈ જાય છે.
- પેરેસાઇટ્સના લીધે નાના આંતરડામાં અલ્સર થવાથી કોનીક બ્લડ લોસ થાય છે અને એનીમીયા થાય છે .જેના પણ ચિન્હો લક્ષણો જોવા મળે છે.
- લોકલ ભાગમાં ખંજવાળ આવે છે.
- થાકી જાય છે.
- શ્વાસમાં તકલીફ થાય છે.
- પાલ્પીટેશન થાય છે.
- કબજીયાત કે ડાથેરીયા થઈ જાય છે.
- ધણી વખત તાવ આવી જાય છે.
- એનીમીયા થઈ જાય છે.-વ્યક્તી ફીકકી દેખાય
- જીભ સફેદ થઈ જાય છે. અને મો આવી જાય છે .
- પગ માં તેમજ ચહેરા પર સોજા આવે છે.
(4) ટેપ વર્મ : ચપટાકૃમી
- આ પ્રકારના વર્મ ટીનીયા સજાઈનાટા તથા ટીનીયા સોલીયમ જાતના હોય છે.
- આકારમાં ચપટા હોય છે.
- સફેદ અથવા પીળા કલરના હોય છે. અને ખંડ ખંડમાં વહેચાયેલા હોય છે. ઈન્ટેસ્ટાઈનની દીવાલમાં ચોટેલા હોય છે.
- આ વર્મ જે માંસાહારી લોકો હોય તેમાં જોવા મળે છે.
- કાચુ માસ ખાવાથી કે દુષીત પાણી કે દુધ થી થાય છે.
- વ્યકિતને ચેપ હોય અને હાથ ધોયા વગર રસોઈ બનાવે કે પીરસે તો પણ થાય છે.
- તેની લંબાઇ 10 થી 15 ફૂટ જેટલી હોય છે .
લક્ષણો
- પેટમાં દુઃખાવો થાય છે. અને પાચન થતું નથી.
- ભુખ લાગતી નથી અને ખાય તો ઉલ્ટી થઈ જાય છે.
- વ્યકિત બેચેન /ઉદાસીન થઈ જાય છે. માથુ દુ: ખે છે. અને ઘણી વખત ચકકર આવે છે. આનું પરીણામ ઘણી વખત ગંભીર આવે છે.
- ઘણી વખતફીટ આવે છે .
- વજન ઓછુ થાય છે.
સારવાર
- દરેક પ્રકારના વર્મ્સની ટ્રીટમેન્ટમાં આલ્બેનડાજોલ જુદી જુદી વયજુથ માં નીચે મુજબ ડોઝ આપવામાં આવે છે.
- 1વર્ષ થી 2વર્ષના બાળકો ને સીરપ 5 mm /ટેબલેટ-અડધી આલ્બેનડાજોલ ફેબ્રુઆરી અને ઓગસ્ટમાં બે વાર આપવામાં આવે છે.
- 2 વર્ષથી ઉપર તમામ ને ટેબલેટ-1400mg આપવામાં આવે છે.
- દરેક એન્ટિનેટલ મધર & 15 ટુ 45 વર્ષની બધી મહિલાને ટેબ્લેટ આયર્ન-ફોલિક એસિડ આપતા પહેલા આલ્બેનડાજોલ 400mg આપવામાં આવે છે
- તમામ એડોલેસન્ટને ટેબ્લેટ આર્યન-ફોલિક એસિડ આપતા પહેલા આલ્બેનડાજોલ 400mg આપવા માં આવે છે .
- હુક વર્મનું ઇન્ફેક્શન કંટ્રોલ કરવા માટે એક સાથે આલ્બેનડાજોલ ગળવવામાં આવે (ડે વોર્મિંગ ડે)
- 1 વર્ષ સુધીના બાળકોને આલ્બેનડાજોલ આપવી નહી.
અંકુશ, અટકાયતી પગલાઓ અને આરોગ્ય શિક્ષણ
દરેક પ્રકારના વર્મ્સના પ્રિવેન્શન અને કંટ્રોલ માટેના નીચેના પગલા લેવા જોઈએ.
- (1) લોકો ને આરોગ્ય ની સારી ટેવો વિશે ની સમજણ આપવી જોઈએ.
- (૨)વધુમાં વધુ સેનેટરી લેટ્રીનઉપયોગ કરવો જોઈએ.ભારતમાં હાલમાં ઘણાલોકો ખુલ્લામાં સંડાસ બેસે છે.
- (3) લેટ્રીન ગયા બાદ બરાબર સાબુપાણી થી હાથ ધોવા જોઈએ.જો મોટી વ્યકિત હાથ ધોવાની ટેવ પાડશે તો બાળક આપો આપ હાથ ધોશે જ.
- (4) હમેશા ચોખ્ખા કપડા અને ધોયેલા કપડા પહેરવાનો આગ્રહ રાખવો જોઈએ.
- (૫) શાકભાજી બરાબર ધોઈને જ ખાવા જોઈએ. આ ઉપરાંત ફળો પણ ધોઈને જ ખાવા જોઈએ.
- (6) પીવાના પાણી માટે પાણીના ગોળામાં સીધો હાથ ન બોળતા ડોયાનો ઉપયોગ કરવો જોઈએ.
- (7) માંસાહારી લોકોને કાચું માંસ ન ખાવા સલાહ આપવી જોઈએ.
- (8) નાના બાળકો ને ધુળમાં પડેલી વસ્તુ ન ખાવા સમજાવવું જોઈએ.માટી ન ખાવા સમજાવવું.
- (9) મોઢામાં આંગળા ન નાખવા સમજાવવું.
- (10) ખુલ્લા પગે લેટ્રીન ન જવુ.કે બહાર ન જવું
- (11) નખ નાના અને ટુંકા રાખવા.
- (12) ઘરની આજુ બાજુ સ્વચ્છતા રાખવી.
- (13) પાણી ઉકાળીને પીવું જોઈએ.દુધ ને ગરમ કરી ને ઉપયોગ કરો.
- (14) લોકો ને નદી કે તળાવ અને ખૂલલામાં સંડાસ ન જવા સમજાવવું
- (15) હેલ્થ ઓથોરીટી દ્વારા માસ -માછલીનું લીનું બરાબર તપાસીને વેચાણ કરવું.
- (16) જનસંપર્ક અભિયાન માટે-સ્વછતા ઝુંબેશનો અમલ કરવો તેમજ – રેડીયો ટી.વી. અને આરોગ્ય શિક્ષણ ના સાધનો વડે લોક શિક્ષણ આપવું.
- ચેપ લાગેલ બાળકને રાત્રે હાથના મોજા પહેરાવવા.
- એનસ ની આજુબાજુ વેસેલીન કે રાયનું તેલ લગાવવું જે થી ખંજવાળ ન આવે નખ એકદમ ટુંકા રાખવા.
- (17) નિર્મળ ગ્રામ પુરસ્કાર યોજના નો લાભ લેવા સમજાવવું જે ભારત સરકાર દવારા 2003 થી આ યોજના શરૂ કરવામાં આવી જેમાં ગ્રામ્ય વિસ્તાર 100% લેટ્રીન નો ઉપયોગ થાય તે માટે લેટ્રીન બનાવવા ની ગ્રાન્ટ આપવામાં આવે છે.
લેપ્રોસી/રક્તપિત્ત/હેન્સન્સ ડીસીઝ
- નવજાત માટે સંભવીત 5000 વર્ષથી પણ વધુ જુનામાં જુનો રોગછે.
- લેપ્રસી શબ્દ ગ્રીક શબ્દ પરથી આવેલો છે. તેનો અર્થ થાય છે. સ્કેલી(ભિગડાવાળું) એટલે કે ખુબ જ લાંબા સમય સુધી પ્રાચીન સમયમાં આ રોગને કુષ્ટ રોગ કહેવામાં આવતો અને તે ભગવાને આપેલો શ્રાપ કે પાપનું ફળ છે તેવું માનવામાં આવતું હતું.
- ભુતકાળમાં રોગની દવા શોધાઇ ન હતી છે.
- આધુનીક યુગમાં આ લેપ્રસી તરીકે ઓળખાય છે.
- હૈન્સન્સ નામના વૈજ્ઞાનીકે આ રોગ માટે જવાબદાર ઓરગેનીઝમ માઇક્રોબેકટેરીયમ લેપ્રીની શોધ કરી હતી.
- તેથી આને હેન્સન’સ ડીસીઝ તેરીકે પણ ઓળખવામાં આવે છે.
- ત્યારબાદ ધણા વર્ષો બાદ, 1943માં આ રોગની સારવાર માટે સલ્ફોન નામની દવા અમલમાં આવી.
- ત્યાયારબાદ 1980ના દાયકામાં આરોગની સારવા માટે લ્ફોન માટે ડેપ્સોન (ડીડીએસ/ડેપ્સોન) મોનોથેરાપીને બદલે મલ્ટીડ્રગ થેરાપી અમલમાં આવી.
- વર્તમાનમાં રકતપિતની અસરકારક દવા શોધઇ છે અને વિકૃતિ પામેલ અંગોની પ્લાસ્ટીક સર્જરી પણ સક્રીય છે.
- ગુજરાતમાં મોટા ભાગના જીલ્લાઓમાં રકતપિત નિર્મુલની અવ્વસ્થાએ પહોંચી ચુકયો છે.
- આ પબ્લીક હેલ્થ માટે મોટો પ્રોબલેમ્સ છે.
- અને વિશ્વના દરેક દેશોમાં જોવા મળે છે.
- વિશ્વમાંના કુલ લેપ્રસીના કેશો પૈકી 64% કેશો ભારતમાં જોવા મળે છે, જેમાંથી 2 થી 3 %કેશોમાં ડિફોરમીટી (ખોડ) જોવા મળે છે.
વ્યાખ્યા
- લેપ્રસી એ માઈક્રોબેકટેરીયમ લેપ્રી થી થતો એ ક્રોનક ઈન્ફેકેસીયસ રોગ છે. તે મુખ્યત્વે પેરીફરલ નર્વ ને અસર કરે છે. તે સ્કીન, આંખ, ટેસ્ટીસ અને ઈન્ટરનલ ઓરર્ગન્સ પર પણ અસર કરે છે.
કારણો
1) એજન્ટ
- માઈકોબેકટેરીયમ લેપ્રી નામના ઓરગેનીઝમ થી થાય છે. જે એસીડ ફાસ્ટ બેસીલસ છે.
2) ઉમર
- કોઈપણ ઉમરે થાય પરંતુ ચાઇલ્ડ ફૂડ(બાળપણ) દરમિયાન ચેપ લાગવાની સંભાવના વધુ હોય છે.10 થી 14 વર્ષએ 20 થી 40 વર્ષની વ્યહિતઓમાં વધુ જોવા મળે છે.
3) જાતિ
- સ્ત્રી કરતાં પુરૂષોમાં વધુ જોવા મળે છે.
4) ઇમ્યુનીટી
- રોગ પ્રતિકારક શકિત ઓછી હોય તેને ચેપ લાગવાની શક્યતા વધુ રહે છે.
5) વિસ્તાર
- શહેરી વિસ્તાર કરતાં ગ્રામ્ય વિસ્તારના લોકોમાં વધુ જોવા મળે છે.
6) વાતારણીય પરિબળ
- ભેજવાળા વાતાવરણમાં વધુ જોવા મળે છે. ભીની માટીમાં રૂમ ટેમ્પરેચરે આના જંતું 46 દિવસ જીવીત રહે છે.દરિય કાંઠાના વિસ્તારમાં વધુ જોવા મળે છે.
7) સામાજીક પરિબળ
- લેપ્રેસીને સોશ્યલ ડીસીઝ પણ કહે છે. ગીચ વસ્તી, ગરીબાઈ,અશિક્ષિતા,નબળું પર્સનલ હાયજીન,નબળા રહેઠાણો વગેરે પરિબળો અસર કરે છે.
ફેલાવાની રીતો
- સમાજ માં ઘણા છુપા કેસો છે જે ચેપ ધરાવે છે.
- બેકટેરીયાનો બહાર નીકળવાનો સૌથી મોટો રસ્તો માણસનું નાક છે. જયારે પોઝીટીવ કેશમાં માણસ છીંક કે ઉઘરસ ખાય ત્યારે કે નાક સાફ કરે ત્યારે બેકટેરીયા બહાર નીકળે છે.ચેપ ધરાવતી વ્યકિત જ આના ફેલાવા માટે જવાબદાર છે. સમાજ માં ઘણા છુપા કેસો છે જે ચેપ ધરાવે છે. આ ઉપરાંત પોઝીટીવ કેશના અલ્સર માંથી કે તુટેલી ચામડી માથી પણ બેસીલાઈ બહાર આવે છે.
- આ ખુબ જ ચેપી રોગ છે પરંતુ 10 દીવસ ની ટેબ. ડેપોઝ સારવાર થી વ્યકિત બીનચેપી થઈ શકે છે.રોગપ્રતિકારક શકિત ઓછી હોય તેવી વ્યકિતને લાગી શકે છે.
- લેપ્રસીને સોસીયલ ડીસીસ પણ કહેવાય છે. જયાં વસ્તીની ગીચતા, ગરીબાઈ,પર્સનલ હાઈજીન નો અભાવ,ભણતરનો અભાવ પુઅર હાઉસીંગ વગેરેને લીધે થાય છે. પેશન્ટના ડાયરેક કોન્ટેકટ થી. આડકતરા કોન્ટેકમાં દુષીત કપડા, વાસણ, તથા વાપરેલ અન્ય વસ્તુઓ થી થાય છે.
- આ ઉપરાંત રેર કેશમાં બ્રેસ્ટ ફીડીંગ મારફતે તથા છુંદણા છુદાવવા થી પણ થાય છે. ચામડી થી ચામડીના સીધા સંપર્કથી અને માતાના ધાવણથી બાળકમાં આરોગ ફેલાઇ છે.
ઈન્કયુબેશન પીરીયડ
- 1 થી 7 વર્ષ નો હોય છે. આ પીરીયડ ઘણો લાંબો હોય છે.
ડબલ્યુએચઓ પ્રમાણેનું લેપ્રસીનું વર્ગીકરણ
1) અલ્પ જંતુ જન્ય-પી.બી-પોસી બેસીલરી લેપ્રસી
2) બહુ જંતુ જન્ય- એમ.બી – મલ્ટી બેસીલરી લેપ્રસી
- આ વર્ગીકરણ સારવાર માટે અગત્યતા ધરાવતું સ્ટાન્ડર્ડ વર્ગીકરણ છે. જેમા પીબી મોટા ભાગે બીનચેપી અને એમ બી મોટા ભાગે ચેપી પ્રકારના રક્તપિત્ત છે.
1) અલ્પજંતુ જન્ય
- ચાઠાંની સંખ્યા 5 કે તેથી ઓછી હોય છે. એટલેકે, રેડલી જોપલીંગ વર્ગીકરણનું પહેલા બે પ્રકારની લેપ્રસી મોટે ભાગે પીબી પ્રકારની હોય છે.
- આ પ્રકારનું રક્તપિત્ત શુદ્ર ચેપ તંત્રનું રક્તપિત્ત છે જેમાં ચેતાને અસર થાય છે. પરંતુ જતુ પરિક્ષણ નેગેટીવ આવે છે.
- નવા નિદાન થયેલા પીબી કેસ કે જેણે રક્તપિત્તની કોઇ સારવાર લીધી ન હોય તે આ કેટેગરીમાં આવે છે.
4. ડેપ્સોનથી સારવાર લીધી હોય પણ ઉથલો માર્યો હોય અને બ્લડ ટેસ્ટ નેગેટીવ આવ્યો હોય.
2) બહજંતુ જન્ય
- ચાઠાંની સંખ્યા છ કે તેથી વધારે હોય.
- જંતુ પરીક્ષણ પોઝીટીવ હોય.
- સ્ટાન્ડર્ડ વર્ગીકરણના છેલ્લા બે પ્રકાર બોર્ડર લાઈન લેપ્રોમેટ્સ લેપ્રસી અને લેપ્રોમેટ્સ લેપ્રસી ( કે જેનું જંતુ પરીક્ષણ પોઝીટીવ કે નેગેટીવ હોય.)
- એકથી વધારે ચેતાને અસર થઇ હોય.
તફાવત આપો.: પીબી લેપ્રસી અને એમબી લેપ્રસી
ચિન્હો અને લક્ષણો
પ્રથમ સ્ટેજ
- 1) માથુ દુખવું અને ઠંડી લાગવી.
- ૨) ચામડી ઉપર નાના નાના ડાઘ દેખાય એની આસપાસ સર્વેદનાનો અભાવ જોવા મળે અને ઠંડી ગરમી સ્પર્શની અસર /દુખાવાનીઅસર ઓછી થતી જાય છે.કે નાશ પામે
- 3) એ ભાગમાં નવ છે જાડી થઈ જાય છે તેવો અનુભવ થાય છે.
બીજું સ્ટેજ
- 1) આખા શરીરમાં ની ચામડી સખત અને જાડી થઈ જાય છે. બરછટ/ચમકતી થઇ ગયેલી જોવા મળે છે.
- 3) આખા શરીર પર નાના મોટા સોજા આવી જાય છે.
- 2) શરૂઆતમાં માહાની ચામડી જાડી થઈ જાય છે અને પછી કાનની બુટ જાડી થઈ જાય છે.
- 4)ભ્રમરના વાળ બહારની બાજુએથી ખરી જાય છે.
- 5) નાક પર પણ આની અસર જોવા મળે છે.
- 6) આ સ્ટેજ ઘણુ જ ચેપી હોય છે. યુરીન અને સ્ટૂલમાં પણ બેકટેરીયા આવે છે.
ત્રીજુ સ્ટેજ
- આ છેલ્લુ સ્ટેજ છે
- જો પેશન્ટને સમયસર યોગ્ય સારવાર ન મળે તો વિકૃતિઓ જોવા મળે
- 1) જેમાં હાથપગ ની આંગળીના ટેરવા વાંકાં વળી જાય છે. ઘણી વખત ખરી પણ જાય છે.
- 2) પેશન્ટ અપંગ બની જાય છે.
- 3)ચહેરો સિંહ જેવો થઇ જાય
- 4) આંખોની પાંપણ બંધ થઈ શકતી નથી
- 5)નાક બેસી જાય
- 6) આ સ્ટેજ વધારે ખરાબ છે. માણસ બેડોળ બની જાય છે.
- 7)કાંડાના લકવો (રિસ્ટ ડ્રોપ)
- 8) જે નવ પર અસર થાય તે નર્વ ની સંવેદના રહેતી નથી.
- 9)પગના સાંધા સખત થવા
નિદાન
- સ્મીયર/ચામડીની બાયોપ્સી
- ચેતાની બાયોપ્સી
ખાસ સારવાર અને સંભાળ
- આ રોગ માટે ખાસ દવાઓ માં આજદીન સુધી ડેપ્સોન નો જ ઉપયોગ કરવામાં આવતો હતો. પરંતુ એકલી ડેપ્સોન નામની દવાનો રજીસ્ટન્સ પાવર આવી ગયો હોવાથી મલ્ટી ડ્રગ્ગ થેરાપી(એમઆઈટી) આપવામાં આવે છે.1982 મા મલ્ટી ડ્રગ્ગ થેરાપી(બહુ ઔષધીય સારવાર )-એમબી/પીબી સારવાર નક્કી કરવામાં આવી.
- કેપ. રીફામ્પીસીન 1500mg સિંગલ ડોઝ & 600mg ફોર 3 ડેઝ ડેઇલી
- ટેબ. ડેપ્સોન (ડી.ડી.એસ-ડી અમીનો ડી ફિનાઈલ સલ્ફોન) 1-2 mg/kg બોડી વેઇટ ડેઇલી ફોર 90 ડેઝ
- ટેબ.ક્લોફાઝિનેમાઈન
- ટેબ. ઈથીઓનેમાઈડ & પ્રોટીઓનેમાઇડ
ડબલ્યુ.એચ.ઓ.એ ભલામણ કરેલી કેમોથેરાપી અથવા સારવાર
- મલ્ટીબેસીલરી લેપ્રસી:- એક વર્ષ સુધી
- પ્રથમ ડોજ-રૂબરૂ ગળાવવા મા આવે છે.
- રીફામ્પીસીન 600 મીગ્રામ એક વખત એક માસમાં અન્ડર ઓબર્જવેશન ડેપ્સોન 100 મીગ્રામ દરરોજ પેશન્ટ એ જાતે લેવી.90 દીવસ સુધી
- કલોફાઝીનામાઈન 300 મીગ્રામ મહીના માં એક વખત
- જયારે પેશન્ટ કલોફાઝીનામાઈન ન લઈ શકે તેમ હોય તો ઈથીયોનેમાઈડ અથવા પ્રોશનેમાઈડ ૨૫૦ મીગ્રામ આપવી આ દવાઓ એક વર્ષ સુધી અથવા સ્મીયર નેગેટીવ ન આવે ત્યાં સુધી ચાલુ રાખવી.
- પોસીબેસીલરી લેપ્રસી:-6 માસ સુધી
- રીકામ્પીસીન 600 મીગ્રામ એક વખત 6 માસ સુધી
- ડેપ્સોન 100 મીગ્રામ દરોજ 6 માસ સુધી
- આ ઉપરાંત લક્ષણો મુજબની સારવાર કરવી.
અટકાવ અને અંકુશ માટે ના પગલાઓ
1) મેડીકલ પગલાઓ
- રોગના પેશન્ટ ઓ ને શોધી ને તેની તાત્કાલીક સારવાર કરવી જોઈએ.
૨) પ્રોબલેમ્સની આકારણી કરવી
- જેમાં રેન્ડમ સેમ્પલ સર્વે, કોન્ટેકટ સર્વે, માસ સર્વે વગેરે દ્વારા, આ રોગની સ્ત્રી-પુરૂષોમાં વહેચણી અને સ્કુલ એઇઝ બાળકોમાં રોગની હાજરી જાણવામાં આવે છે. સમાજમાં આવા પેશન્ટ કેટલા છે તે નું સર્વે કરવું તથા આંકડા ભેગા કરવા અને રેન્ડમ સેમ્પલ લેવા જોઈએ.
3)કેશ ડીટેકશન(કેશને શોધવા)
- ઈ.પી.ટી.(અર્લીડીટેકશન પ્રોમ્યફીટમેંટ) આનો હેતુ બધાજ લંપ્રસીના કેશોને ઓળખવા અને તેની નોંધ કરવી.શકય તેટલું વહેલું નીદાન કરવું અને શરૂઆતના સ્ટેજમાં સારવાર કરવી. શરૂઆત ના સ્ટેજમાં લક્ષણો જણાતા નથી. તેથી તેનેલેપ્રસી છે તેવી લોકો ને જાણ થતી નથી. અને સમાજમાં ખબર પડતી નથી ઘણી વખત સમાજ ની બીકના લીધે સારવાર લેતા પણ ડરે છે.
4) સર્વે કરવો
- જેમાં ગૃપ સર્વે, માસ સર્વે, તથા કોન્ટેક સર્વે કરવો જોઈએ. કલીનીકલ અને બેકટેરીયોલોજીકલ સર્વે કરવો અને સારવાર આપવી.સારવાર પૂર્ણ થયેલ કેશનો પણ સર્વે કરવો.અનેદવાઓની સફળતા તથાવિષે જાણવું તથા કેશોનો સંપર્ક જાળવી રાખવો.
5) મલ્ટી ડ્રગ્સ થેરાથી (એમ.ડી.ટી.)
- ડબલ્યુ.એચ.ઓ.ની ભલામણ મુજબ આ દવાઓ આપવી.શોધાયેલ કેસોને એમ.ડી.ટી. આપ્વી.
6) સર્વેલન્સ
- પોસીબેસીલરીના કેશોની સારવાર પૂરી થયા બાદ દર વર્ષે.ટ વર્ષ સુધી ફરી રોગોના લક્ષણો બાબતે તપાસ કરવી મલ્ટીબેસીલરીના કેશોની સારવારપૂરી થયા બાદ દર વર્ષે 5 વર્ષ સુધી ફરી રોગોના લક્ષણો બાબતે તપાસ કરવી.
7) રસીકરણ
- બી.સી.જી.વેક્સીનથી આ રોગ સામે થોડું રક્ષણ મળે છે.
8) ડિફોરમીટીનો અટકાવ અને સારવાર
- એક ગણત્રી મુજબ લેપ્રેસીના આશરે 25% કેશોમાં ખોડ જોવા મળે છે.
- હથેળી અને પગના તળીયાની ચામડીની સંભાળ લેવી.
- જો વુન્ડ હોય તો સંભાળ લેવી.
- ચામડીના ચીરા પડેલ હોય તો તેની કાળજી લેવી.
- યોગ્ય રક્ષણાત્મક મોજા અને બુટ-ચંપ્પલનો ઉપયોગ કરી હાથ કે પગમાં થતી ઇજાઓ અટકાવવી.
- જોઈન્ટમાં થતી સ્ટીફનેશ અટકાવવી.
- આંખોનું રક્ષણ કરવું.
- સમયાતરે નવમાં ડેમેજ અને કાર્ય માટે ચકાસવું.
- સ્પ્લીટ, સર્જરી, પ્રોસ્થેસીસ,ઓર્થોપેડીક ડીવાઈસ… વગેરે વડે ખોડમાં સુધારો લાવવો
9) રીહેબીલીટેશન: પુન:વર્સન
- વહેલું નિદાન અને સંપૂર્ણ સારવાર એ સસ્તું અને સાચું રીહેબીલીટેશન છે.
- સારી સારવાર વડે શારીરીક ખોડ તેમજ સામાજીક અને ધંધાકીય વિક્ષેપ અટકાવવો.
- પેશન્ટને કાઉન્સીલીંગ તેમજ આરોગ્ય શિક્ષણ અને તાલીમ તેમજ ફરી તાલીમ આપવી.
- આરોગ્ય વિભાગ પેશન્ટની વિકૃતિ ઓપરેશન દ્વારા દુર કરવી સમાજ કલ્યાણ તેમજ સ્વૈચ્છિક સંસ્થાઓ દ્વારા સાયકલ/આટ્રીફીશ્યલ પગ/ વ્યવસાય માટેની સાધનો જેવો કે રેકડી સિલાઇ મશીન આપવા સંકલનથી કામ કરી પેશન્ટના રીહેબીલીટેશન માટે યોગ્ય રીતે કાર્ય કરવું.
10) આરોગ્ય શિક્ષણ
- રોગ વિષેની માહિતી
- લોક જાગૃતિની જરૂરિયાત
- દવાઓ વિષેની સાચી સમજણ
- અંધશ્રધ્ધાને દૂર કરવાની જરૂરિયાત
- નીયમીત અને પૂરી સારવારનું મહત્વ/ખોડ અટકાવવા વહેલી અને પૂરી સારવારનું મહત્વ
- બાળકોની કાળજી
- લેપ્રેસીના કેશ પ્રત્યે સહાનુભૂતિપૂર્વક વર્તાવનું મહત્વ
- લેપ્રસીના પેશન્ટને સામાજીક ટેકાની જરૂરિયાત
- લેપ્રસી સાથે સંકળાયેલ તમામ જૂની માન્યતાઓને તિલાંજલી
- પેશન્ટને સમયસર કલીનીક સુધી લાવવાની જરૂરિયાત
- સમાજ માટે ખુલ્લો કેશની જોખમકારકતા
- સ્લમ એરીયાને સુધારણાની અગત્યતા
- લેપ્રસી કંટ્રોલ પ્રોગ્રામમાં લોકભાગીદારીની અગત્યતા
- ખોડ અટકાવવા અને પુરી સારવારનું મહત્વ.
રસીકરણ
- બી.સી.જી.ની રસી રકતપિત સામે પણ 30 થી 50% રક્ષણ આપે છે. માટે દરેક બાળકને બી.સી.જી.ની રસી અવશ્ય અપાઇ તેની કાળજી રાખવી.

FOR UNLOCK 🔓 FULL COURSE NOW. MORE DETAILS CALL US OR WATSAPP ON- 84859 76407.
સંપૂર્ણ કોર્ષને અનલોક 🔓 કરવા માટે અથવા વધુ માહિતી માટે નીચે મુજબના નંબર પર સંપર્ક કરો અથવા whatsapp કરો.-
84859 76407