11/10/2023-ANM-PRIMARY HEALTH CARE-FY-પેપર સોલ્યુશન નંબર – 08
પેપર સોલ્યુશન નંબર – 08 (11/10/2023)


11/10/2023
પ્રશ્ન-૧ નીચેના પ્રશ્નોના જવાબ લખો.
(૧) પ્રાથમિક સારવાર એટલે શું? 03
કોઇ પણ જાતના અકસ્માત કે ઓચિંતી બિમારી વખતે તબીબી અને હોસ્પિટલ સારવાર મેળવતા પહેલા વ્યકતિ અથવા દર્દીની જિંદગીને બચાવવા, સાજા થવામાં મદદ રૂપ થવા કે ઇજા કે માંદગીને વધુ ખરાબ થતી અટકાવવા જે સારવાર આપવામાં આવે છે તેને ફર્સ્ટ એઈડ(પ્રાથમિક સારવાર) કહે છે.
અથવા
કોઇ પણ બીમાર કે વાગેલ કે જખ્મી થયેલ વ્યક્તિને કોઈ પણ સ્કીલ પામેલ અથવા ફર્સ્ટએડની તાલીમ પામેલ વ્યક્તિ દ્વારા હોસ્પિટલ લઇ જતા પહેલા એની પીડાને ઓછી કરવા માટે તથા તેના જીવ જોખમમાં ના મુક્ય જાય તે પહેલા આપવામાં આવતી સારવારને ફર્સ્ટ એઇડ કહે છે.
(૨) પંકચર વુન્ડની પ્રાથમિક સારવાર જણાવો.04
પંકચર વુંડ (Puncture Wound) ની પ્રાથમિક સારવાર:
પંકચર વુંડ એ તે છે જ્યારે કોઈ ધારદાર પદાર્થ, જેમ કે સોય, નખ, કાચ, અથવા ધાતુના ટુકડા, ત્વચા પર છિદ્ર કરીને અંદર ઘૂસી જાય છે. આ પ્રકારની ઇજાઓમાં સંક્રમણ અને તબીબી ગંભીરતાની સંભાવનાઓ વધારે હોય છે, તેથી યોગ્ય પ્રાથમિક સારવાર મહત્વપૂર્ણ છે.
પંકચર વુંડની પ્રાથમિક સારવાર માટેના પગલાં:
હાથની સ્વચ્છતા જાળવો:
- પ્રાથમિક સારવાર શરૂ કરતા પહેલા હાથોને સારી રીતે સાફ કરો, અથવા જો ઉપલબ્ધ હોય તો દસ્તાના ઉપયોગ કરો, જેથી ઇન્જરીમાં ચેપ થવાના જોખમને ઘટાડવો.
રક્તસ્ત્રાવ થતો અટકાવો:
- જો રક્તસ્ત્રાવ વધારે હોય તો સાફ કપડું અથવા ગોઝ પેડ લઈને નુકશાનગ્રસ્ત વિસ્તારમાં નમ્રતાથી દબાણ કરો.
- રક્તસ્ત્રાવ અટકતા તેને સરળતાથી બાંધો.
ઘા સાફ કરો:
- પંકચર વુંડના વિસ્તારને સાફ કરવા માટે ઠંડા અને સાફ પાણી અથવા માઈલ્ડ સાબુનો ઉપયોગ કરો. આસપાસના પદાર્થો કે ગંદકી દૂર કરો.
- વધુ ઊંડા પંકચર wound માં તાત્કાલિક ડોક્ટર દ્વારા સારવાર જરૂરી છે, જેથી અંદર રહેલા પદાર્થો કાઢી શકાય.
ઘાને જંતુનાશક કરો:
- ઘા સંપૂર્ણપણે સાફ કર્યા પછી, ઘા પર એન્ટિસેપ્ટિક દવા (જેમ કે બેટાડીન અથવા જંતુનાશક ક્રીમ) લગાવો, જેથી ચેપ ન ફેલાય.
ડ્રેસિંગ અથવા બાંધકામ:
- પંકચર wound ને સ્ટરાઇલ ગોઝ પેડ અથવા ક્લિન બાંધકામ સામગ્રી થી ઢાંકી નાખો.
- બાંધકામ ન હળવું રાખો કે જેથી બ્લડ સર્ક્યુલેશનમાં અવરોધ ન થાય.
વૈજ્ઞાનિક સારવાર માટે સંપર્ક:
- જો પંકચર wound ખૂબ ઊંડું હોય, સંક્રમણનું જોખમ હોય, કે ચેપી પદાર્થો (જેમ કે કચરો, લોખંડ) સાથે સંપર્કમાં આવેલું હોય, તો તરત ડોક્ટર પાસે જવું જોઈએ.
- ટેટનસ ઇમ્યુનાઈઝેશનની સ્થિતિ ચકાસવી જરૂરી છે. જો 5 વર્ષથી વધુ સમય થઈ ગયો હોય, તો ટેટનસ ટોક્સોઇડ ઇન્જેકશન લેવું.
સંક્રમણના લક્ષણો જોવા:
- લાલાશ, ગંદું પ્રવાહી, વધતો દુખાવો, તાવ અથવા સૂજન જોવા મળે તો તરત ડોક્ટરનો સંપર્ક કરવો.
(૩) ગામમાં મેલેરિયાનો રોગ ચાળો ફાટી નીકળ્યો છે તો એ.એન.એમ તરીકેની તમે શું ભૂમિકા ભજવશો? 05
1. રોગની વહેલી શોધ અને રિપોર્ટિંગ
- તમામ તાવ ધરાવતા દર્દીઓની ઓળખ કરી તેમના લોહીના સેમ્પલ લેવી.
- મલેરિયાની તટસ્થ તપાસ માટે RDT (Rapid Diagnostic Test) અથવા લેબોરેટરીમાં બ્લડ સ્લાઇડ મોકલવી.
- પોઝિટિવ કેસની માહિતી PHC/CHC/હેલ્થ ઓફિસર ને સમયસર આપવી.
2. સારવાર અને રેફરલ
- પોઝિટિવ કેસો માટે તાત્કાલિક Govt. malaria protocol મુજબ દવા આપવી (જેમ કે: Chloroquine, ACT, Primaquine).
- ગંભીર દર્દીઓને ઝડપી સારવાર માટે PHC/CHC કે જિલ્લા હોસ્પિટલમાં રેફર કરવું.
3. જીવાત નિયંત્રણ અને સફાઈ અભિયાન
- ઘરગથ્થું પાણીનાં સાધનો (ડ્રમ, ટાંકી, ડિશ)માં Temefos/Abate જેવી લાર્વીસાઇડ દવા નાખવી.
- દર્દીઓના ઘરના આસપાસ દિવા dusk/dawn spraying દ્વારા ઝાડીઓમાં દવાના છંટકાવ કરાવવો.
- ગામ લોકોમાં પાણી સંગ્રહની યોગ્ય રીતો માટે જાગૃતિ લાવવી (ઠાકણવાળી ટાંકી, નિયમિત સફાઈ).
4. આરોગ્ય શિક્ષણ અને જાગૃતિ
- મેલેરિયા ફેલાવવાની રીત (મચ્છર મારફતે), તેના લક્ષણો (તાવ, કંપકપી) વિશે સમજાવવું.
- મચ્છરદાની, ફ્લાઈટપ્રૂફ દરવાજાના ઉપયોગ માટે પ્રોત્સાહન આપવું.
- ગામમાં ઘરોમાં સોપાન-સોપાન જઈ બૂથ મિટિંગ્સ, ફોકસ ગ્રુપ ચર્ચાઓનું આયોજન કરવું.
5. સર્વે, રેકોર્ડ અને રિપોર્ટિંગ
- દરરોજ તાવના કેસોનું રેકોર્ડ રાખવો.
- મેલેરિયા Monthly Surveillance Report તૈયાર કરીને HE / MO ને મોકલવી.
- વિસ્તારોનું પ્રભાવિત નકશો (Hotspot) બનાવવો.
6. સહકાર અને સંકલન
- MPHW, ASHA, ગ્રામપંચાયત, સ્કૂલ શિક્ષકો અને સ્થળીય NGO સાથે સંકલન કરી ઝુંબેશ ચલાવવી.
- DDCU (District Disease Control Unit) સાથે સંપર્કમાં રહેવું.
અથવા
(1) ઈન્ફેક્શન એટલે શું?03
Definition : સુક્ષ્મજીવાણુઓ શરીરમાં પ્રવેશ થયા બાદ તેમની વૃધ્ધિ અને વિકાસ થાય અને ઝેર પેદા કરે તેના લીધે વ્યક્તિના શરીરમાં અમુક ચોકસ પ્રકારના ચિન્હો અને લક્ષણો જોવા મળે કે રોગ ઉત્પન્ન થાય તેને ઈન્ફેકશન કે ચેપ કહેવાય છે.
ઇન્ફેક્શનના મુખ્ય લક્ષણો (Common Symptoms of Infection)
- તાવ (Fever)
- દુખાવા (Pain)
- લાલાશ/સોજો (Redness/Swelling)
- પસીનો/થાક (Fatigue)
- pus/Discharge (છાલા કે પસ ભરેલું પ્રવાહી)
ઇન્ફેક્શનના સ્ત્રોત (Sources of Infection)
- દૂષિત પાણી અને ખોરાક
- વાયુ દ્વારા
- શરીરનો સંપર્ક (ચેપગ્રસ્ત વ્યક્તિનો)
- ચોખ્ખા ન થયેલા સાધનો (Non-sterile Instruments)
(૨) ઈન્ફેકશનના પ્રકારો જણાવો. 04
ઈન્ફેકશનના નીચે મુજબ પ્રકાર પાડવામાં આવેલ છે.
1) Endogenous Infection (એન્ડોજીનીયસ ઈન્ફેક્શન)
- જયારે વ્યક્તિના શરીરના કોઈપણ ભાગમાં લાગેલા ઈન્ફેક્શનથી જયારે તે જ વ્યકિતને બીજા ભાગમાં ચેપ લાગે તેને એન્ડોજીનીયસ ઈન્ફેકશન કહેવાય છે.
2) Exogenous Infection (એકસોજીનીયસ ઈન્ફેકશન)
- આ એવો ચેપ છે કે જે વ્યકિતને બહારથી લાગે છે. (તેના શરીરમાં હોતુ નથી) તે બીજી વસ્તુ કે બીજી વ્યક્તિમાંથી મેળવાય છે.
3) Primary Infection (પ્રાઈમરી ઈન્ફેક્શન)
- વ્યક્તિ(યજમાન)ના શરીરમાં શરૂઆતનો પ્રથમ ચેપ લાગે તેને પ્રાઈમરી ઈન્ફેકશન કહે છે.
4) Secondary Infection (સેકન્ડરી ઈન્ફેકશન)
- યજમાન(હોસ્ટ) ની રોગપ્રતિકારક શકિત જીવાણુઓ દ્રારા ઓછી થઈ ગઈ હોય તેમજ પ્રથમ જીવાણુ દ્વારા લાગેલા ચેપ ઉપર બીજા જીવાણુઓનો ચેપ લાગે છે તેને સેકન્ડરી ઈન્ફેકશન કહેવામાં આવે છે.
5) Focal Infection (ફોકલ ઈન્ફેક્શન)
- ચોકકસ જગ્યા પર લાગેલા ચેપને કારણે જયારે આખા શરીરમાં અસર જોવા મળે તેને ફોકલ ઈન્ફેક્શન કહેવામાં આવે છે.
6) Cross Infection (ક્રોસ ઈન્ફેશન)
- એક ચેપી વ્યક્તિનો ચેપ બીજી વ્યક્તિને લાગે તેને ક્રોસ ઈન્ફેશન કહેવામાં આવે છે. દાત.ચેપી દર્દીએ ઉપયોગમાં લીધેલ લીનન અન્ય વ્યકિત વાપરે તો તેને પણ રોગ થાય છે. અથવા
- ચેપી વ્યક્તિને ઈન્જેકશન આપ્યા બાદ એ જ સોય સીરીજ વડે અન્ય વ્યકિતને ઈન્જેકશન આપવાથી જે ચેપ લાગે તેને ક્રોસ ઈન્ફેક્શન કહે છે.
7) Isogonics Infection (આઈસોજનીક ઈન્ફેક્શન)
- દર્દી માટે કોઈપણ પ્રોસીઝર કરતી વખતે અથવા પ્રક્રિયા દરમિયાન પ્રક્રિયા કે પ્રોસીઝર કરનાર આરોગ્ય કાર્યકર કે ડોકટર દ્વારા યજમાન(દદર્દી) ના શરીરમાં ચેપ દાખલ થાય તેને આઈસોજનીક ચેપ કહેવામાં આવે છે.
(૩) સુક્ષ્મજીવાણુઓની વૃધ્ધિ અને વિકાસ માટેના પરિબળો લખો. 05
સૂક્ષ્મજીવાણુઓની વૃદ્ધિ અને વિકાસ માટેના જરૂરી પરિબળો (Factors affecting growth and development of microorganisms) નીચે પ્રમાણે છે:
1. તાપમાન (Temperature)
- દરેક સૂક્ષ્મજીવો માટે વિશિષ્ટ તાપમાન શ્રેણી હોય છે.
- ઊંચું કે ઓછું તાપમાન વૃદ્ધિ રોકી શકે છે.
- તાપમાનના આધારે સૂક્ષ્મજીવો ત્રણ મુખ્ય પ્રકારના હોય છે:
- સાયક્રોફિલિક (Psychrophilic): 0°C – 20°C
- મેસોફિલિક (Mesophilic): 20°C – 45°C (આમ માનવીના શરીરમાં વળગી રહે છે)
- થર્મોફિલિક (Thermophilic): >45°C
2. pH સ્તર (pH Level)
- pH સૂક્ષ્મજીવોના જીવન માટે મહત્વપૂર્ણ છે.
- મોટાભાગના બેક્ટેરિયા માટે pH 6.5 – 7.5 શ્રેષ્ઠ છે.
- ફંગસ (Fungi) પરિબળ છે, તેઓ ઊંચા એસિડિક pH પર પણ જીવી શકે છે.
3. પાણી અને ભેજ (Water and Moisture)
- પાણી છે તો જીવન છે – સૂક્ષ્મજીવોની વૃદ્ધિ માટે ભેજ જરૂરી છે.
- વધારે ભેજની હાજરીમાં માઈક્રોબ્સ ઝડપી વધે છે.
- શુષ્ક વાતાવરણમાં સૂક્ષ્મજીવો નિષ્ક્રિય થઈ જાય છે.
4. પોષક તત્વો (Nutrients)
- કાર્બન, નાઈટ્રોજન, મિનરલ્સ, વિટામિન્સ વગેરેનાં સ્ત્રોત જરૂરી છે.
- પોષક તત્વોની ઉપલબ્ધિ વધુ હોય તો વૃદ્ધિ વધુ થાય છે.
5. ઑક્સિજન (Oxygen)
- સૂક્ષ્મજીવોના પ્રકાર મુજબ ઓક્સિજનની જરૂરિયાત બદલાય છે:
- એરોબિક (Aerobic): ઓક્સિજન જરૂરી
- એનએરોબિક (Anaerobic): ઓક્સિજન વગર જીવે
- ફેકલ્ટેટિવ એનાઓરોબ (Facultative anaerobe): બંને પરિસ્થિતિમાં જીવે
6. પ્રકાશ (Light)
- અમુક સૂક્ષ્મજીવો પ્રકાશ સંવેદનશીલ હોય છે.
- UV રે અને સૂર્યપ્રકાશ અનેક વખત સેલ ડેમેજ પેદા કરી વૃદ્ધિ અટકાવે છે.
પ્રશ્ન-ર નીચેના પ્રશ્નોના જવાબ લખો.
(૧) શરીરમાં દવાઓ કર્યા કર્યા રૂટ દ્વારા દાખલ કરી શકાય તે જણાવો.08
શરીરમાં દવાઓ નીચે મુજબ રૂટ દ્વારા દાખલ કરી શકાય
1.બાઈ માઉથ
- મોં ઘરા દવાઓ ગળાવવામાં આવે છે. ઘણી વખત દવાઓને જીભની નીચે પણ મૂકવામાં આવે છે, જેને સબ લીંગ્યુઅલ કહેવાય છે.
2. બાય રેકટમ
- રીટેઇન્ડ પ્રકારની એનેમા વડે રેક્ટમ દ્વારા શરીરમાં દવા દાખલ કરવામાં આવે છે.
3. બાઈ સ્કીન
- આમા દવાઓ મસાજ દ્વારા શરીરમાં દાખલ કરવામાં આવે છે. જેમાં ઓઇન્ટમેન્ટ અને એનાલ્જેસીક ટ્યુબનો સમાવેસ થાય છે.
4. બાઈ ઇનહાલેશન
- આમા હવા દ્વારા કે વરાળ દ્વારા દવાઓને મોં થી કે નાકથી શરીરમાં કરવામાં આવે છે. દા.ત. પિંક્ચર બેન બેન્ઝોઈન ઈનહાલેસન, વિક્સ ઇનહાઇલેશન
5. બાય ઇન્સ્ટીલેશન
- આમાં આંખ, કે કાન કે ટીપા દવાઓ શરીરમાં દાખલ કરવામાં આવે છે.
6. બાય વજાઈના
- આમાં દવાઓ વજાઈનલ કેવીટીમાં મૂકી શરીરમાં દાખાલ કરવામાં આવે છે.દા.ત. સર્વોપ્રાઇન જેલી.
7. બાય ઇન્જેક્શન
- આમાં દવાઓ શરીરમાં ઇન્જેક્શન દ્વારા દાખલ કરવામાં આવે છે. અને ઇન્જેક્શનની સાઇટ મુજબ તેના નીચે પ્રમાણે પ્રકારો હોય છે.
(a) આઈ/એમ
- ઇન્ટ્રા મસ્ક્યુલર
- (મસલ્સમાં અપાય)
(b) આઈ/વી
- ઇન્ટ્રા વેનસ
- (રક્ત વાહિનીમાં અપાય)
(c) એસ.સી.
- સબ ક્યુટેનિયસ
- (ચામડીના નીચેના પડમાં અપાય)
(d) આઈ/ડી
- ઇન્ટર ડર્મલ
- (ઇનટુ ડરમીસ લેયર)
(e) આઈ/સી
- ઇન્ટર કારડિઓ
- (એડ્રીનાલીન)
- (કાર્ડીયાક મસલ્સમાં અપાય)
(f) આઇ/ટી
- ઇન્ટર થીકલ
- (સ્પાઇનલ કોર્ડમાં એનેસ્થેસિયા આપવા માટે)
(g) આઈ/પી
- ઇન્ટર પેરિટોનિયલ
- (પેરિટોનિયલ કેવીટીમાં અપાય)
(૨) દવાઓની જાળવણી કેવી રીતે કરી શકાય તે જણાવો.04
દવાઓની જાળવણી ખૂબ જ મહત્વપૂર્ણ છે, કેમ કે તેનાથી દવાઓની ગુણવત્તા, અસરકારકતા, અને સુરક્ષિતતા જળવાઈ રહે છે. ખોટી રીતે જાળવેલી દવાઓ બગડી શકે છે અને તાત્કાલિક અથવા લાંબા ગાળાના દુષ્પ્રભાવો પણ પેદા કરી શકે છે.
દવાઓની જાળવણી માટેના મુખ્ય નિયમો:
સૂકા અને ઠંડા સ્થાન પર જાળવો:
- દવાઓને હંમેશા સૂકા અને ઠંડા સ્થળે રાખવી જોઈએ.
- હવામાં ભેજ અને ઉંચા તાપમાનના સંપર્કમાં દવાઓની ગુણવત્તા પર અસર થઈ શકે છે.
પ્રતિબંધિત તાપમાન:
- દવાઓને ઉત્પાદનક કંપની દ્વારા સુચિત તાપમાનમાં જ રાખવી જોઈએ. સામાન્ય રીતે દવાઓ 25°C કરતા ઓછા તાપમાન પર જાળવવામાં આવવી જોઈએ.
- કેટલાક દવાઓ ખાસ ઠંડકમાં (Fridge) રાખવા માટે સૂચિત હોય છે (2°C – 8°C).
પ્રકાશથી સુરક્ષા:
- ઘણી દવાઓને સૂર્યપ્રકાશ અને વધેલા પ્રકાશના સંપર્કથી દૂર રાખવું જોઈએ, કેમ કે પ્રકાશ દવાઓની અસરકારકતાને અસર કરી શકે છે.
- ગોળીઓ, કૅપ્સ્યુલ અને અન્ય દવાઓ કાચની અસ્પષ્ટ બોટલોમાં જાળવવી જોઈએ.
બાળકોની પહોંચ બહાર રાખો:
- દવાઓ હંમેશા બાળકોની પહોંચથી દૂર સુરક્ષિત જગ્યાએ રાખવી જોઈએ, જેનાથી ખોટી રીતે ઉપયોગ થવાની સંભાવના ઘટે.
વૈધ આઈ.ડી. લેબલ:
- દરેક દવા પર તેનું સાચું લેબલ હોવું જોઈએ, જેમાં દવાની નામ, માત્રા, સમાપ્તિ તારીખ, અને સ્ટોરેજ સૂચનાઓ હોવી આવશ્યક છે.
સમાપ્તિ તારીખ (Expiry Date):
- હંમેશા દવાઓની સમાપ્તિ તારીખ તપાસવી અને સમયસર સમાપ્ત થયેલી દવાઓ નાશ કરવાની જરૂર છે.
- સમાપ્ત થયેલી દવાઓનો ઉપયોગ હાનિકારક હોઈ શકે છે.
દવાઓને ફેરફાર ન કરવો:
- દવાઓને તેમની મૂળ બોટલમાંથી કાઢીને બીજી બોટલમાં ન રાખવી. દવા પેકેજિંગમાં રહેલી સૂચનાઓ અને કાળજી જાળવી રાખવી જરૂરી છે.
પ્રકારના આધારે જાળવણી:
- ઇન્જેકટેબલ : ઠંડા તાપમાને રાખવા જરૂરી હોઈ શકે છે.
- ગોળીઓ અને કૅપ્સ્યુલ્સ: ભેજમુક્ત સ્થાન પર રાખવી.
- તેલ અથવા ક્રીમ: ઠંડા અને સૂકા સ્થાન પર રાખવું.
અથવા
(૧) ક્ષયના દર્દીના ચિન્હો અને લક્ષણો લખો અને DOTS માટે એ.એન.એમ નો રોલ લખો.08
🔸ક્ષય (Tuberculosis – TB)ના ચિન્હો અને લક્ષણો:
ક્ષય એ Mycobacterium tuberculosis નામના બેક્ટેરિયા દ્વારા થતો ચેપજન્ય રોગ છે, જે મુખ્યત્વે ફેફસાંને અસર કરે છે, પરંતુ શરીરના અન્ય અંગોને પણ અસર કરી શકે છે.
તેના મુખ્ય ચિન્હો અને લક્ષણો નીચે મુજબ છે:
🔸ક્ષયના ચિન્હો અને લક્ષણો:
1) ખાંસી (Cough):
- 2 થી વધુ સપ્તાહ સુધી ખાંસી રહેવી.
- ક્યારેક ખાંસીમાં લોહી આવવું.
2) ભૂખમાં ઘટાડો (Loss of Appetite):
- દર્દીને સામાન્ય રીતે ભૂખમાં ઘટાડો થાય છે, જેના કારણે વજનમાં ઘટાડો થાય છે.
3) અસાધારણ તાવ (Fever):
- ખાસ કરીને સાંજે ઓછા તાપમાન સાથે તાવ રહેવો .
- રાત્રે તાવ સાથે આંસુ નીકળવા (Night Sweats).
4) થકાવટ (Fatigue):
- શ્રમ વિના અથવા સામાન્ય પ્રવૃત્તિઓ કર્યા પછી વધુ થાક અનુભવવો.
5) વજન ઘટવું (Weight Loss):
- છાતીમાં સતત દુખાવો કે શ્વાસ લેતી વખતે તીવ્ર પીડા અનુભવવી.
6) શ્વાસમાં તકલીફ (Breathlessness):
- ઘણા સમયમાં શ્વાસ લેવામાં તકલીફ, ખાસ કરીને જ્યારે ક્ષય ફેફસાંને અસર કરે છે.
🔸ANM માટે DOTS (Directly Observed Treatment, Short-course) માટેની ભૂમિકા:
DOTS એ TBની સારવાર માટે વિશ્વ આરોગ્ય સંગઠન (WHO) દ્વારા ભલામણ કરાયેલ અભિગમ છે, જેમાં દર્દીને રોગની લંબિત સારવાર કરવાનું સુનિશ્ચિત કરવામાં આવે છે. ANMની ભૂમિકા DOTS કાર્યક્રમના અમલીકરણમાં અત્યંત મહત્વપૂર્ણ છે.
🔸ANMની ભૂમિકા DOTS માટે:
1) દર્દીની ઓળખ (Identification of Patients):
- ANM તરીકે, તમે તમારી આસપાસ TBના સંભવિત દર્દીઓને ઓળખીને તેમના લક્ષણોનું મૂલ્યાંકન કરી શકો છો.
- TBના લક્ષણો ધરાવતા લોકોની ખંખેરાની તપાસ અને એક્સ-રે દ્વારા TBની પૃષ્ઠભૂમિ ચકાસવા માટે ડોક્ટર પાસે રિફર કરી શકો છો.
2) તબીબી માર્ગદર્શન અને સારવાર (Treatment Guidance):
- TBના પોઝિટિવ દર્દીઓની DOTS હેઠળ દવા લેવામાં મદદ કરો અને નિયમિત સમયમર્યાદા સુધી દવા લેવા સુનિશ્ચિત કરો.
- દરરોજ દર્દીઓને TBની દવાઓ આપવાની દેખરેખ કરવી, જેથી તેઓ નિયમિત રીતે દવા લેતા રહે.
3) જાગૃતિ અને શિક્ષણ (Awareness and Education):
- TBના ચિન્હો અને લક્ષણો વિશે લોકોને જાગૃત કરો અને આ રોગના ફેલાવા વિશે સમજાવવું.
- દર્દીઓ અને તેમના પરિવારને TBના ચેપથી બચવા માટેની કાળજી લેવી, જેવી કે ખાંસી કરતાં વખતે મોઢું ઢાંકવું, દવામાં વિલંબ ન કરવો અને આરોગ્ય જાળવી રાખવું.
4) નિરીક્ષણ અને ફોલો-અપ (Monitoring and Follow-up):
- દવા ચાલી રહી છે તેની દરરોજ નજર રાખવી અને ખાતરી કરવી કે દર્દી સમયસર પોતાની દવા લે છે.
- TB સારવાર દરમ્યાન ફોલો-અપ અને રોગની પ્રગતિને સતત નિરીક્ષણમાં રાખવું.
5) ફેલાવા રોકવા માટે કાળજી (Infection Control):
- TBના સંક્રમણને રોકવા માટે બાળકો, વૃદ્ધો અને નબળા વ્યક્તિઓને TBના ચેપથી દૂર રાખવા માટે માર્ગદર્શન આપવું.
- TBના દર્દીઓને ઘરના અન્ય સભ્યો સાથે ખાવા પીવા, સૂવાની જગ્યા, વગેરે ન વહેંચવા જણાવવું.
6) સામાજિક અને માનસિક સહાયતા (Social and Emotional Support):
- TB દર્દીઓને માનસિક પ્રોત્સાહન આપવું અને તેમને TBની સંપૂર્ણ સારવાર કરવાનું મહત્વ સમજાવવું.
- TBનું સ્ટિગ્મા દૂર કરવા સમુદાય સાથે કામ કરવું અને TB દર્દીઓના પરિવારને સહાનુભૂતિ સાથે રહેવા પ્રોત્સાહિત કરવું.
7) મફત સેવાઓ અંગે જાણકારી (Free Services):
- TBના દર્દીઓને સરકારી મફત જાંચ અને દવાઓની ઉપલબ્ધતા વિશે માહિતી આપવી.
(૨) બેન્ડેજ બાંધવાના હેતુઓ જણાયો.Ο4
- બેન્ડેજ બાંધતી વખતે દર્દીને આરામદાયક સ્થિતિ આપવી.
- શરીરના જે ભાગ પર બેન્ડેજ બાંધવાનો હોય તે મુજબ જ યોગ્ય સાઈઝનો બેન્ડેજ લેવો.
- બેન્ડેજ બાંધનાર વ્યક્તિએ પણ યોગ્ય પોઝીશનમાં ઊભું રહેવું.
- બેન્ડેજ બાંધતી વખતે દર્દીની સામે ઊભું રહેવું પરંતુ માથાના ભાગે બેન્ડેજ બાંધતી વખતે દર્દીની પાછળ ઉભા રહેવું.
- ઇજા પામેલ ભાગને સાફ કરવો.
- ઇજા પામેલ ભાગને ટેકો આપવો જરૂર પડે તો બીજી વ્યક્તિની મદદ લેવી.
- જે ભાગ પર બેન્ડેજ બાંધવાનો હોય તે ભાગ પર ડ્રેસિંગ મૂકી અંદરથી બહાર અને ઉપરથી નીચે તરફ બેન્ડેજ બાંધવાની શરૂઆત કરો.
- બેન્ડેજના શરૂઆતમાં બે ગોળાકાર સર્ક્યુલર ટન લેવા.
- બેન્ડેજ બાંધતી વખતે દરેક વળાંક ૧/૩ ભાગ ખુલ્લો અને ૨/૩ ભાગ કવર કરવો.
- બેન્ડેજ બાંધતી વખતે તે હાથમાંથી પડી ના જાય તેનો ખ્યાલ રાખો.
- આંગળી ઉપર બેન્ડેજ બાંધતી વખતે નખનો ભાગ ખુલ્લો રાખવો જેથી સાઈનોસિસ માટે જોઈ શકાય.
- બેન્ડેજના તમામ સ્પાઇકા એક સરખા હોવા જોઈએ.
- તમામ જગ્યા પર સરખા પ્રેશર વડે બેન્ડેજ બાંધવો.
- બેન્ડેજ બાંધતી વખતે શરીરની ચામડીની બે સરફેસ એકબીજાના સીધા સંપર્કમાં આવવી ન જોઈએ.
- બેન્ડેજ ને પૂરો કરી ઘા ની વિરુદ્ધ સાઈડમાં ગાંઠ વાળવી અથવા માઈક્રોટેપ લગાડવી.
પ્રશ્ન-૩ નીચેના પ્રશ્નોના જવાબ લખો. (કોઈપણ બે) 12
(૧) વેકસીનના સ્ટોરેજ અને કેર વિશે લખો.
Definition : શીત શૃંખલા એ એક એવી શૃંખલા છે કે જેમાં રસીઓને ઉત્પાદનના સ્થળેથી લાભાર્થી સુધી યોગ્ય તાપમાને એટલે કે +૨°સે. થી +૮°સે. તાપમાને જાળવવામાં આવે છે જેથી રસીની ગુણવત્તા જળવાઈ રહે. આવી રસીઓને ઉત્પાદન મથકથી લાભાર્થી સુધી પ્રભાવક સ્થિતિમાં પહોંચાડવાની પદ્ધતિને શીત શૃંખલા કહેવાય છે.
🔸શીત શૃંખલાની જાળવણી માટે નીચેના મુદ્દાઓ ધ્યાનમાં રાખવા જોઈએ.
- રસીઓ ઉત્પાદન સ્થળેથી એરપોર્ટ અને એરપોર્ટ થી વિભાગીય, જિલ્લા તથા આરોગ્ય કેન્દ્ર એ મોકલતી વખતે તેનું તાપમાન ૨°સે. થી ૮° સે. જળવાઈ રહેવું જોઈએ.
- આઈ. એલ. આર. માં થર્મોમીટર હોવું જોઈએ અને દિવસમાં બે વખત તાપમાન માપીને રેકોર્ડ કરવું જોઈએ.
- આરોગ્ય કેન્દ્રમાં હંમેશા જરૂરિયાત મુજબનો જથ્થો જ મંગાવવો, એક માસથી વધુ સમયનો જથ્થો મંગાવવો નહીં.
- રસીઓનું પરિવહન જ્યારે એક કેન્દ્રથી બીજા કેન્દ્ર પર કરતા હોય ત્યારે તાપમાનનું ખાસ ધ્યાન રાખવું.
- રસીઓને જરૂરિયાત મુજબ જ બહાર કાઢવી, એક સેસન દરમિયાન જ વધુને વધુ બાળકો આવરી લેવાની કોશિશ કરવી.
- રસીકરણ બેઠક દરમિયાન રસીઓનું તાપમાન જાળવવા રસી એક વખત બહાર કાઢ્યા બાદ આઈસ પેક પર મૂકો, વારંવાર વેકસીન કેરિયરને ખોલ બંધ કરવું નહીં.
- જો રસીઓ ઓગાળવાની હોય તો જરૂરિયાત પ્રમાણે જ ઓગાળો એક વખત ઓગાળેલી રસીઓનો ઉપયોગ વધુમાં વધુ ચાર કલાક સુધી જ કરવો.
- રસીઓની સંવેદનશીલતાનો આધાર ગરમી અને લાઈટ તથા તેના થીજવા પર રહેલો હોય છે ઘણી રસીઓ ગરમી અને પ્રકાશથી સંવેદનશીલ હોય છે જ્યારે અમુક પ્રકારની રસીઓ જો થીજી જાય તો બગડી જાય છે જેમાં નીચે મુજબની રસીઓનો સમાવેશ થાય છે.
- ગરમી અને સૂર્યપ્રકાશ એટલે કે લાઈટથી સેન્સેટિવ રસીઓ:
- બી.સી.જી
- ઓ.પી.વી
- મિઝલ્સ-રુબેલા
- ફ્રીજ એટલે કે જામી જવાથી સેન્સેટીવ રસીઓ
- પેન્ટાવેલેન્ટ
- હિપેટાઇટિસ બી
- ડી.ટી
- ડી.પી.ટી.
🔸કોલ્ડ ચેઇન (શીત શૃંખલા) માટેના સાધનો:
૧) ઈલેક્ટ્રિકલ
✓ડીપ ફ્રીજ
✓આઈ.એલ.આર.
✓ડોમેસ્ટિક રેફ્રિજરેટર
૨) નોન ઈલેક્ટ્રિકલ
✓કોલ્ડ બોક્સ
✓વેક્સિન કેરિયર
✓આઈસ પેક
✓થર્મૉસ
૩) અધર્સ
✓ઓલ્ડ વ્હીકલ (વાહન)
✓કોલ્ડ સ્ટોરેજ રૂમ
(૨) રસીકરણ પત્રક લખો.
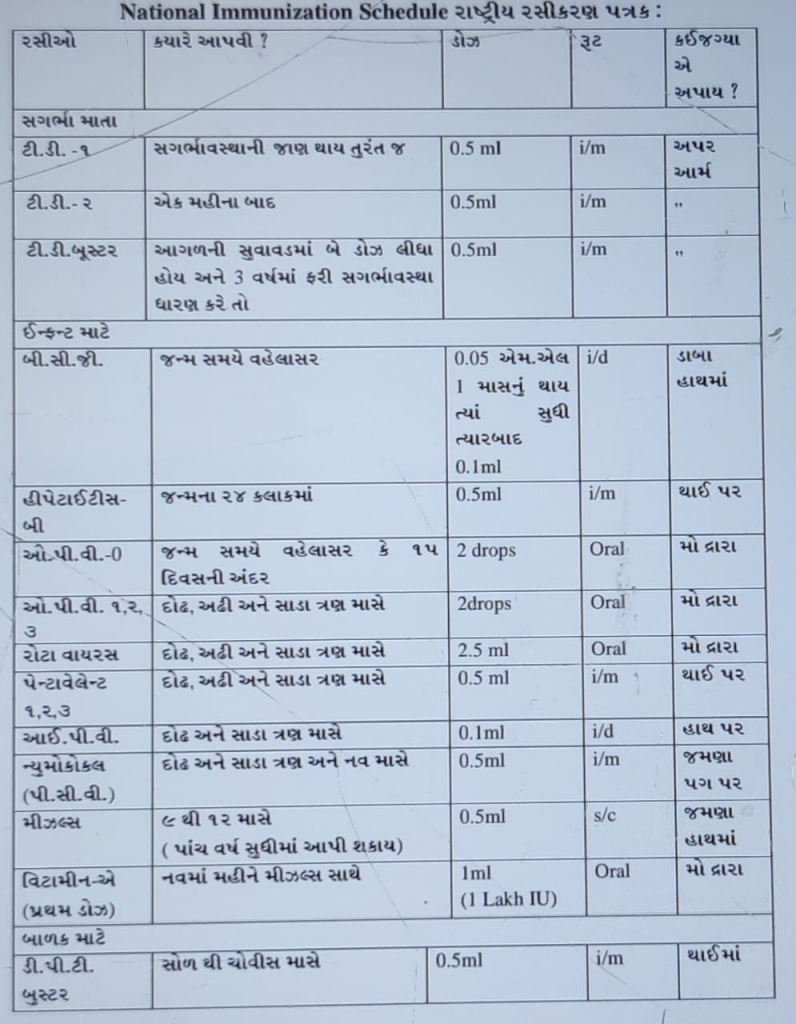
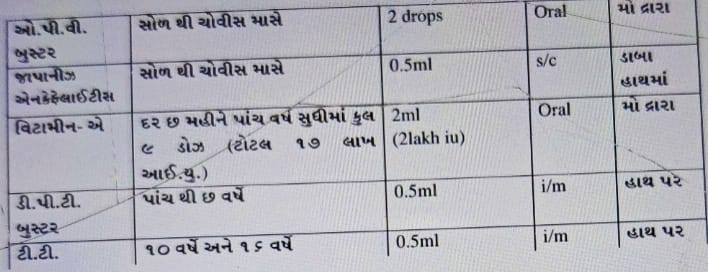
(૩) હાયપરટેન્શન એટલે શું? તે થવાના કારણો અને તેના અટકાયતી પગલા જણાવો.
હાયપરટેન્શન
- હાયપરટેન્શન એટલે arteriyal લોહી દાબનું નિયમિત રૂપે 140/90 mmHg કે તેથી વધુ હોવું.
તેને સામાન્ય ભાષામાં “ઉચ્ચ લોહી દાબ” કહે છે. - સિસ્ટોલિક દાબ > 140 mmHg અથવા ડાયસ્ટોલિક દાબ > 90 mmHg હોવો એ હાયપરટેન્શન છે.
હાયપરટેન્શન થવાના મુખ્ય કારણો (Causes):
1. આહાર અને જીવનશૈલી સંબંધિત કારણો
- વધારે મીઠું અને ચરબીયુક્ત ખોરાક લેવું.
- ધુમ્રપાન અને મદિરાપાન.
- શારીરિક અષ્ક્રિયતા (વ્યાયામનો અભાવ).
- વધારે વજન અથવા સ્થૂલતા.
2. મનોવૈજ્ઞાનિક અને સામાજિક કારણો
- વધારે માનસિક તણાવ.
- સતત ઊંઘ ન આવવી (નિંદ્રા વિકાર).
- અશાંતિપૂર્ણ જીવનશૈલી.
3. અન્ય આરોગ્ય સ્થિતિઓ
- ડાયાબિટીસ
- કિડની રોગ
- થાઈરોઇડ સમસ્યા
- ગુપ્ત અને ખૂણાની નસોના તણાવ
4. અનુવંશિક અને ઉંમર સંબંધિત કારણો
- પરિવારમાં antecedents (જનુકીય ગુણ)
- વધતી ઉંમર (40 વર્ષથી વધુ)
હાયપરટેન્શનના અટકાવના પગલા :
1. સંતુલિત અને હેલ્ધી આહાર
- ઓછી મીઠી, ઓછી ચરબી અને ઓછી કોલેસ્ટ્રોલવાળો આહાર લેવો.
- ફળ, શાકભાજી, ફાઇબર, અને પોટેશિયમથી ભરપૂર ખોરાક લેવો.
- ઓઇલી અને જંક ફૂડથી દૂર રહેવું.
2. નિયમિત શારીરિક પ્રવૃત્તિ
- દરરોજ ઓછામાં ઓછી 30 મિનિટ સુધી brisk walking/વ્યાયામ.
- યોગા, પ્રાણાયામ જેવા તણાવ દૂર કરનારા અભ્યાસ.
3. તણાવ નિયંત્રણ
- ધ્યાન અને શ્વાસ વ્યવસ્થિત કરવા ટેવવું.
- પૂરતી ઊંઘ લેવવી (6-8 કલાક/દિવસ).
4. મદિરા અને ધુમ્રપાનથી દૂર રહેવું
5. નિયમિત બ્લડ પ્રેશર ચેક કરાવવો
- ખાસ કરીને 40 વર્ષની વયે પછી દર 6 મહિને ચેકઅપ કરાવવો.
- પરિવાર ઇતિહાસ હોય તો વધુ ધ્યાન આપવું.
પ્રશ્ન-૪ ટુંક નોંધ લખો. (કોઈપણ ત્રણ) 12
(૧) માઈકોબોયોલોજીના અભ્યાસનું મહત્વ લખો.
માઈક્રોબાયોલોજીના અભ્યાસનું મહત્વ
1. રોગ પેદા કરનારા સુક્ષ્મજીવોની ઓળખ માટે
- માઇક્રોબાયોલોજીથી આપણે બેક્ટેરિયા, વાયરસ, ફૂગ, પ્રોટોઝોવા જેવા રોગકારક જીવો ઓળખી શકીએ છીએ.
- આથી ચીકિત્સા માટે યોગ્ય નિદાન અને સારવાર શક્ય બને છે.
2. રોગોની નિયંત્રણ અને અટકાવ માટે
- રોગચાળાની દિશા અને પ્રસાર પદ્ધતિ જાણી શકીએ છીએ.
- રસીકરણ, જનજાગૃતિ અને આરોગ્ય અભિયાન માટે માર્ગદર્શક બને છે.
3. લેબોરેટરી પરીક્ષણ માટે આધારરૂપ
- બ્લડ, યુરિન, સ્ત્રાવ જેવા નમૂનાઓની માઇક્રોબાયોલોજીકલ તપાસ દ્વારા રોગ નિદાન થાય છે.
- ગ્રામ સ્ટેનિંગ, કલ્ચર અને સેન્સિટિવિટી ટેસ્ટ મહત્વપૂર્ણ છે.
4. દવાઓ અને એન્ટીબાયોટીકની ખોજ માટે
- રોગજનક જીવાણુઓ સામે અસરકારક દવાઓ વિકસાવવા માટે ઉપયોગી.
- એન્ટીબાયોટિક રેઝિસ્ટન્સના રોગનો ભવિષ્યમાં સામનો કરવા માટે અગત્યનું શાસ્ત્ર છે.
5. હેલ્થકેર અને નર્સિંગ ક્ષેત્રે મહત્વ
- માઇક્રોબાયોલોજીનો અભ્યાસ નર્સોને હાઇજીન, રોગચાળો નિયંત્રણ, સેપ્ટિક ટેકનિક, હેન્ડવોશિંગ વગેરેમાં સુસજ્જ બનાવે છે.
- ઓપરેશન થિયેટર, NICU, ICU જેવી જગ્યાએ કામ કરતી વખતે સંક્રમણ અટકાવ માટે અગત્યનું છે.
6. હોસ્પિટલ ઇન્ફેક્શન કંટ્રોલ માટે
- નોઝોકોમિયલ (Hospital-acquired) ઇન્ફેક્શન અટકાવવા માટે જરૂરી પગલાં માઇક્રોબાયોલોજી દ્વારા ચોક્કસ થાય છે.
7. જૈવ ટેકનોલોજી અને રિસર્ચ માટે પાયાનો વિષય
- માઈક્રોબાયોલોજીનો અભ્યાસ આરોગ્ય ક્ષેત્રમાં રોગોની ઓળખ, સારવાર, અટકાવ, સંક્રમણ નિયંત્રણ, અને રિસર્ચ માટે અત્યંત મહત્વપૂર્ણ છે. આ શાસ્ત્ર આરોગ્ય વ્યવસ્થાને આધુનિક અને અસરકારક બનાવે છે.
(૨) બાયો મેડીકલ વેસ્ટ વિશે જણાવો.
Definition : બાયોમેડિકલ વેસ્ટ એ એવો અવશેષ છે, જે આરોગ્ય સેવાઓ જેવી કે હોસ્પિટલો, લેબોરેટરીઝ, ક્લિનિક્સ, રિસર્ચ સેન્ટરો વગેરેમાંથી ઉત્પન્ન થાય છે અને જેના કારણે જીવાણુ રોગ ફેલાવાનો જોખમ હોય છે.
🔸 બાયોમેડિકલ વેસ્ટના પ્રકારો (Types of Biomedical Waste):
1. ઈન્ફેક્શિયસ વેસ્ટ :બ્લડ સોજેલા કપાસ, ડ્રેસિંગ
2. શાર્પ્સ (Sharp Waste) :સોય, બ્લેડ, કાંચની સાંકડીઓ
3. એનાટોમિકલ વેસ્ટ :કાપેલા અંગો, પેથોલોજીકલ નમૂનાઓ
4. ફાર્માસ્યુટિકલ વેસ્ટ : એક્સપાયર્ડ ડ્રગ્સ, ઇન્જેક્શન વાયલ
5. કેમિકલ વેસ્ટ :ડિઝઇન્ફેક્ટન્ટ્સ, લેબ કેમિકલ્સ
6. લેબોરેટરી વેસ્ટ :કલ્ચર પ્લેટ્સ, સિરમ નમૂનાઓ
🔸 બાયોમેડિકલ વેસ્ટનું જોખમ (Hazards):
- ચેપ લાગવાનો ભય (HIV, Hepatitis B & C)
- હોસ્પિટલ ઈન્ફેક્શન વધે
- પર્યાવરણ પ્રદૂષિત થાય
- સ્વચ્છતા કર્મચારીઓના સ્વાસ્થ્યને જોખમ
- પાણી અને જમીન પ્રદૂષિત થાય
🔸કલર કોડિંગ સિસ્ટમ (Color Coding System):
| રંગ | વપરાશ | ઉદાહરણ |
|---|
| 🔴 Red | Recyclable contaminated waste | IV set, catheter |
| 🟡 Yellow | Infectious & anatomical | Dressings, body parts |
| ⚫️ Black | Non-hazardous waste | General waste |
| ⚪️ White (Puncture-proof) | Sharp items | Needles, blades |
🔸નર્સનો રોલ (Role of Nurse in BMW Management):
- હંમેશાં કચરો સિસ્ટમેટિક રીતે જુદો પાડવો.
- કલર કોડિંગ મુજબ બેગનો ઉપયોગ કરવો.
- પર્સનલ પ્રોટેક્શન (જેમ કે Gloves, Mask) વાપરવો.
- સ્પિલ્સ અને શાર્પ્સનો સુરક્ષિત નિકાલ કરવો.
- રિપોર્ટિંગ ઓફ એક્સિડેન્ટલ નિડલ સ્ટિક ઇજરીઝ.
- લોકોને જાગૃત કરવા આરોગ્ય શિક્ષણ આપવું.
- નિયમિત ફોલોઅપ અને સ્ક્રીનિંગ.
(૩) શારીરિક તપાસ દરમિયાન એ.એન.એમની જવાબદારીઓ લખો.
શારીરિક તપાસ દરમિયાન ANM ની જવાબદારીઓ
1. તપાસ પહેલાંની તૈયારી
- તપાસ માટે જરૂરી સાધનો (BP એપરેટસ, થર્મોમીટર, સ્ટેથોસ્કોપ, વેઈંટ મશીન, મીટરટેપ વગેરે) ઉપલબ્ધ અને સાફ હોવું જોઈએ.
- પરીક્ષણ માટે યોગ્ય અલગ અને ખાનગી જગ્યા સુનિશ્ચિત કરવી.
- દર્દી અને પરિવારજનોને તપાસની જરૂરિયાત અને પ્રક્રિયા વિશે સમજ આપવી.
- હાથ ધોવા અને gloves પહેરવી – સેપ્ટિક ટેકનિક અનુસરવી.
2. દર્દીનું માનસિક આશ્વાસન
- દર્દી સાથે નમ્ર અને સૌમ્ય વ્યવહાર કરવો.
- દર્દીને ચિંતા કે શરમ ન થાય એ રીતે વાતચીત કરવી.
- સ્ત્રી દર્દી માટે મહિલાઓની હાજરી સુનિશ્ચિત કરવી (ગોપનીયતા જાળવી).
3. આવશ્યક માહિતીનું દસ્તાવેજીકરણ
- દર્દીનું નામ, ઉંમર, જાતિ, સરનામું વગેરે નોંધવું.
- તેનો આરોગ્ય ઇતિહાસ (Health History) – અગાઉના રોગો, દવાઓ,રસીકરણ વગેરે અંગે માહિતી એકત્ર કરવી.
- જીવનશૈલી, ટેવો અને પરિવાર ઇતિહાસની નોંધ.
4. શારીરિક નિરીક્ષણમાં સહકાર
- વ્યકિતનું તાપમાન, લોહીદાબ, શ્વસન દર ચકાસવામાં સહયોગ આપવો.
- દર્દીને યોગ્ય સ્થિતિમાં લાવવામાં સહાય કરવી (જેમ કે સૂવડાવવી, ઉભી કરવી).
- સ્તન, પેટે, હાથ-પગ, આંખ, નખ, ત્વચા વગેરેનું દૃષ્ટિ-તપાસમાં સહયોગ આપવો.
6. જાતિ અને સંસ્કૃતિનું સન્માન
- દર્દીની ગોપનીયતા જાળવવી.
- પુરુષ અને સ્ત્રી દર્દીઓ માટે અનુરૂપ વ્યવહાર અને સૂઝબૂઝ દાખવવી.
- ભાષા, સંસ્કૃતિ અને ધાર્મિક ભાવનાઓનું માન રાખવું.
7. તપાસ પછી સફાઈ અને સજ્જીકરણ
- વપરાયેલા સાધનોનું ડિસઈનફેક્શન કરવું.
- જગ્યાની અને જાતની સફાઈ રાખવી.
- PPE નિકાળ્યા પછી હાથ ધોવા અને biomedical waste ની યોગ્ય નિકાલ.
(૪) વજન અને ઉંચાઈ કરતી વખતે ધ્યાનમાં રાખવાનાં મુદ્દાઓ લખો.
🔸વજન માપતી વખતે ધ્યાનમાં રાખવાના મુદાઓ :
બાળકનો ગ્રોથ અને ડેવલપ્લેન્ટ જાણવા માટે તેનુ વજન નિયમીત કરવામાં આવે છે એક વર્ષની ઉમર સુધી દર મહિને અને પછી પાંચ વર્ષ સુધી દર છ મહિને વજન કરવુ જોઈએ.
- ટ્રે બનાવીને બાળક પાસે લઈ જવી લોકર પર જમણી બાજુએ મુકવી.
- માતાને પ્રોસીઝર અંગે જાણ કરવી.
- બાળકને બરાબર સાફ કરવું.
- વજન કાંટો ચાલુ હાલતમાં છે તે ચેક કરવું.
- વજન કાંટો શુન્ય પર છે તે ચેક કરો.
- બેબીના કપડા દુર કરવા.
- બેબીને વજનકાંટા પર સુવડાવવુ અને પગ તરફ રાખવા.
- જો જોલી કે ખોયાનો ઉપયોગ કરવાનો હોય તો ખાસ ધ્યાન રાખવુ કે તે તુટી ન જાય તેનો ઉપયોગ કરતા પહેલા તેની બરાબર ચકાસણી કરવી.
- વજનકાંટા ને આંખના લેવલે રાખી સ્થિર થવા દો અને વજનની નોંધ કરવી.
- સબ સેન્ટર પર વજન કરવા માટે સ્પ્રિંગ બેલેન્સ વેઈટ મશીન હોય છે. તેમાં જુદા જુદા વજનની કેટેગરી માટે કોડ આપવામાં આવેલ હોય છે.
🔸ઉંચાઈ માપતી વખતે ધ્યાનમાં રાખવાના મુદ્દાઓ :
બાળકનો ગ્રોથ અને ડેવલમેન્ટ જાણવા માટે તેની હાઈટ માપવામાં આવે છે એક વર્ષની ઉમર સુધી દર મહિને અને પછી પાંચ વર્ષે સુધી દર છ મહીને ઉચાઈ માપવી જોઈએ.
- ટ્રે બનાવીને બાળક પાસે લઈ જવી લોકર પર જમણી બાજુએ મુકવી.
- માતાને પ્રોસીઝર અંગે જાણ કરવી.
- પ્રથમ ડ્રો સીટ અને ન્યુઝ પેપર સપાટ સપાટી પર પાથરવું.
- ત્યારબાદ બાળકને તેના પર સુવડાવવું.
- લંબાઈ હંમેશા પગ તરફથી માપવી.
- પગ અને માથાની સાઈડ પર પેન્સીલ વડે માર્ક કરવું ત્યારબાદ બાળકને ત્યાંથી લઈ લેવુ અને તેની નોંધ કરવી લંબાઈ માપ્યા બાદ તેની નોંધ કરવી.
- જો મોટુ બાળક કે એડલ્ટ વ્યક્તિ હોય તો તેને સપાટ જમીન પર દિવાલ પાસે સીધા ઉભા રાખીને ફુટ પટીને માથા પર રાખી ત્યાં દીવાલ પર આવતા અંકની નોંધ કરવામાં આવે છે.
- આ દિવાલ પર હાઈટ દર્શાવતા અંકો લખેલા હોય છે. આ અંકો નીચેથી ઉપર તરફ ચડતા ક્રમમાં હોય છે.
- આ અંકો સેમી કે ઈંચ માં દર્શાવેલા હોય છે.
- જો દિવાલ પર અંકો દર્શાવેલ ન હોય તો માથા પર ફુટપટી આડી રાખી ત્યાં પેન્સીલ વડે લીટી કરી ત્યારબાદ મેજરટેપ વડે હાઈટ માપવામાં આવે છે.
- જો ઈન્ફન્ટ હોય તો તેને સપાટી પર કોર કાગળ પાથરી તેના માથા અને પગને સીધા રાખી પકડી રાખવા.માથા તેમજ પગ પાસે ફુટપટી ઉભી રાખી પેન્સીલ વડે નીશાની કરો.
- આ બે લીટી વચ્ચેનુ માપ મેજર ટેપ વડે માપો જે બાળકની હાઈટ છે.
🔸યાદ રાખવાના મુદાઓ :-
- પગમાં બુટ મોજા પહેરવા નહિ.
- બાળકને ટટાર ઉભુ રાખવું.
- માથુ અને શરીર સીધા હોવા જોઈએ
- જમીન એકદમ સપાટ હોવી જોઈએ
- બાળક સ્થિર હોવુ જોઈએ
કલર વજન
ગ્રીન- ૨.૫ કીલોગ્રામ થી ૪ કીલોગ્રામ
રેડ- ૨.૦ કીલોગ્રામ થી ઓછુ વજન
યલો- ૨.૦ કીલો
પ્રશ્ન-૫ વ્યાખ્યા લખો. (કોઈપન્ન છ) 12
(૧) એપીડેમીક : સામાન્ય કરતા વધારે પ્રમાણમાં કોઈ રોગ ફાટી નીકળે તેને એપીડેમીક કહેવાય છે. આમા, એક જગ્યા એ જ સમયે ઘણા બધા કેસો જોવા મળે છે. દાત.કોલેરા,ટાઈફોઈડ અને મેલેરીયા વગેરે..
(૨) કેરીયર : કેરીયર એટલે કે વ્યક્તિ કે જેના શરીરમાં રોગના જંતુઓ હોય છે, અને વ્યકિત રોગના લક્ષણો પણ ધરાવતું નથી. અને સંપૂર્ણ સાજો લાગે છે છતા પણ તેના શરીર વડે બીજાને ચેપ લગાવી શકે છે.
(૩) કોમ્યુનીકેબલ ડીસીસ : કોમ્યુનિકેબલ ડીસીસ એટલે આવા રોગો જે એક વ્યક્તિમાંથી બીજી વ્યક્તિમાં સૂક્ષ્મજીવો (માઈક્રોબ્સ) મારફતે ફેલાય છે.આ રોગો બેક્ટેરિયા, વાયરસ, ફૂગ, પરાજીવી જેવા એજન્ટ દ્વારા ફેલાય છે.
(૪) પ્રાયમરી મેડીકલ કેર : પ્રાયમરી મેડિકલ કેર એ આરોગ્યસેવાનો પ્રાથમિક તબક્કો છે, જેમાં લોકોની આરોગ્યસંભાળની પ્રથમ જરૂરિયાતો પૂરી પાડવામાં આવે છે. સામાન્ય રીતે ગામડાઓમાં અથવા શહેરના પ્રાથમિક આરોગ્ય કેન્દ્રો (PHC), પેટા આરોગ્ય કેન્દ્રો (Sub-Centers), તથા આરોગ્ય કાર્યકરો દ્વારા આપવામાં આવતી આરોગ્યસેવા.
(૫) ડીસઈન્ફેક્શન : ડિસઇન્ફેક્શન (Disinfection) એ એક એવી પ્રક્રિયા છે, જેના દ્વારા ચેપ ફેલાવનારા સૂક્ષ્મજીવો જેમ કે બેક્ટેરિયા, ફૂગ, અને વાયરસને બિનસક્રિય અથવા નષ્ટ કરવામાં આવે છે. જોકે, આ પ્રક્રિયા તમામ જીવાણુઓને સંપૂર્ણ રીતે નષ્ટ કરતી નથી, ખાસ કરીને બેક્ટેરિયાના સ્પોર્સ. ડિસઇન્ફેક્શન સામાન્ય રીતે આરોગ્ય સેન્ટરોમાં તબીબી ઉપકરણો, સરફેસ અને હવા જંતુમુક્ત કરવા માટે કરવામાં આવે છે.
(૬) ફીવર : ફીવર (તાવ) એટલે શરીરના તાપમાનમાં વધારાની સ્થિતિ. સામાન્ય રીતે, આ વેદનાત્મક પરિબળ, ચેપ, અથવા બીમારી સામે શરીરના રક્ષણાત્મક પ્રતિભાવ તરીકે થાય છે. સામાન્ય શરીરનું તાપમાન 98.6°F (37°C) હોય છે, પરંતુ તાપમાન 100.4°F (38°C) અથવા તેથી વધારે હોય ત્યારે તેને તાવ ગણાય છે. તાવનો મુખ્ય ઉદ્દેશ ચેપકારક જીવાણુઓને નષ્ટ કરવો અને રોગપ્રતિકારક પ્રણાલી (immune system)ને સક્રિય કરવો છે.
(૭) ઈમ્યુનીટી : વ્યક્તિના શરીરમાં રહેલ રોગપ્રતિકારક શક્તિને ઈમ્યુનીટી કહેવાય છે. ઈમ્યુનીટી એ શરીરની શક્તિ (પાવર) છે.જે શરીરમાં ચેપ દાખલ થાય તેની સામે લડવાનું કામ કરે છે. શરીરમાં કુદરતી રીતે આવા હુમલાઓ સામે રક્ષણ કરવાની શકિત હોય છે. જે ઈમ્યુનીટી છે.
(૮) ફ્રેકચર : બોનની Continuty (સળંગતા) માં Break થાય તેને ફ્રેકચર કહેવામાં આવે છે.
શરીરના કોઈપણ ભાગ પર સહન ન થઈ શકે તેવો માર વાગવાથી હાડકું ભાંગી જાય કે તેમાં તીરાડ પડે તેને ફ્રેક્ચર કહેવામાં આવે છે.
પ્રશ્ન-૬ (અ) નીચેના માંથી સાચો જવાબ લખો. 05
(1) જે દવાઓથી ઉલટી બંધ કરી શકાય તેવી દવાઓને કહેવાય છે.
(અ) એન્ટીઈમેટીક
(બ) એન્ટીડાયેરીયલ
(ક) એન્ટીબાયોટીક
(ડ) એન્ટીસેપ્ટીક
(૨) કેસ પેપરમાં દવાની પાછળ 11.S લખેલ નોય તો કયા રામયે દવા આપવી.
(અ) સવારે
(બ) રાત્રે રાતી વખતે
(5) સાંજે
(3) જમ્યા પછી બપોરે
(૩) દવાના લેબલ પર આ તારીખ અવશ્ય જોવી જોઈએ.
(અ) એક્સપાયરી ડેટ
(બ) એકઝામીનેશન ડેટ
(ક) ઓડીટ કેટ
(ડ) ઈમ્પેક્શન ડેટ
(૪) ૧ ડ્રામ એટલે
(અ) ૫ ટી સ્પૂન
(બ) ૪ ટી સ્પૂન
(ક ) 3 ટી સ્પૂન
(ડ) ૧ ટી સ્પુન
(૫) વિશ્વ યોગ દિવસ ક્યારે ઉજવાય છે.
(અ) ૨૧ જુલાઈ
(બ) ૨૧ ઓગસ્ટ
(ક) ૨૧ જાન્યુઆરી
(ડ) ૨૧ જુન
(બ) ખાલી જગ્યા પુરો. 05
(૧) પલ્સ અને રેપિરેશનનો રેશીયો……………………. છે. 4 : 1
(૨) ડેન્ગ્યુ ………………………….મચ્છર કરડવાથી થાય છે. એડિસ
(૩) ઝાડા સાથે લોહી નીકળે તેને …………………….કહે છે. ડિસેન્ટ્રી
(૪) નાના બાળકોમાં …………………………ફ્રેક્ચર વધુ જોવા મળે છે. ગ્રીનસ્ટિક
(૫) મીઝલ્સ વેક્સિન …………………માસે આપવામાં આવે છે. 9 મહિના
(ક) નીચેના વિધાનો ખરા છે કે ખોટા તે જણાવો. 05
(૧) દાઝી ગયેલ વ્યક્તિ પર ઠંઠુ પાણી રેડવું હિતાવત છે. ✔️
(૨) વિટામીન કે લોહી જમવાની પ્રક્રિયામાં મદદરૂપ થાય છે. ✔️
(૩) નોર્મલ બ્લડ પ્રેશર ૮૦/૧૨૦ mm of Hg હોય છે. ❌
(૪) હીટ રેગ્યુલેશન સેન્ટર હાઈપોથેલેમસમાં આવેલું હોય છે. ✔️
(૫) ટાઈફોઈડનાં નિદાન માટે વિડાલ ટેસ્ટ કરવામાં આવે છે. ✔️